Будет ли этот случай отмечен для улучшения качества в парадигме ИМпST/ИМбпST?
Автор Джесси Макларен: Will this case be flagged for Quality Improvement in the STEMI/NSTEMI Paradigm?
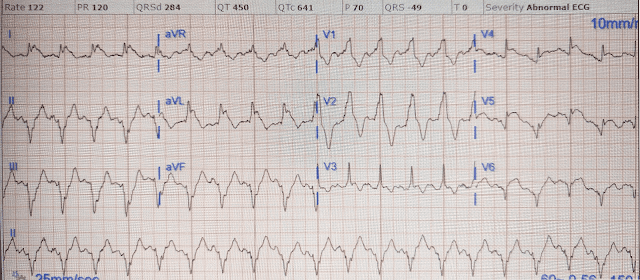
40-летний мужчина обратился с жалобами на давление в груди уже 1,5 часа, иррадиирующее в обе руки, с одышкой. Ниже представлена первая ЭКГ, подписанная кардиологом, который перессматривал запись и согласился с компьютерной интерпретацией: «Подъем ST, рассмотрите раннюю реполяризацию, перикардит или повреждение». Что вы думаете?
Что вы думаете?
Нормальный синусовый ритм с нормальной проводимостью, правой осью и задержкой формирования зубца R, а также нормальными амплитудами. Подъем ST в V3-4 соответствует критериям ИМпST, который может присутствовать как при ранней реполяризации, перикардите, так и при повреждении. Но также есть острейшие зубцы T в V4-5, которые исключают раннюю реполяризацию и перикардит, оставляя только окклюзию ПМЖВ для этого пациента с классическими симптомами ОКС.
Вот интерпретация модели искусственного интеллекта PMCardio Queen of Hearts:
Это отличный пример того, как королева использует пропорциональность для определения острейших зубцов T: зубцы T в V3 и V4 почти идентичны, но в V3 они пропорциональны его большому QRS, тогда как в V4 они возвышаются над его маленьким QRS; зубец T в V5 намного меньше, но относительно его QRS он большой и громоздкий.
Таким образом, используя парадигму ИМО и его ИИ, этого пациента немедленно отправили бы в лабораторию катетеризации до первого результата тропонина. Давайте посмотрим, что происходит в текущей парадигме ИМпST.
Врач неотложной помощи: «ИМпST отрицательно», но с повышенным тропонином = ИМбпST
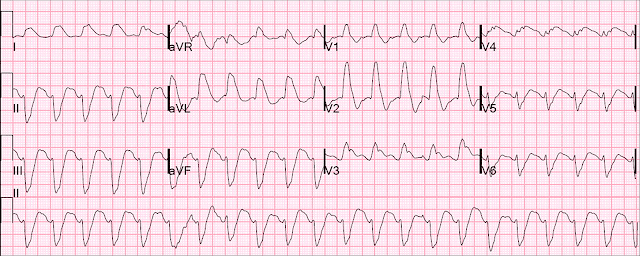
Первая ЭКГ была подписана врачом. Всего через 90 минут боли в груди первый тропонин, что неудивительно, оказался ва нормальном уровне 11 нг/л (норма <26 у мужчин и <16 у женщин), поэтому врач неотложной помощи решил дождаться повторного тропонина. После того, как он поднялся до 150 нг/л два часа спустя, была записана повторная ЭКГ:
Что вы думаете?
Теперь в V3 имеется зубец Q, Т в V3-V4 стал меньше, что доказывает, что это окклюзия ПМЖВ. Острейшие зубцы T остаются в V3 и V4. Есть та же степень подъема ST, но на этот раз компьютер называет это ИмпST. Но это было интерпретировано как отсутствие острой ишемии, и пациент был госпитализирован в кардиологию с диагнозом ИМбпST.
Заметки медсестры: безмолвный крик сердца.
В заметках медсестры по неотложной помощи зафиксировано, что пациент жалуется на боль в груди, не поддающуюся лечению нитратами, с нарастающими тропонинами:
22:00 - ЭКГ показана врачу отделения неотложной помощи
00:20 - повторная ЭКГ показана врачу отделения неотложной помощи, пациент жалуется на боль в средней части груди
05:20 - нитраты x 3. Боль в груди все еще сохраняется. Кардиолог в курсе. Назначен повторный тропонин.
06:30 - лаборатория сообщала о высоком уровне тропонина 3900. Вызван кардиолог
08:00 - пациент жалуется на боль в груди. Повторный анализ крови и ЭКГ
08:45 - повторный тропонин более 7000. Кардио осведомлен.
10:30 - взят повторный тропонин, боль в груди не изменилась
11:00 - начато капельное введение гепарина.
11:30 - направлен на катетеризацию, все еще жалуется на боль в груди
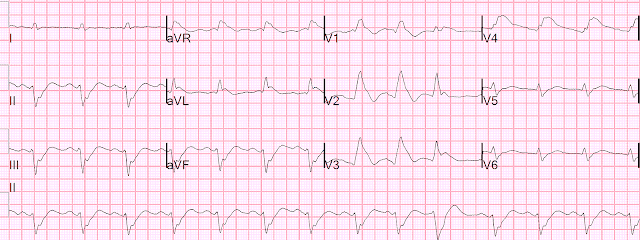
Вот ЭКГ, повторенная в 08:00
Теперь есть зубцы Q и в V3-4. Зубцы T сдулись и инвертировались в V3-4, что предполагает некоторую степень реперфузии, но пациент все еще жалуется на продолжающуюся боль в груди. Тропонин поднялся до 12 000 перед катетеризацией.
Кардиолог: отсроченная катетеризация = ИМбпST
Вот заметка интервенционного кардиолога, описывающая ЭКГ, лечение и исход:
«У него были транзиторные высокие зубцы T, подъем сегмента ST и двухфазные зубцы T во время рецидивов боли. Сегодня утром у него также обнаружили повышение тропонина. Поэтому его направили на экстренную инвазивную оценку. Код ИМпT… Средняя ЛПНА имела последовательные 70 и 60 процентов поражений и была окклюзирована в дистальном сегменте… Был достигнут отличный результат. Полная окклюзия была реканализована и стентирована со 100 до 0%».
Вот ЭКГ при выписке с сохраняющимися зубцами Q и реперфузионной инверсией зубца T:
Пик тропонина составил 47 000 нг/л, а эхо показало акинетическую верхушку с ФВ 45%.
Каким должен быть диагноз при выписке и почему это важно?
У пациента была ЭКГ с подъемом ST (и острейшими зубцами T), активацией кода ИМпST, 100% окклюзией ПМЖВ на ангиограмме, массивным пиковым тропонином и акинезом. Диагноз при выписке должен отражать основную патологию - окклюзионный ИМ, независимо от того, была ли ЭКГ интерпретирована как показывающая критерии ИмпST, и независимо от времени до реперфузии. Но из-за отсроченной реперфузии диагноз при выписке была ИМбпST.
Таким образом, случай с более чем 12-часовой задержкой реперфузии не будет отмечен для рассмотрения.
_______
Смит: у нас есть статья на рассмотрении, которая показывает, что переменная, наиболее тесно связанная с окончательным диагнозом «ИМпST» против «ИМбпST», была временем от двери до баллона менее, чем, против более, чем 90 минут. Не влияло наличие острой коронарной окклюзии. Не влияло соответствовали ли или нет изменения сегмента ST миллиметровым критериям ИмпST.
_______
Проблема не только у этого пациента, и простое изменение диагноза при выписке в этом случае с «ИмбпST» на «ИМпST» не является решением. Это всего лишь пример более широких проблем парадигмы ИМпST для исследований и повышения качества.
Для исследований 12 часов до ЧКВ считаются «ранним вмешательством» для ИМбпST. Если бы два таких пациента были частью исследований ИМбпST, таких как TIMACS, и были рандомизированы на «раннее» (16 часов) и «отсроченное» вмешательство (52 часа), то, по-видимому, не было бы никакой пользы от «раннего» вмешательства, потому что ущерб уже был нанесен. Но очевидно, что этот пациент «ИМбпST» с ИМО выиграл бы от немедленной активации катетеризации по прибытии, когда его первый тропонин был 11 нг/л, а не после того, как он вырос до 12 000 нг/л после 12 часов рефрактерной ишемии.
Для улучшения качества диагноз при выписке также имеет значение. Классификация как ИМпST или ИМбпST может лучше отражать время реперфузии, чем изменения ЭКГ или исходы для пациентов, что позволяет нормализовать такие случаи. Вместо этого, если пациенты классифицируются по фактическому результату ИМО или неИМО, то у этого пациента явно был пропущенный ИМО. Это не для того, чтобы возложить вину, а для того, чтобы выявить несколько возможностей для улучшения:
1. ЭКГ: использование признаков ИМО и ИИ для активации катетеризации по прибытии, прежде чем ждать тропонина
2. POCUS для дополнительных региональных нарушений движения стенки при тонком ИМО
3. Клинические: оповещения пациента о рефрактерной ишемии (рефрактерной боли в груди) и предоставление медсестрам возможности отстаивать интересы пациентов
4. Тропонин: тропонин — это зеркало заднего вида, которое показывает уже произошедшее повреждение, поэтому первый тропонин ненадежен при острых симптомах, а последовательный тропонин будет отставать от повреждения продолжающейся окклюзии. Однако рефрактерная ишемия с повышением уровня тропонина является показанием к активации катетеризации независимо от ЭКГ.
Комментарий КЕНА ГРАУЭРА, доктора медицины
Как помощник редактора блога доктора Смита по ЭКГ в течение последних 7+ лет — я нашел сегодняшний пост доктора Макларена одним из самых (самых) сложных, которые я просматривал. Дело не в том, что сегодняшние упущения уникальны — скорее в том, что:
i) Ошибки упущения и совершения в сегодняшнем случае многочисленны и их можно предотвратить.
ii) Поскольку прошло уже 7 лет с момента первой публикации Манифеста ИМО (см. публикацию «Манифест доктора Смита») — мы ожидали, что специалисты по оказанию неотложной помощи (особенно кардиологи!) к настоящему времени примут расширяющийся массив литературы, демонстрирующий, что по крайней мере 1/3 всех острых коронарных окклюзий пропускаются врачами, «застрявшими» на устаревшем протоколе ИМпST, основанном на миллиметрах (наша вся расширяющаяся хронология литературы по ИМО).
iii) Кардиологи слишком часто получают выгоду из-за ошибочной классификации слишком большого количества инфарктов миокарда как «ИМбпST» — часто в случаях, когда имеются неопровержимые доказательства острой коронарной окклюзии, которую следовало бы распознать много часов назад. Возьмем сегодняшний случай, в котором доктор Макларен подчеркивает, что, несмотря на более чем 12-часовую задержку реперфузии, в записке интервенциониста указано, что «был достигнут отличный результат». Особенно беспокоит то, что для целей хранения данных (исследования) эта 12-часовая задержка до того, как ЧКВ наконец-то было достигнуто, в конечном итоге будет рассматриваться не как досадная задержка, а как полезное «раннее» вмешательство из-за иронии, что это событие было ошибочно классифицировано как «ИМбпST».
Доктор Макларен подробно описывает эти проблемы из сегодняшнего случая в своем обсуждении выше. Эти проблемы включают ошибочную интерпретацию нескольких ЭКГ (а также отсутствие повторения первоначальной ЭКГ в течение более 2 часов) — не реагирование на повышение тропонина (с прогрессивным ростом тропонина на протяжении более 12 ч до катетеризации пациента) — и позволяя пациенту продолжать испытывать боль в груди без ускорения катетеризации сердца.
- МОИ мысли: Полностью признавая, что я просматривал сегодняшнюю начальную ЭКГ в комфорте своего домашнего офиса перед большим экраном компьютера — на этой начальной ЭКГ есть изменения, которые у пациента с впервые выявленной тяжелой болью в груди должны быть распознаны!
Я разметил на Рисунке 1 — КЛЮЧЕВЫЕ находки на этой начальной ЭКГ.
Рисунок 1: Сегодняшняя начальная ЭКГ.
Катетеризацию следовало активировать немедленно!
По словам доктора Макларена, увидев сегодняшнюю начальную ЭКГ — катетеризацию следовало активировать немедленно!
- Нет необходимости ждать результатов тропонина — и даже нет необходимости повторять ЭКГ перед активацией катетеризации.
- И как только было принято решение активировать катетеризацию — можно было бы ввести морфин внитривенно, чтобы облегчить боль в груди этого пациента (которую пациент испытывал более 12 часов).
Первоначальная ЭКГ является диагностической для ИМО ПМЖВ!
- После того, как я определил, что начальный ритм на рисунке 1 является синусовым — мое «внимание» ту же привлек острейший зубец T в отведении V4 (внутри КРАСНОГО прямоугольника). Хотя верно, что некоторые варианты реполяризации могут быть отмечены высокими, заостренными зубцами T — непропорциональное увеличение этого зубца T в отведении V4 (высота которого не менее 13 мм!) у этого пациента с тяжелой впервые выявленной болью в груди явно превышает размеры, разумно ожидаемые для варианта реполяризации.
- В контексте этого острейшего зубца T в отведении V4 — зубец T в соседнем отведении V5 также должен быть интерпретирован как острейший (он явно «громоздкий», чем должен быть, учитывая скромный размер зубца R в этом отведении).
- Любые сомнения, которые могли существовать относительно остроты этих находок в отведениях V4, V5 — должны быть развеяны при просмотре ST-T в отведении aVL (хотя инверсия зубца T в aVL иногда может быть нормальной находкой, когда QRS преимущественно отрицательный — в этом отведении не должно быть скругления сегмента ST с небольшим подъемом, как мы видим на ЭКГ № 1).
Дополнительные (более тонкие) находки на ЭКГ № 1:
- Согласно доктору Макларену, хотя зубец T в отведении V3 такой же высокий, как зубец T в отведении V4, он связан с гораздо более глубоким зубцом S. В контексте картины ST-T в других 5 грудных отведениях я все равно интерпретирую этот зубец T в отведении V3 как острейший, но я был бы менее уверен в этой интерпретации, если бы другие грудные отведения были нормальными.
- В контексте ST-T в отведениях V3, V4, V5 я интерпретирую выпуклый и приподнятый сегмент ST в отведении V2 как острое изменение (я думал, что величина подъема точки J в отведении V2 больше, чем обычно наблюдается в этом отведении).
- Аналогично — я интерпретирую выпуклый и небольшой подъем сегмента ST в соседнем отведении V1 как ненормальный (хотя полностью признаю, что как изолированное открытие — я бы не интерпретировал вид ST-T в отведении V1 как ненормальный).
- Наконец, в контексте остальных 5 грудных отведений — я думал, что зубец T в отведении V6 «толще» на вершине и шире у основания, чем я обычно ожидал бы, учитывая скромную амплитуду зубца R в этом отведении.
Что насчет оси во фронтальной плоскости?
Сегодняшний случай включает в себя в общей сложности 4 ЭКГ. Каждая из этих кривых демонстрирует одинаковую степень выраженного отклонения оси вправо.
- Морфология QRS в отведении I соответствует rS.
- Морфология QRS в отведениях II, III, aVF соответствует комплексу qR.
- Эта морфология QRS в этих 4 отведениях от конечностей полностью характерна для блокады задней ветви левой ножки. Хотя БЗВЛН редко можно увидеть как изолированный дефект проводимости (БЗВЛН почти всегда возникает как бифасцикулярный блок в сочетании с БПНПГ) — ЭКГ этого пациента в остальном диагностирует острый ИМО ПМЖВ, поэтому это может быть новый дефект проводимости, возникающий в сочетании с острым ИМО ПМЖВ (т. е. нет базовой ЭКГ, с которой можно было бы сравнить эту морфологию отведений от конечностей — поэтому мы не можем сказать, является ли это новым дефектом проводимости или нет).
- Поскольку левая задняя ветвь обычно представляет собой толстый, диффузный пучок (в отличие от гораздо более тонкого и гораздо более легко травмируемого левой передней ножки) — острая БЗВЛН является потенциально серьезным нарушением проводимости (которое потенциально может потребовать кардиостимуляции, если этот ИМО ПМЖВ не будет лечиться своевременно).
- Неспособность распознать потенциально новую ББЗВЛН является еще одной оплошностью в сегодняшнем случае.