«ИМбпST» — бесполезный термин
60-летний пациент с двумя предыдущими нижними стентированными ИМпST (ПКА), позвонил в службу 911 по поводу боли в груди в течение часа. У него в анамнезе не было сердечной недостаточности.
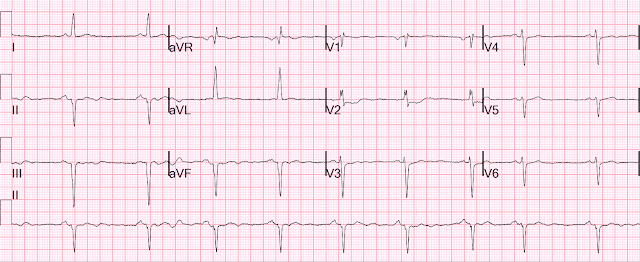
Вот первая догоспитальная ЭКГ (время 0, боль в течение часа):
Я не вижу доказательств ИМО, как и Королева Червей.
Вот 2-я догоспитальная ЭКГ (время 10 минут, через 70 минут после начала боли):
Без изменений
По прибытии в клинику первая ЭКГ в приемном больницы была записана через 20 минут после последней (через 90 минут после появления боли):
Что вы думаете?
Вот его последняя предыдущая ЭКГ:
Эта ЭКГ была записана после вмешательства по поводу нижнего ИМпST (с массивной элевацией ST, см. ниже) и показывает нижние зубцы Q с инверсией зубца Т, типичными для завершенного нижнего ИМО. Пик тропонина на тот момент составлял 32,5 нг/мл (довольно большой). Фракция выброса после этого инфаркта составила 60%; до инфаркта он составлял 70%.
Вот ЭКГ при поступлении в предыдущую госпитализацию с нижним ИМпST:
На ЭКГ это похоже на большой инфаркт. Нижний ИМпST за 3 года до этого имел аналогичную ЭКГ.
Депрессия ST в V2 является диагностическим признаком заднего ИМО, особенно если вы видите, что она изменилась по сравнению с 20 минутами ранее.
Вот интерпретация Королевы (у нее нет доступа к предыдущим или серийным ЭКГ — это то, что мы планируем добавить в будущем):
В отличие от многих искусственных интеллектов на основе глубоких свёрточных нейронных сетей, которые представляют собой черный ящик и, таким образом, порождают недоверие к результатам (не галлюцинирует ли она, как чатGPT?), Королева Червей может объяснять. Здесь она объясняет почему:
Вы можете видеть, что депрессия ST более 1 мм (выделено) в ОДНОМ отведении V2 в контексте небольшого комплекса QRS (выделено) позволила поставить диагноз.
Старый нижний ИМ не изменился.
Через 80 минут после первой ЭКГ боль пациента значительно уменьшилась:
Депрессия ST уменьшается, артерия открывается.
Вот интерпретация искусственного интеллекта глубокой нейронной сети PM Cardio Queen of Hearts:
ИМО со средней степенью уверенности
Вот объяснение ИИ:
Продолжение
Быстро активировали рентгенопенрационную. Время дверь-баллон составляло 120 минут, что довольно хорошо для ИМО без ИМпST.
Первый hs тропонин оказался на уровне 1100 нг/л.
Ангиограмма
Поражение 1-й артерии тупого края: Проксимальный отдел = 90% стеноз. Стентирован. Перед процедурой был отмечен поток TIMI III. После процедуры присутствовал поток TIMI III. Таким образом, до вмешательства артерия полностью спонтанно реперфузировалась; продолжительность окклюзии составляла около 2 часов.
Тропонин достиг максимума в 60 000 нг/л (очень большой инфаркт).
Формальная эхокардиограмма с пузырьковым контрастом
- Оценочная фракция выброса левого желудочка составляет 46%.
- Региональная аномалия движения стенок – нижняя.
- Региональная аномалия движения стенок – нижне-латеральная. (В общепринятой терминологии это означает задний)
- Нормальный размер полости ЛЖ с умеренно увеличенной толщиной.
Предыдущее эхо:
- Нормальная расчетная фракция выброса левого желудочка - 60%.
- Регионарное нарушение движения стенки, нижняя и, вероятно, нижне-боковая.
Таким образом, в острой фазе он потерял 25% своей фракции выброса.
Вот ЭКГ на следующий день:
Немного заметны задние реперфузионные зубцы Т (большие положительные зубцы Т в V2 и V3).
Через 2 года, в хронической фазе, фракция выброса после ремоделирования составила 15-20%. И это без какого-либо промежуточного инфаркта. У него «ишемическая кардиомиопатия» и «застойная сердечная недостаточность». И это после очень быстрого вмешательства.
То, что на ЭКГ может показаться небольшим «ИМбпST», является очень большим ИМО. В результате этого последнего «ИМбпST» у него развилась сердечная недостаточность, несмотря на быстрое лечение.
Вот почему ИМбпST — бесполезный термин. У него нет функции. От этого термина просто необходимо отказаться.
ИМбпST представляет собой огромный спектр заболеваний: от крошечных инфарктов до массивного ИМО. Элевация ST или ее отсутствие не говорит о том, есть ли острая окклюзия или нет, и не говорит о том, насколько миокард находится под угрозой.
На этом рисунке показан этот спектр:
Вертикальная ось — размер инфаркта, измеренный по пику тропонина.
Справа — ИМбпST. С каждой стороны расположен ИМбпST-ИМО (слева) и ИМбпST-не-ИМО справа. В современной парадигме ИМпST/ИМбпST эти два совершенно разных (гетерогенных) инфаркта объединены в один вид инфаркта!
От:
Мейерс, Брейси, Смит и др. Журнал неотложной медицины. Сравнение парадигм острого ИМ с подъемом ST (STEMI) и NSTEMI и окклюзионного ИМ (ИМО) и НеИМО (Comparison of the ST elevation myocardial infarction (STEMI) vs. NSTEMI and Occlusion MI (OMI) vs. NOMI paradigms of acute MI)
Комментарий Кена Грауэра, доктора медицины
==================================
Что мне так нравится в сегодняшнем случае, так это то, насколько скромны острые изменения ЭКГ, но насколько с учетом простого анамнестического факта выраженного снижения боли в груди эти скромные изменения ЭКГ абсолютно убедительны для диагностики ИМО с необходимостью оперативнго леченгия с ЧКВ!
- Для ясности — я выбрал только 2 из сегодняшних записей и соединил их на рисунке 1. Как было отмечено при повторной записи в приемном отделении, то есть примерно через 80 минут после ЭКГ №3, боль в груди у пациента значительно улучшилась .
Рисунок 1: 3-я и 4-я ЭКГ, записанные в сегодняшнем случае (это были 1-я и 2-я ЭКГ, записанные в отделении неотложной помощи).
Отведения V2 могут рассказать целую историю:
Маркер ЭКГ предыдущего нижнего ИМ пациента присутствует на обеих записях, показанных на рисунке 1, — в виде комплексов QS, которые видны в каждом из нижних отведений.
- Как показано цветными прямоугольниками, КЛЮЧЕВЫМ отведением на обеих ЭКГ, показанных на рисунке 1, является отведение V2.
- Первоначальная ЭКГ, записанная в отделении неотложной помощи, показывает раннюю переходную зону (с преобладанием зубца R уже в отведении V2) и положительный «зеркальный тест» в виде «полкообразной» формы аномальной депрессии ST в отведении V2 (подробнее «Мое мнение» относительно зеркального теста — см. мой комментарий в публикации «Задние отведения могут давать ложную уверенность»). Другие изменения ЭКГ на этой первоначальной записи при поступлении в основном состоят из неспецифического уплощения ST-T в большинстве оставшихся отведений. Именно на основании отведения V2 у этого пациента с новой болью в груди поставлен диагноз острого заднего ИМО.
- Диагноз острого заднего ИМО подтверждается повторной ЭКГ в отделении неотложной помощи, которая была сделана примерно через 80 минут после ЭКГ №3. Как показано в КРАСНОМ прямоугольнике, на ЭКГ № 4 полкообразная депрессия ST практически разрешилась, и это, если коррелировать с выраженным снижением интенсивности боли в груди, подтверждает диагноз динамических изменений ST-T, требующих немедленной катетеризации с ЧКВ. В остальных отведениях этой повторной ЭКГ наблюдаются незначительные изменения, соответствующие реперфузии, но в отсутствие описанного выше динамического изменения в отведении V2 результаты ЭКГ в других отведениях не будут диагностическими.
Заключительная мысль: Как отметил д-р Смит в своем обсуждении выше, приложение ИИ QOH правильно диагностировало острый ИМО.
- Оценка умеренных, но определенно идентифицируемых изменений ST-T, выделенных цветными прямоугольниками на рисунке 1, когда они коррелируют с наличием и тяжестью симптомов у пациента, — это навык, которому можно научить врача, восприимчивого к таким изменениям ЭКГ, которые являются диагностическими для острого ИМО.