Что вы думаете об этих 2 ЭКГ у пациентов с болью в груди? Как правильно поступить?
Оригинал: What do you think of these 2 ECGs in patients with chest pain? How to approach these?
ЭКГ 1 (отправлено мне Сэмом Гали @EM_resus)
ЭКГ 2
ЭКГ 1
Эта запись была мне отправлена без клинической информации и с вопросом: «Что вы думаете?»
Мой ответ был: «синусовый ритм с расширением правого предсердия, вероятной гипертрофией правого желудочка и старым нижним ИМ с нижней аневризмой ЛЖ». Инверсия зубца T в I и aVL является реципрокной по отношению к старой нижней аневризме.
После того, как я отправил свой ответ, я получил анамнез:
66-летний мужчина обратился с болью в груди. История ИБС [неясные подробности, стент(ы)?] Догоспитальная тревога по ИМпST. Обнаружен очень высокий уровень лактата. Значительное ОПН. Аортальный тромб (хронический) на КТ. hS Trop T: 1609->2471->1929 нг/л Кардиолог планировал катетеризацию, когда метаболическая ситуация стабилизируется. Ангиограмма: нет виновника и все артерии открыты. Окончательный диагноз: ИМ II типа вследствие заболевания.
Королева Червей сообщила «ИМО со средней уверенностью». Версия 1 Queen не очень хорошо распознает морфологию аневризмы ЛЖ, будь то передняя (что для эксперта не так уж и сложно, потому что они почти всегда имеют зубцы QS) или нижняя (что для меня даже очень сложно большую часть времени, потому что нижняя аневризма часто имеет комплексы QR)
Как поступить? Когда диагноз может быть «подъем ST из-за старого инфаркта миокарда» или «морфология аневризмы ЛЖ», важно изучить старые записи в карте и старые ЭКГ, если они доступны. Также важно оценить другие этиологии симптомов, и в этом случае у пациента было физиологическое расстройство с повышенным лактатом и ОПН. Это указывает на другую провоцирующую этиологию, а не на ОКС как на первопричину.
Эти физиологические расстройства не исключают ОКС, но делают гораздо более вероятным, что ситуация с сердцем у пациента была спровоцирована другим фактором.
ЭКГ 2
Я смотрел ЭКГ в системе и наткнулся на ЭКГ 2 и громко сказал: «Классная имитация». Коллега, сидевший рядом со мной, спросил: «Почему?», и я ответил, что в отведении III есть «седло» и хорошо сформированный зубец Q. Подъем сегмента ST в виде седла редко бывает из-за ИМО.
Однако в очень редких случаях седловидная элевация сегмента ST на самом деле бывает из-за ИМО.
Королева Червей заявила: «Не ИМО с низкой степенью достоверности»
Была доступна предыдущая ЭКГ:
Это подтвердило мое мнение.
Позже я узнал, что пациента взяли на катетеризацию. И я узнал, что активация катетеризации была результатом этой контрольной ЭКГ:
Я решил, что это отрицательная ЭКГ, за исключением того, что теперь есть новая депрессия ST в V4-V6.
Однако есть новая тахикардия, и эта новая депрессия ST может быть результатом ишемии спроса и предложения из-за тахикардии.
На этот раз Королева Червей поставила диагноз «ИМО с высокой уверенностью».
Эта интерпретация Королевы привела к ложноположительной активации катетеризации.
Альтернативное ведение пациента: Всегда смотрите карту пациента!! (включая старую ЭКГ выше, которую не видели)
На самом деле, я обнаружил, что я уже писал об этом пациенте в блоге раньше (!!!) из-за ЭКГ, которая выглядела как нижняя аневризма. Было много предыдущих подобных ЭКГ. Вот этот пост: Пациент с головокружением
Ангиограмма 3 месяца назад:
Тяжелая трехсосудистая нативная ИБС с окклюзией среднего сегмента огибающей, среднего сегмента ПМЖВ и среднего сегмента ПКА, включая несколько областей стеноза или окклюзии внутри стента. 4/4 проходимых шунтов (RIMA > дистальная ПМЖВ, LIMA > ОА, SVG > правая задняя нисходящая и свободный радиальный > правая задне-боковая 1-я артерия) с тяжелым стенозом нативного сосуда сразу за анастомозом в дистальной ПМЖВ, ОА и задней нисходящей.
Имеющаяся коронарная патология и АКШ в анамнезе говорят вам, что, вероятно, есть старый инфаркт и что базовая ЭКГ, скорее всего, будет ненормальной, и что вам следует рассматривать текущую ЭКГ в этом контексте.
Предыдущее эхо:
- Нормальный размер полости левого желудочка, слегка увеличенная толщина стенки и умеренная систолическая дисфункция ЛЖ.
- Расчетная фракция выброса левого желудочка составляет 35-40 %.
- Региональная аномалия движения стенки - базальная нижняя акинез.
- Региональная аномалия движения стенки - базальная нижнебоковая, акинез.
- Региональная аномалия движения стенки - верхушка, небольшой.
Акинез стенки может иметь ту же морфологию «аневризмы ЛЖ», что и дискинез («диастолическая дискинезия» — это эхо-определение аневризмы).
Была активирована экстренная катетеризация, но острого ИМО не было. Ложноположительная находка.
Обсуждение:
Это очень сложные случаи, в которых может быть ИМО или может быть старый ИМ. Это те случаи, в которых вы хотите проконсультироваться со своим другом - кардиологом и обсудить это. Но это только в том случае, если ваши кардиологи принимают идею ИМО (критерии острой коронарной окклюзии при отсутствии подъема сегмента ST). Чтобы провести такую консультацию, должно быть взаимное доверие, что консультант не отмахнется от ваших опасений или не скажет «Нет, не может быть».
На создание такого доверия могут уйти годы.
Комментарий КЕНА ГРАУЭРА, доктора медицины:
«Темой» моего комментария в сегодняшнем случае будет - ФОРМА ИМЕЕТ КЛЮЧЕВОЕ ЗНАЧЕНИЕ!
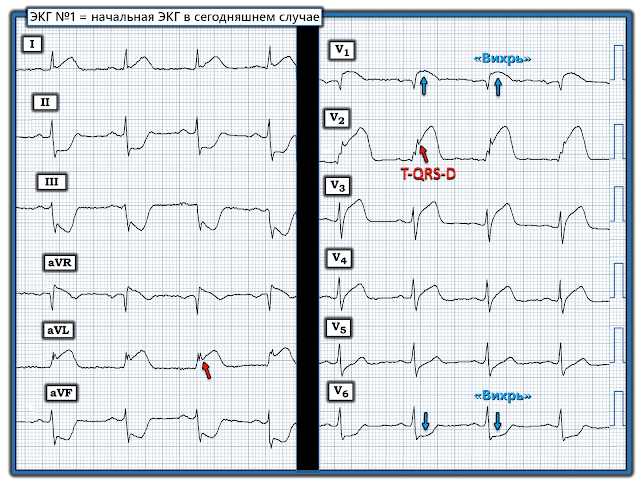
- Для ясности и удобства сравнения на рисунке 1 — я разметил и собрал вместе первые 2 ЭКГ в сегодняшнем случае.
МОИ мысли об ЭКГ № 1:
Это сложная ЭКГ. Я увидел следующее:
- Имеется масса артефактов изолинии. Это имеет отношение к нашей интерпретации, учитывая сложность оценки изменений ST-T в нескольких отведениях.
- При этом — ритм явно синусовый с нормальным интервалом PR.
- Морфология QRS не нормальная. При этом — QRS на самом деле не широкий (т. е. не более 0,1 секунды). Учитывая полностью положительный комплекс QRS в отведении V1 с узкими, но определенными терминальными зубцами S в боковых отведениях I и V6 — эта морфология QRS соответствует неполной блокаде правой ножки пучка Гиса.
- QTc удлинен (я оценил QT примерно в ~0,44 с — что с поправкой на частоту ~80/минуту дает QTc ~0,49 секунды).
- Значимое отклонение электрической оси сердца влево (желудочковая левограмма) — с полностью отрицательными комплексами QRS в каждом из нижних отведений. Это соответствует блокаде передней левой ветви пучка Гиса.
- Отмечены нарушения в правом предсердии (гипертрофия?) — определяемые по наличию высоких, пикообразных и заостренных зубцов P в нижних отведениях (т. е. амплитуда зубцов P ≥2,5 мм). Может быть гипертрофия правого желудочка — которую всегда нужно учитывать, если есть истинное увеличение правого предсердия. Из-за артефактов — мы не можем сказать, является ли морфология QRS в отведении V1 трехфазной (rsR') или представляет собой паттерн qR, который может соответствовать легочной гипертензии (для получения дополнительной информации о ГПЖ и ГПЖ — см. мой комментарий в сообщении «Что происходит в V2 и V3, сопровождаясь повышением тропонина I до 1826 нг/л за 4 часа?»).
- Может быть ГЛЖ по критериям Пегуэро (см. мой комментарий в сообщении «Обморок и элевация ST на догоспитальной ЭКГ») — на что указывают очень глубокие зубцы S в отведениях V3 и V4 (под ФИОЛЕТОВОЙ стрелкой в отведении V3, показывающей, что амплитуда зубца S обрезана в этом отведении).
Относительно изменений Q-R-S-T:
- Больше чем нижние зубцы Q — наблюдается выраженная фрагментация на каждом спуске зубца S в нижних отведениях (КРАСНЫЕ стрелки в этих отведениях). Именно из-за этой выраженной фрагментации «попытка» сформировать положительное отклонение в каждом нижнем отведении никогда не достигает изолинии, прежде чем ее обгоняет возобновление отрицательности зубца S. По моему опыту — эта фрагментированная форма QRS в любом (не говоря уже обо всех 3) нижних отведениях настоятельно предполагает нижний инфаркт в какой-то момент времени.
- Что касается прогрессии зубца R — я интерпретировал, казалось бы, многофазный положительный комплекс в отведении V1 как результат неполной БПНПГ, а не ГПЖ, потому что: i) имеется выраженная желудочковая левограмма с не более чем скромной глубиной зубца S в отведении I; и, ii) я думал, что общая картина ЭКГ больше указывает на ишемическую болезнь сердца, а не на ГПЖ. Тем не менее, преобладающая позитивность никогда не возникает в боковых грудных отведениях — и я не мог исключить возможность ГПЖ только по этой ЭКГ.
- Форма сегмента S-T в нижних отведениях выпуклая, относительно долгая и показывает небольшую элевацию ST. Эта морфология формирует «картинку которую стоит запомнить» — потому, что она не выглядит острой. То, что этот нижний ST-T вряд ли будет острым, дополнительно подтверждается отсутствием реципрокной депрессии ST в высоких боковых отведениях I и aVL. Вместо этого (согласно доктору Смиту) — эта «картина» настоятельно предполагает аневризму нижней стенки, особенно с учетом выраженной фрагментации зубца S в нижних отведениях вследствие предшествующего нижнего инфаркта миокарда, описанного выше.\
- Наконец — есть распрямление сегмента ST и депрессия, начинающиеся в отведении V3 за пределами ожидаемого для простой БПНПГ (СИНИЕ стрелки в грудных отведениях).
ЗАКЛЮЧЕНИЕ: Как и доктор Смит — как единственная ЭКГ, которую я интерпретировал, зная только, что у пациента была «боль в груди» — я думал, что ЭКГ № 1 не выглядит острой. Но есть несколько сложностей, которые требуют дальнейшего объяснения.
- Я подозревал предшествующий нижний ИМ с неполной БПНПГ/БПВЛН — и теперь с аневризмой нижней стенки. Есть депрессия ST в отведениях V3-V5, которая, как я думал, вероятно, отражает многососудистое заболевание — но с необходимостью объяснить причину аномалий в правом предсердии, вероятной ГЛЖ и возможной ГПЖ. Но — не ИМО.
- По словам доктора Смита — у этого пациента оказалось повышение тропонина из-за ИМ 2-го типа (чистые коронарные артерии при катетеризации). Вместо этого — его клиническая картина включала острую почечную недостаточность с тяжелым ацидозом. У нас осталось больше вопросов, чем ответов (например, насколько серьезна его основная ишемическая болезнь сердца? Есть ли ГПЖ или легочная гипертензия?) — но это не ЭКГ не при острой коронарной патологии.
- ЛИЧНОЕ ПРИМЕЧАНИЕ: Меня не раз обманывала боль в груди на фоне тяжелого основного заболевания (например, ацидоза, сепсиса). ГЛАВНОЕ — признать, что ЭКГ № 1 вряд ли отражает острый ИМО — с клиническим приоритетом лечения основного заболевания, а затем переоценить симптомы и повторить ЭКГ по мере необходимости.
Рисунок 1: Я обозначил первые 2 ЭКГ в сегодняшнем случае.
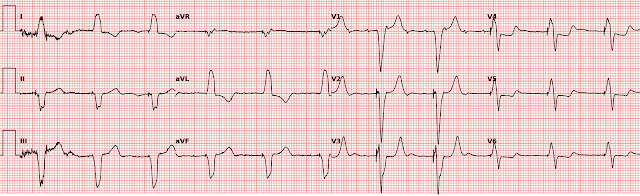
МОИ МЫСЛИ об ЭКГ № 2:
Я решил, что вторую сегодняшнюю запись интерпретировать заметно проще — в ней было гораздо меньше осложняющих находок.
- Ритм синусовый — с нормальными интервалами (PR-QRS-QTc). Есть отклонение оси влево (отрицательный QRS в отведении aVF) — но ось недостаточно влево, чтобы квалифицироваться как БПВЛН (преобладающая позитивность в отведении II).
- Расширения камер нет.
Относительно изменений Q-R-S-T:
- В отведениях III и aVF имеются очень большие и широкие зубцы Q — с небольшим, но присутствующим зубцом Q в отведении II (КРАСНЫЕ стрелки в этих отведениях). У этого пациента в какой-то момент времени был нижний инфаркт.
- Прогрессия зубца R показывает небольшую задержку переходной зоны (зубец R становится выше, чем глубина зубца S между отведениями V4 и V5).
- В каждом из нижних отведений наблюдается подъем сегмента S-T, за которым следует заметный положительный зубец T. При этом форма элевации сегмента ST в нижних отведениях демонстрирует вогнутость (т. е. конфигурацию «смайлик»). По словам доктора Смита, эта форма с меньшей вероятностью отражает острое сердечное событие.
- Хотя оба верхних боковых отведения (= отведения I и aVL) демонстрируют депрессию ST — точное зеркальное отражение противоположной картины ST-T из отведения III — наблюдается в отведении aVL (внутри СИНЕГО прямоугольника, в котором я просто инвертировал один комплекс QRST из отведения III). Для меня это означало одинаковую остроту (или ее отсутствие) как для отведения aVL, так и для нижних отведений.
- В отведениях V1, V2 и V6 наблюдается небольшое неспецифическое уплощение ST-T.
ЗАКЛЮЧЕНИЕ: Еще раз, как единая ЭКГ, которую я интерпретировал, зная только, что у пациента была «боль в груди», я подумал, что ЭКГ № 2 не выглядит острой.
- Глубокие, широкие зубцы Q в отведениях III и aVF (с небольшим, но присутствующим Q в отведении II) — убедительно указывают на перенесенный инфаркт. У этого пациента почти наверняка есть фоновое коронарное заболевание. Клинически, если бы я вел этого пациента — явно потребовалось бы больше информации (т. е. особенности анамнеза; повторная ЭКГ; тропонины; сравнение с предыдущими записями и т. д.). Но как единая ЭКГ без преимуществ дополнительной информации — форма этих нижних сегментов ST — и отсутствие в грудных отведениях каких-либо указаний на сопутствующее острое заднее поражение — предполагают, что это не результат острой коронарной патологии.
- Согласно доктору Смиту — обзор анамнеза этого пациента рассказал целую историю. Неудивительно — у пациента была очень тяжелая фоновая коронарная болезнь — но не было острого ИМО.