Женщина 50 лет с острой болью в груди
Автор: Пенделл Мейерс (A woman in her 50s with acute chest pain)
Женщина около 50 лет без существенного анамнеза почувствовала остро возникшую боль в передней части груди, которая разбудила ее. Боль отдавала в спину и она описывала боль как «колющую», 8/10, постоянную и сопровождающуюся тошнотой. Она отрицала предшествующие симптомы или недавние заболевания.
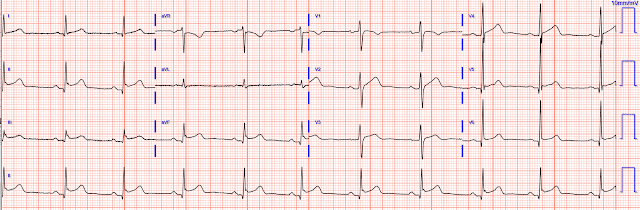
Вот ее ЭКГ при поступлении во время активной боли:
Что вы думаете?
Эта ЭКГ была записана через 30 минут при сохранявшейся боли:
Королева Червей говорит об отсутствии признаков инфаркта миокарда с подъемом сегмента ST или эквивалента обоих:
Новое приложение PMcardio for Individuals 3.0 теперь включает новейшую модель королевы Червей и объяснимость ИИ (синие тепловые карты)!
Врач был обеспокоен возможной острой коронарной окклюзией и активировал экстренную катетеризацию.
Ангиограмма не показала существенной ишемической болезни сердца:
Первый тропонин I составил 10 нг/л.
Второй тропонин был 23 нг/л. Больше во время этой госпитализации тропонины не измерялись.
Эхокардиограмма показала нормальную ФВ, никаких нарушений движения стенки, никакого перикардиального выпота.
__________________________________________
Сейчас есть много данных, показывающих, что королева значительно снижает ложноположительные результаты.
1. Снижение догоспитальных ложноположительных результатов (ретроспективно) на 58%.
2. Консорциум по инфаркту миокарда с подъемом сегмента ST на Среднем Западе: снижение ложноположительных результатов на 33% (доложено на саммите качества ACC в Сан-Антонио 2024 г.)
3. Вилли Фрик из Университета Сент-Луиса выступил в Heart Rhythm Society: 1 месяц боли в груди в отделении неотложной помощи. 528 пациентов с болью в груди, 14 с поражениями, вызывающими эти поражения. Queen обнаружил 11/14 с нулевым ложноположительным результатом. Кардиолог обнаружил 6/14 с 3 ложноположительными результатами.
4. Macherey-Meyer S. Представлено в Немецком обществе кардиологов. 1770 пациентов с болью в груди. 56 ИМО. Специфичность 0,967. Отрицательная прогностическая ценность 98,4% и положительная прогностическая ценность составила 34,1%. Анализ подгрупп пациентов, исключенных после алгоритма 0/1h hs-cTnT, выявил ошибочную классификацию как ложноположительную в 1% ЭКГ по модели ИИ. Специфичность и точность составили 0,989 (95% ДИ: 0,983–0,994, см. таблицу 2). Отрицательная прогностическая ценность составила 100% (95% ДИ: 100–100).
Есть еще неопубликованная работа, которая показывает резкое снижение ложноположительных результатов с использованием модели ИИ PMCardio Queen of Hearts.
__________________________________________
Вот ЭКГ на следующий день:
(QoH ошибается, называет это ИМпST/OИМО, что вполне объяснимо из-за элевации ST в III с депрессией ST в aVL.)
Женщине назначили колхицин и выписали.
Она вернулась с похожими симптомами примерно через 1 месяц.
Повторная эхокардиограмма во время этого визита выявила небольшой перикардиальный выпот.
МРТ сердца была расшифрована как:
Острый перикардит с признаками ранней констриктивной физиологии. Перикард диффузно утолщен. Отмечается диффузное позднее усиление гадолинием париетального и висцерального слоев перикарда, что соответствует воспалению перикарда. Отмечается небольшой циркулярный перикардиальный выпот. Признаков тампонады нет. Наблюдается взаимозависимость желудочков, о чем свидетельствует легкий септальный отскок, нижняя полая вена расширена до 2,9 см с менее чем 50% коллапсом при вдохе — эти данные указывают на раннюю констриктивную физиологию. Нет миокардиального усиления гадолиния, что указывало бы на воспаление, инфильтрацию или инфаркт миокарда ЛЖ.
Были взяты два тропонина, оба менее 6 нг/л.
Ей назначили расширенный курс колхицина и ибупрофена.
Ревматологические и инфекционные обследования были отрицательными.
Эта ЭКГ была записана на 4-й день госпитализации:
Эта ЭКГ была записана на 6-й день госпитализации:
Ее диагноз — рецидивирующий идиопатический перикардит. Она была выписана.
Вот ее ЭКГ 6 месяцев спустя, на амбулаторном приеме без активных симптомов:
«Четыре стадии перикардита на ЭКГ» обычно преподаются как:
Стадия 1: широко распространенная элевация ST и депрессия PR
Стадия 2: возврат сегмента ST к исходному уровню с уплощением зубца T
Стадия 3: инверсия зубца T
Стадия 4: нормализация
Конечно, эти стадии могут не следовать типичному временному течению, могут не иметь последовательных ЭКГ, рассчитанных правильно для каждой стадии, и т. д.
Однако эта пациентка, похоже, соответствует классической последовательности, как показано при ее втором поступлении.
Пожалуйста, поймите, что фактический перикардит встречается невероятно редко по сравнению с нормальным вариантом базового подъема ST.
И, пожалуйста, будьте осторожны: вред от одного отсроченного диагноза ИМО, неправильно диагностированного как перикардит, намного перевешивает пользу от быстрой постановки множества истинно положительных диагнозов перикардита. ИМО встречается часто, в то время как перикардит встречается редко. Как говорит доктор Смит, «вы ставите диагноз перкардита на свой страх и риск пациента!»
Ознакомьтесь с этими случаями, если вы не понимаете, насколько это может быть опасно:
Вы диагностируете перикардит на свой страх (и риск пациента!)
Посмотрите, что происходит, когда «перикардит» и морфин морочат вам голову
24-летняя женщина с болью в груди утром после запоя: это перикардит?
Смотрите наши другие случаи перикардита здесь:
Молодая женщина 20 лет с обмороком
Тяжелая атипичная боль в груди у молодой женщины - перикардит на серии ЭКГ
Вот несколько случаев ЭКГ миокардита у молодых людей:
20-летний мужчина с острой болью в груди
Anterior ST Elevation with Elevated Troponin, but with low T/ST ratio, 2 Cases
A young man with sudden chest pain
29-летний парень с плевритической болью в груди в течение 6 часов
Inferior and Lateral ST Elevation and A Positive Troponin
8 лет с миокардитом: Восьмилетняя девочка с диареей, болью в животе и синкопальными состояниями
16 лет с острым ИМ: A 16 year old girl has syncope while playing basketball.....
Комментарий КЕНА ГРАУЭРА, доктора медицины:
Медицина смиряет. И хотя я определенно включил острый перикардит в свой дифференциальный диагноз, когда впервые увидел сегодняшний случай, я не думал, что вероятен чистый перикардит (без компонента миокардита). Вместо этого — я думал, что у этого пациента острая окклюзия огибающей.
- Для ясности на рисунке 1 — я воспроизвел сегодняшнюю начальную ЭКГ.
Почему я подумал: «Острый инфаркт миокарда, пока не доказано обратное» ...
ЭКГ на рисунке 1 показывает синусовый ритм ~90/мин — нормальные интервалы и ось — нет расширения полостей — и есть выраженный подъем сегмента ST.
- Эта женщина примерно 50 лет проснулась из-за новой, сильной боли в груди — что побудило ее обратиться в отделение неотложной помощи. По словам доктора Мейерса — статистически острый инфаркт миокарда встречается гораздо чаще, чем острый перикардит в этой ситуации (и потенциальная заболеваемость и смертность от пропуска острого инфаркта миокарда намного превышает таковую при пропуске острого перикардита). В результате — предположите острый инфаркт миокарда, пока не доказано обратное!
Относительно изменений ЭКГ на рисунке 1, которые предполагают острый инфаркт миокарда, пока не доказано обратное:
- В нескольких отведениях на ЭКГ № 1 присутствуют зубы Q — и это те же самые отведения, которые показывают подъем сегмента ST.
- Подъем сегмента ST, по-видимому, коррелирует с острым нижне-боковым инфарктом (я подозревал острую окклюзию доминантной ОА ... ).
- Отведение aVL, похоже, показывает реципрокные изменения ST (хотя величина депрессии ST в aVL не такая большая, как я обычно ожидал, учитывая величину и остроту подъема ST в отведении III).
- Не только подъем ST — отведение V3 (и в меньшей степени отведение V4) выглядят остро (СИНЯЯ стрелка, указывающая на непропорционально «толстую» вершину зубца T и «более массивные», чем ожидалось, размеры зубца T в этом отведении V3).
- Сначала я думал, что в отведении V4 есть терминальная деформация QRS. Если это правда — это почти подтверждает острый инфаркт (см. мой комментарий в сообщении «Пациент 50 с чем-то лет с болью в левом плече и диффузным подъемом ST», чтобы узнать больше о терминальной деформации QRS).
- Итог: хотя требовалось больше данных — мое первоначальное впечатление от ЭКГ № 1 было острым нижне-боковым ИМпST в стадии развития с необходимостью немедленной катетеризации.
Рисунок 1: Начальная ЭКГ в сегодняшнем случае (с увеличенным изображением на 2 вставках ниже отведений V4 и V6).
==========================================
Изменения ЭКГ за и против острого перикардита:
Я не думал, что сегодняшняя начальная ЭКГ указывает на чистый острый перикардит. Она явно может соответствовать острому миоперикардиту — поскольку ЭКГ-картина острого миокардита может проявляться практически чем угодно и быть неотличимой от ЭКГ острого инфаркта миокарда. Рассмотрите следующее:
- Как говорят доктора. Смит и Мейерс неоднократно подчеркивая в этом ЭКГ-блоге — Вы диагностируете острый перикардит «на свой страх и риск пациента» — по той простой причине, что в невыбранных экстренных ситуациях острый ИМ встречается гораздо чаще, чем перикардит (и потенциальная заболеваемость и потенциальная смертность от пропуска острого ИМ намного выше, чем от пропуска острого перикардита).
- В пользу ЭКГ-диагноза острого перикардита — диффузный подъем сегмента ST (наблюдается в отведениях I, II, III, aVF; и в отведениях V3, V4, V5, V6).
Против ЭКГ-диагноза острого перикардита свидетельствуют следующие данные:
- Диффузные зубцы Q видны почти во всех отведениях, в которых есть подъем ST. Хотя эти зубцы Q небольшие и узкие: i) Эти зубцы Q неотличимы от ранних зубцов Q острого инфаркта, при котором сегмент ST резко поднимается; и, ii) Хотя в нижних отведениях «нормальные септальные зубцы q» могут быть видны в отведениях II, III, aVF — это обычно происходит только при нижней оси (которая отсутствует на ЭКГ № 1) — и если нижние зубцы Q, которые мы видим на ЭКГ № 1, были результатом «нормальных септальных зубцов q» — то мы не должны также видеть зубец Q, который присутствует в боковом отведении I.
- Одной из наиболее характерных особенностей ЭКГ при остром перикардите по моему опыту является то, что вид ST-T в отведении II напоминает вид ST-T в отведении I (по сравнению с ситуацией с острым нижним инфарктом миокарда — при котором вид ST-T в отведении II гораздо больше похож на то, что мы видим в отведении III, чем на вид ST в отведении I).
- В отведении V4 на рисунке 1 отсутствует терминальная деформация QRS (как показано на увеличенной вставке при внимательном рассмотрении - СИНЯЯ стрелка подчеркивает отчетливую выемку в точке J, которая исключает возможность терминальной деформации QRS).
- Хотя отношение ST/T в отведении V6 является «положительным» для перикардита (т. е. отношение ST/T = 0,33, что превышает 0,25) — я не считаю, что это убедительный результат, поскольку величина подъема ST в отведении V6 составляет всего 1 мм, и, следовательно, потенциально подвержена ошибке «минимальных измерений» (выбора точки отсчета) (см. Рисунок 3 в моем комментарии в посте «Элевация ST после пулевого ранения в грудь» для получения дополнительной информации о соотношении ST-T в отведении V6 для диагностики перикардита).
- При «типичной для учебника» картине ЭКГ острого перикардита — подъем ST наблюдается во всех отведениях, кроме правосторонних (которые являются отведениями III, aVR, V1). Не должно быть никаких видимых реципрокных изменений (однако мы их видим в отведении aVL на рисунке 1) — и не должно быть плоского сегмента ST в отведении V2 (как мы видим на рисунке 1).
- Как было сказано ранее — ST-T в отведении V3 (и в меньшей степени в отведении V4) выглядят острыми (СИНЯЯ стрелка, указывающая на непропорционально «толстую» вершину зубца T и «более массивные», чем ожидалось, размеры зубца T в этом отведении V3). В отличие от «классической картины» чистого острого перикардита, в противном случае «нормальные» ST-T имеют тенденцию выглядеть так, как будто они «подняты» над базовой линией ЭКГ, вместо того, чтобы создавать острый вид, который мы видим в отведении V3.
- ПРИМЕЧАНИЕ № 1: Острый миокардит мог бы легко создать идентичную картину ЭКГ, которую мы видим на рисунке 1 — в этом случае было бы невозможно отличить острый миокардит от острого ИМ на основе только этой одной ЭКГ. Но полностью нормальная катетеризация — отрицательные тропонины — нормальное эхо без аномалии движения стенки — и нормальная МРТ (без признаков воспаления) исключили острый миокардит.
- ПРИМЕЧАНИЕ №2: В сегодняшней истории не упоминается, присутствовал ли шум трения перикарда (или нет). Это прискорбно (но слишком часто встречается в случаях, которые я регулярно вижу в Интернете) — потому что ЕСЛИ слышен шум трения перикарда, то вы поставили диагноз острого перикардита!
- ПРИМЕЧАНИЕ №3: Не упоминается о какой-либо потенциальной позиционной связи или плевритической природе боли в груди этой пациентки (боль в груди была описана как «постоянная» и «колющая», и связанная с тошнотой). В то время как описание пациентом характера его боли в груди по определению субъективно, с несовершенной корреляцией с описанием перикардиальной боли в учебниках — существует тенденция, что боль в груди при перикардите является «плевритической» (усиливается при вдохе из-за обычно сопутствующего плеврального воспаления) — и «позиционной» (обычно облегчается в положении сидя и обостряется в положении лежа на спине, что увеличивает «растяжение» воспаленного перикарда).
Далее:
- Я всегда считал важным иногда смиряться с теми случаями, когда пациент «не читает учебник», прежде чем обратиться за неотложной помощью. Клиническая реальность не всегда предсказуема. Несмотря на то, что в каждую из книг по ЭКГ, которые я написал за эти годы, были включены отдельные главы о изменениях ЭКГ при перикардите, я просто не чувствовал, что сегодняшняя первоначальная ЭКГ указывала на перикардит, а не на острый инфаркт миокарда (см. рисунки 2–6 в моем комментарии внизу сообщения «Мужчина возрастом около 30 лет с острой болью в груди и подъемом сегмента ST», где приведен пример таких глав).
- Сегодняшний случай важен, потому что: i) он иллюстрирует совершенно уместные показания для немедленной катетеризации сердца, чтобы исключить возможность острого инфаркта; — ii) он расширяет наше понимание потенциальных ЭКГ-проявлений чистого острого перикардита (а также диагностического пути для подтверждения этого диагноза); и, iii) Это помогает нам сохранять скромность (напоминая при этом, что в подавляющем большинстве случаев, когда пациент поступает в отделение неотложной помощи с внезапным началом тяжелой новой боли в груди, диагнозом будет острое сердечное событие, а не острый перикардит или миокардит).











Комментариев нет:
Отправить комментарий