Боль в груди и быстрая стимуляция, за которой следует необъяснимая тахикардия с широкими комплексами. Время для кардиоверсии?
Автор: Вилли Фрик, редактор: Кен Грауэр: Chest pain and rapid pacing followed by an unexplained wide complex tachycardia. Time for cardioversion?
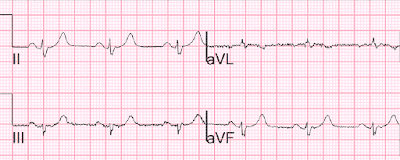
Пожилой мужчина с анамнезом неишемической ХСН со сниженной фракцией выброса с/п сердечной ресихронизирующей терапии и легкой ишемической болезнью сердца обратился с жалобами на боль в груди. Он сказал, что в тот день у него было три эпизода боли в груди во время мочеиспускания. Следующая ЭКГ была записана в отделении неотложной помощи во время активной боли в груди.
ЭКГ 1
Что вы думаете?
На этой ЭКГ показано много всего интересного. Никаких признаков ишемии. Самое запутанное здесь — ритм. Спайки желудочковой стимуляции легко заметить. Стандартная желудочковая стимуляция правого желудочка. Затем электрический волновой фронт последовательно распространяется от кончика электрода в правом желудочке к левому желудочку, так что левая боковая стенка левого желудочка деполяризуется последней. Подумайте, что это та же последовательность, которая происходит у пациента с БЛНПГ — правая ножка (и правый желудочек) быстро деполяризуются, а затем область, охватываемая левой ножкой, деполяризуется последней. Вот почему стандартная стимуляция создает морфологию БЛНПГ.
На этой ЭКГ мы видим больше морфологии БПНПГ. Даже если бы мы не узнали из обзора истории болезни, что у пациента было устройство для СРТ («сердечной ресинхронизирующей терапии»), мы могли бы увидеть это на ЭКГ из-за морфологии БПНПГ после спайков кардиостимулятора. Как кардиостимулятор создает морфологию БПНПГ? Наиболее распространенный способ — это установка электрода в устье коронарного синуса в ПП, который охватывает заднебоковую часть ЛЖ. Это позволяет осуществлять стимуляцию ЛЖ через венозную систему.
Вот типичная рентгенограмма другого пациента, показывающая обычное устройство для СРТ и дефибрилляции (CRT-D)
- Синяя пунктирная линия прослеживает правый предсердный электрод
- Красная пунктирная линия прослеживает правожелудочковый электрод. В частности, она перекрывает более толстый рентгеноконтрастный сегмент. Это токопроводящее покрытие электрода, которое и идентифицирует это устройство как дефибриллятор.
- Черные наконечники стрелок указывают на электроды в коронарном синусе («CS»). Очень часто эти электроды имеют четыре электрода.
==========================================
Краткое отступление о терминологии устройств (можете пропустить):
==========================================
«Однокамерный» кардиостимулятор — это устройство только с одним электродом. Наиболее распространенным однокамерным устройством будет только желудочковый электрод, но иногда у пациентов есть однокамерные предсердные кардиостимуляторы, например, при синдроме слабости синусового узла с неповрежденным АВ-узлом.
«Двухкамерный» кардиостимулятор — это устройство с предсердным и желудочковым электродами. Это не то же самое, что бивентрикулярное устройство, описанное ниже.
«Бивентрикулярный кардиостимулятор» — это кардиостимулятор с правым и левым электродами (обычно через коронарный синус), как на рентгенограмме грудной клетки выше.
«Стимуляция проводящей системы» — это относительно новая методика, которая изучается как способ обеспечения более физиологичной стимуляции, как правило, путем введения электрода в область левой ножки пучка Гиса или ствол пучка Гиса.
Устройство «сердечной ресинхронизирующей терапии» способно обеспечивать левожелудочковую стимуляцию, либо с помощью бивентрикулярной стимуляции, либо с помощью стимуляции проводящей системы, как указано выше.
- CRT-D — это сердечная ресинхронизирующая терапия с возможностью дефибрилляции, как и CXR выше.
- CRT-P — это сердечная ресинхронизирующая терапия только с стимуляцией, без возможности дефибрилляции.
Подробнее о CRT далее в мообщении...
===================
Возвращаясь к нашему пациенту:
===================
Когда мне прислали эту ЭКГ, меня спросили, может ли последняя часть ЭКГ быть ЖТ. ЭКГ можно разделить на две части морфологически, как показано ниже:
Первая часть ЭКГ (ограниченная синей стрелкой морфологически последовательна, как и вторая часть ЭКГ (ограниченная красной стрелкой). Но что-то происходит в середине, создавая переход. Давайте начнем с того, что сосредоточимся на первом разделе. Вот типичный комплекс из этого раздела:
Черная стрелка указывает на нативный (т. е. не стимулированный) зубец P. Пунктирная черная стрелка указывает на стимулирующий спайк, создающий QRS. Если у вас нет ЭКГ для сравнения, вы можете предположить, что зубец P имеет синусовое происхождение, но сравнение с записью за неделю до этого показывает, что это не так.
ЭКГ 2
На ЭКГ 2 явно синусовый ритм — положительный зубец P в отведениях I, II, aVF с довольно типичной морфологией, с типичным двухфазным зубцом P в V1. Напротив, ЭКГ 1 имеет другую морфологию предсердных комплексов. Кроме того, у пациента не было других очевидных причин для синусовой тахикардии (например, истощение объема, кровотечение, лихорадка). Поэтому наиболее вероятным ритмом на ЭКГ 1 является эктопическая предсердная тахикардия.
Следовательно, первая часть ЭКГ 1 показывает эктопическую предсердную тахикардию с бивентрикулярной стимуляцией. Итак, что происходит дальше на записи, и что изменилось? Вот увеличенное изображение переходного периода:
Можете ли вы понять, что здесь изменилось?
Подсказка: сосредоточьтесь на зубцах T!
Обратите внимание, что зубец T №2 выше зубца T №1, вероятно, из-за скрытого зубца P. Наиболее вероятным объяснением является то, что зубец P, следующий за комплексом №2, имел более короткий интервал сцепления (т. е. был раньше, чем ожидалось) и попал в ПВАРП (постжелудочковый предсердный рефрактерный период кардиостимулятора или Пост Вентрикуло-Атриальный Рефрактерный Период), поэтому не был воспринят. Поскольку он не был воспринят, стимуляция не последовала. Но он мог проводиться нативно.
Здесь есть два важных момента, которые следует рассмотреть.
Пункт 1:
Что такое ПВАРП? Ответ: ПВАРП — это программируемая функция в кардиостимуляторах, предназначенная для предотвращения тахикардии, опосредованной кардиостимулятором. Кардиостимулятор-опосредованная тахикардия (КОТ), также известная как бесконечная циклическая тахикардия, объясняется в этом видео:
Вот неподвижное изображение, взятое из ЭТОГО виде. Проверьте себя, сможете ли вы перечислить основные шаги в уме, не глядя на него.
Краткое изложение шагов при ПОТ (тахикардия, опосредованная кардиостимулятором):
Во время нормальной работы двухкамерного кардиостимулятора желудочковые события редко проводятся ретроградно в предсердие. При нормальной работе двухкамерного кардиостимулятора большинство желудочковых событий попадают в одну из двух следующих категорий:
- Исходно проводятся из предсердия через АВ-узел и вниз в желудочек. В этом случае, поскольку АВ-узел только что разрешил антеградную проводимость, он рефрактерен и не допустит ретроградной проводимости.
- Желудочковая стимуляция из-за нарушения антеградного проведения в условиях блокады сердца. В этом случае блокада сердца почти всегда двунаправленная. В частности, наблюдается ретроградная блокада.
Желудочковые экстрасистолы нарушают это, возможно, возникая в то время, когда АВ-узел восстанавливается и, следовательно, может допускать ретроградное проведение.
ПВАРП — это период времени (часто около 250 мс) после желудочкового события, когда кардиостимулятор игнорирует всю предсердную активность. Идея заключается в том, что предсердная активность, происходящая вскоре после желудочковой активности, скорее всего, будет ретроградной волной P. Игнорируя это, кардиостимулятор снижает вероятность КОТ. В частности, он нарушает шаг 3 (и 7) на видео.
Пункт 2:
Почему предсердное событие изначально могло пройти через АВ-узел? Вы можете подумать: «Разве этот зубец P не должен был быть заблокирован в АВ-узле? Зачем еще у пациента кардиостимулятор?» Но устройства сердечной ресинхронизирующей терапии (СРТ) часто имплантируются пациентам с неповрежденным антеградным АВ-проведением. Типичный пациент с СРТ имеет ФВ 35% или менее и БЛНПГ с QRS шириной более 150 мс. Устройство помогает пациенту, восстанавливая механическую синхронность при пораженной проводящей системе. Рассмотрим следующую аналогию:
Представьте, что вы находитесь в лодке и хотите как можно быстрее добраться до берега. Вы бы:
- Гребли справа, ждали 10 секунд, затем гребли слева
- Гребли слева, ждали 10 секунд, затем гребли справа
- Гребли с обеих сторон одновременно
Конечно, самый эффективный способ передвижения — синхронно грести с обеих сторон. Это то, что делают олимпийские гребцы. Как и лодка, левый желудочек наиболее эффективен как насос, когда весь желудочек сокращается синхронно. У пациентов с очень широкой БЛНПГ (особенно > 150 мс) много механических усилий тратится впустую, поскольку перегородка сначала сокращается и фактически начинает расслабляться к тому времени, когда сокращается боковая стенка. Стимуляция обеих сторон одновременно улучшает механическую синхронность левого желудочка.
Важно, что СРТ работает только тогда, когда она стимулируется. В отличие от обычных двухкамерных кардиостимуляторов, где мы часто пытаемся ограничить объем стимуляции, целью СРТ является 100% желудочковая стимуляция. В противном случае вы не получите пользы от устройства!
У этого пациента сохраненная АВ-проводимость. Если в ПВАРП есть зубец P, кардиостимулятор не обнаружит его и, следовательно, не будет стимулировать. Но будет собственная проводимость. На рисунке ниже ПВАРП изображен в виде серого поля (которое в этом примере = 300 мс). Красная стрелка указывает на «своевременный» предсердный зубец P, который находится за пределами ПВАРП (следовательно, успешно обнаруженней и сопровождаемый стимулирующим спайком), а черная стрелка указывает на преждевременный предсердный зубец P, который попадает в ПВАРП. Поскольку этот P находится в пределах ПВАРП, кардиостимулятор ее игнорирует. За зубцом P следует нативное проведение, и, следовательно, другая морфология QRS без стимулирующих спайков.

Нативно проводимый зубец P имеет более длинный интервал PR. (На самом деле, он довольно длинный — около 310 мс. Это связано со свойством АВ-узла, называемым «декрементное проведение», когда преждевременный стимул проводится медленнее.) И поскольку подлежащая предсердная тахикардия имеет относительно постоянную длину цикла, это математически переводится в более короткий интервал RP. Длительность сердечного цикла можно выразить следующим образом:
Длительность сердечного цикла = PR + RP
Если длительность цикла не меняется, а PR увеличивается, то RP должен уменьшаться. В результате каждый последующий зубец P попадает в ПВАРП и, следовательно, игнорируется кардиостимулятором и допускается его проведение нативно.
Эффект ПВАРП также представлен схематически с помощью следующего примера другой последовательности из опроса устройства пациента.
AS = предсердное воспринимаемое событие (например, зубец P)
AR = предсердное рефрактерное событие (например, зубец P в пределах ПВАРП)
VP = желудочковая стимуляция (например, стимулированный QRS)
VS = желудочковое воспринимаемое событие (например, нативный QRS)
Синие стрелки указывают на то, что, скорее всего, является синусовыми зубцами P. Красные стрелки указывают на то, что, скорее всего, является зубцами P эктопической предсердной тахикардии (с сопутствующим резким увеличением частоты). Обратите внимание, что кардиостимулятор прекращает стимуляцию при начале тахикардии из-за того, что зубцы P попадают в ПВАРП.
ВОЗВРАЩАЕМСЯ К СЛУЧАЮ:
У пациента был проведен серийный анализ тропонина, которые были в пределах нормы. Из-за симптомов во время тахикардии с широкими комплексами возник вопрос о том, следует ли пациенту пройти кардиоверсию.
Но эктопическая предсердная тахикардия чаще всего является автоматической аритмией. Изменчивость длины цикла (называемая «колебанием») в этом случае также подтверждает автоматический механизм. Кардиоверсия на мгновение сбросит ПТ, но она, скорее всего, немедленно повторится.
Кардиоверсия наиболее полезна при реципрокных аритмиях (например, ЖТ, трепетание предсердий, АВУРТ, мерцательная аритмия), поскольку она прекращает цепь реципрокного входа. Предсердная тахикардия иногда может быть вызвана реципрокным входом, но цепи реципрокного входа обычно имеют более стабильную длину цикла без такой большой вариабельности от удара к удару.
Пациенту дали амиодарон, который подавил его предсердную тахикардию, и его симптомы исчезли. Неудивительно, что его симптомы были связаны с мочеиспусканием, поскольку известно, что предсердные тахиаритмии вызывают полиурию (Kinney et al., Kaye et al., Canepa-Anson et al.), возможно, отчасти из-за повышенной выработки натрийуретического пептида.
Уроки:
- Сравнивайте серийные ЭКГ для дифференцирования синусовой активности и эктопической предсердной активности
- Понимайте тахикардии, опосредованные кардиостимулятором
- Понимание цели ПВАРП
- Знайте различия между обычным двухкамерным кардиостимулятором и СРТ
Случай тахикардии, опосредованной кардиостимулятором: Фибрилляция желудочков, ИКД, БЛНПГ, QRS длительностью 210 мс, положительные модифицированные критерии Смита-Сгарбосса и кардиостимулятор-опосредованная тахикардия
Комментарий КЕНА ГРАУЕРА, MD:
Выявление неполадок кардиостимулятора по ЭКГ продолжает становиться все более сложной задачей для врачей, которые нечасто сталкиваются с такими записями в своей практике. Прошли те времена, когда можно было легко с первого взгляда определить, правильно ли устройство воспринимает и регулирует ритм.
- Именно потому, что современные кардиостимуляторы являются такими удивительно эффективными устройствами, распознавание проблем с кардиостимулятором может быть таким сложным.
Признаюсь: я нашел сегодняшний случай захватывающим и познавательным. Я был введен в заблуждение рядом аспектов в этом случае и основываю свои комментарии на своем улучшенном понимании. Моя признательность доктору Фрику за его превосходные идеи и обсуждение.
По словам доктора Фрика, на сегодняшней первоначальной ЭКГ происходит много всего, что я воспроизвел на рисунке 1:
- Учитывая, что сегодняшний пациент поступил с активной болью в груди, первоочередное внимание должно уделяться оценке ЭКГ-признаков ишемии. Но для этого нам нужно отделить стимулированные комплексы от проведенных QRS.
Согласно доктору Фрику, эта начальная ЭКГ морфологически разделена на 2 части:
- Часть 1 этой полосы ритма состоит из комплексов № 1–14. Согласно доктору Фрику, РОЗОВЫЕ стрелки на рисунке 1 подчеркивают эктопические зубцы P эктопической предсердной тахикардии (ПТ) этого пациента, которая проявляется в быстром предсердном ритме ~135/мин.
- Но, как показал выше доктор Фрик, поскольку эти зубцы P под РОЗОВЫМИ стрелками возникают за пределами ПВАРП, эти эктопические предсердные зубцы P воспринимаются кардиостимулятором, поэтому каждый из этих эктопических предсердных импульсов приводит к стимуляции желудочков.
Я думал, что СИНЯЯ стрелка, которая, как видно, достигает пика зубца T комплекса № 14, указывает на преждевременный предсердный импульс из другого предсердного участка (т. е. ПЭ - предсердную экстрасистолу).
- Хотя эктопическая ПТ может проявлять некоторую степень вариабельности интервала P-P — на остальной части записи на рисунке 1 наблюдается лишь минимальная (если вообще наблюдается) вариабельность интервала P-P — вот почему я подумал, что этот гораздо более ранний, чем ожидалось, зубец P является ПЭ.
- Клиническое значение того, что зубец P под СИНЕЙ стрелкой является ПЭ, заключается в том, что эта ПЭ теперь «приземляется» в пределах ПВАРП — что означает, что кардиостимулятор «игнорирует» эту ПЭ — вот ПОЧЕМУ следующий комплекс QRS (= комплекс № 15) не стимулированный, а вместо этого является проведенным (хотя и с очень длинным интервалом PR).
- КЛЮЧЕВОЙ момент: если бы не эта ПЭ — стимуляция каждого эктопического предсердного импульса продолжалась бы.
- Это потому, что базовый ритм на ЭКГ № 1 является эктопической ПТ — так что после очень короткой паузы, вызванной ПЭ (т. е. зубцом P, обозначенным СИНЕЙ стрелкой), — эктопическая ПТ возобновляется в Части 2 этой полосы ритма, как показано зубцами P, обозначенными КРАСНОЙ стрелкой, которые подтверждаются дополнительным «пиком» на предыдущих зубцах T.
- Обратите внимание, что интервал P-P между этими эктопическими зубцами P, обозначенными КРАСНОЙ стрелкой, практически такой же, как интервал P-P, который мы видели ранее между зубцами P, обозначенными РОЗОВОЙ стрелкой. Однако интервал PR, предшествующий комплексам № 15–22, длиннее интервала PR, предшествующего комплексам № 1–14, потому что эти начальные комплексы были стимулироваными (стимулятор активировался вскоре после того, как он распознал зубцы P, обозначенные РОЗОВОЙ стрелкой), — тогда как все комплексы после № 15 являются проведенными эктопическими предсердными зубцами P.
Что меня смутило...
- Когда я впервые увидел сегодняшнюю запись — я подумал, что очень линейная выемка, видимая в отведении II, начиная с комплекса № 15 (внутри пунктирных КРАСНЫХ кругов), представляет собой спайк стимуляции, поскольку она очень похожа на эти самые спайки, видимые непосредственно перед QRS № 1–14. Тем не менее — я не мог понять, почему спайк стимулятора должен появляться в середине QRS № 15–22.
- Это была моя ошибка. В то время как спайки стимуляции хорошо видны во всех отведениях, которые показывают стимулированные комплексы — единственное отведение с проведенными ударами, которое показывает спайки (которую я выделяю внутри пунктирных КРАСНЫХ кругов), — это отведение II. Такие спайки не видны в QRS № 15 и 16 в отведениях V1, V2, V3 — ни для проведенных комплексов № 17–22 в отведениях V4, V5, V6. Поэтому я полностью согласен с доктором Фриком, что эта выемка в отведении II просто отражает фрагментацию QRS из-за тяжелого основного заболевания сердца у этого пациента.
Есть ли острые изменения ST-T?
Теперь, когда мы знаем ритм, гораздо легче оценить изменения QRST. Рассматривая морфологию QRS всех проведенных комплексов (т. е. комплексы № 15, 16 в отведениях V1, V2, V3 — удары № 17-22 в длинной полосе ритма отведения II и в отведениях V4, V5, V6) — мы можем сказать следующее:
- QRS проведенных комплексов широкий. Отражает ли это основной дефект проводимости (вероятный) — или отражает аберрантную проводимость, связанную с частотой (частота сердечных сокращений составляет ~ 135/мин при этой ПТ) — неизвестно.
- В отведении II есть фрагментация — и не более, чем самые крошечные зубцы r в отведениях II, V5, V6 — с комплексами QS в остальных отведениях.
- Вышеуказанные находки указывают на перенесенный ранее обширный инфаркт. При этом — картина ST-T во всех этих отведениях с проведенными комплексами не указывает на продолжающееся острое событие.
- P.S.: Поиск в карте этого пациента предыдущей не стимуляционной ЭКГ может оказаться полезным в качестве источника для сравнения с морфологией QRST проведенных комплексов в сегодняшней записи.
«12 отведений лучше, чем одно»...
В качестве последней иллюстрации оптимального использования одновременно записанных отведений — рассмотрите морфологию QRS всех 22 комплексов в полосах ритма длинного отведения II и длинного отведения V5.
- Как стимулированные, так и проведенные комплексы в отведениях II и V5 выглядят одинаково, в том смысле, что все комплексы показывают практически полностью отрицательный, расширенный QRS.
- При этом — ЛЕГКО распознать, насколько по-разному выглядит QRS в длинном отведении V1, начиная с комплекса № 15 (а также в одновременно записанных отведениях V1, V2, V3) ==> «12 отведений лучше, чем одно».
Рисунок 1: Я разметил начальную ЭКГ в сегодняшнем случае.
Предлагаемая лестничная диаграмма:
Я предлагаю лестничную диаграмму, которую я нарисовал на рисунке 2, — в надежде прояснить мое понимание событий в сегодняшней начальной трассировке. Чтобы сделать события в ключевом переходном периоде более масштабными, я сосредоточился на ударах № 12–18 от отведения II.
- Зубцы P под РОЗОВЫМИ стрелками указывают на эктопические ПТ зубцы P. Поскольку эти зубцы P возникают за пределами ПВАРП, эти эктопические зубцы P воспринимаются кардиостимулятором (пунктирные РОЗОВЫЕ линии от предсердий к желудочкам), — который, таким образом, производят желудочковые стимулированные комплексы № 12, 13, 14.
- Зубец P под СИНЕЙ стрелкой возникает намного раньше, чем ожидалось (поэтому, скорее всего, это ПЭ, возникающая в другом месте предсердий). Эта ПЭ проводится на желудочки (хотя и с очень продолжительным интервалом PR), чтобы генерировать комплекс № 15.
- После короткой паузы — эктопическая ПТ возобновляется. Но из-за более короткого интервала сцепления этих эктопических зубцов P под КРАСНЫМИ стрелками (которые помещают эти зубцы P теперь в ПВАРП) — кардиостимулятор больше «не хочет» воспринимать эти зубцы P. В результате эктопическая ПТ возобновляется с комплекса № 16, при этом все эктопические предсердные P теперь проводятся.

Рисунок 2: Лестничная диаграмма переходного периода в длинной полосе ритма II отведения.