Подросток с болью в груди, тропонином ниже предела обнаружения и «доброкачественной ранней реполяризацией»
Отправлено анонимно, написано Пенделлом Мейерсом: A teenager with chest pain, a troponin below the limit of detection, and "benign early repolarization"
Молодой парень обратился с жалобами на дискомфорт в груди и одышку, начавшуюся во время тренировки, но без явных травм. Он немедленно прекратил тренировки, и самочувствие улучшилось. Позже тем же вечером он почувствовал повторяющийся дискомфорт в центральной части грудной клетки, одышку и рвоту. Симптомы были постоянными с момента этого второго эпизода и все еще присутствуют по прибытии, что, по-видимому, произошло менее чем через 1–2 часа с момента появления симптомов. Ранее подобных симптомов не было. Нет предшествующих жалоб на боль в груди, головокружение, предобморочное состояние или чрезмерную одышку при физической нагрузке. В семейном анамнезе нет указаний на внезапную сердечную смерть, кардиомиопатии, преждевременную ИБС или другие проблемы с сердцем. Он отрицал головную боль или боль в шее, связанные с физической нагрузкой.
Исходные жизненные показатели: АД 116/84, ЧДД 36, ЧСС 85 уд/мин, SpO2 98% при на комнатном воздухе.
Что вы думаете?
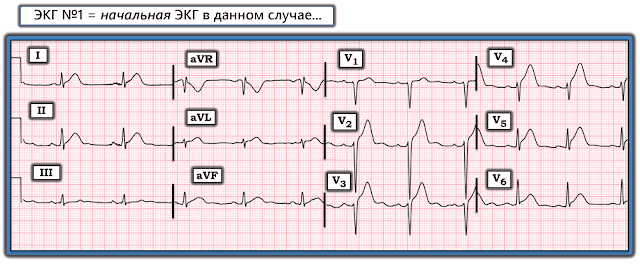
Интерпретация ЭКГ Мейерсом: легко диагностируется окклюзия ПМЖВ. Синусовый ритм, нормальный комплекс QRS (за исключением плохой прогрессии зубца R из-за ИМО ПМЖВ), затем очень очевидная элевация ST в V2-V6, острейшие зубцы T в V2-V6, I, aVL, II, III, а также деформация конечной части QRS в V6 (в литературе до сих пор описан как диагностический для ИМО только, если локализована в V2-V3). Это не «диффузные» изменения, это просто передний, боковой и, вероятно, апикальный ИМ. 50% ИМпST ПМЖВ не имеют реципрокных изменений в нижних отведениях, и многие ИМО ПМЖВ вместо этого приводят к элевации ST и/или острейшим Т в нижних отведениях. ЭКГ также легко соответствует критериям ИМпST во всех отведениях V2-V6. Запись была отправлена мне без какой-либо информации, и я сразу же ответил, что эта ЭКГ диагностическая для ИМО ПМЖВ. Я получил результат формулы ранней реполяризации с 4 переменными по сравнению с передним ИМО = 22,34 (значимо в пользу ИМО ПМЖВ), используя элевацию ST через 60 мс после точки J в V3 приблизительно = 4 мм, QTc = 425 мс, зубец R в V4 =2 мм , QRS в V2 = 23 мм.
Я отправил эту ЭКГ доктору Смиту с единственной информацией, что это 17-летний подросток с болью в груди. Его ответ был таким же:
«Массивный ИМО ПМЖВ. Срочная катетеризация».
«Возможно, это необычный миокардит, но ИМО, пока не доказано обратное».
ЭКГ была расценена как «доброкачественная ранняя реполяризация».
Начальный POC Troponin I (тест-полоски для прикроватного тестирования, референтный диапазон: менее 0,05 нг/мл)в приемном дал уровень менее 0,05 нг/мл (ниже уровня обнаружения).
ОАК и биохимия крови были в пределах нормы.
Ему дали лоразепам и оланзапин от беспокойства и дискомфорта.
Через два часа после поступления он жаловался на постоянный дискомфорт в груди. Его расспрашивали о возможном употреблении наркотиков, и он признался, что употреблял марихуану после тренировки. Ему дали кеторолак и жидкости внутривенно. Взяли мочу на токсикологию.
Через три часа после поступления был оценен повторный тропонин.
Этот 2-й тропонин оказался повышенным до 0,39 нг/мл.
Третий тропонин был получен через 30 минут, значение составило 0,88 нг/мл.
Повторная ЭКГ была записана примерно через 4 часа после поступления на фоне продолжающейся боли (примерно через 6 часов после начала боли, насколько мы можем судить):
Новая БПНПГ, развитие переднебоковых патологических зубцов Q и прогрессирование катастрофического ИМО ПМЖВ.
В этот момент была активирована «сердечная тревога», а дежурный кардиолог просмотрел ЭКГ и «не подумал, что молодому человеку нужна экстренная катетеризация». Больной был переведен в специализированный центр оказания медицинской помощи и госпитализирован в ПИТ.
Он провел несколько дней в отделении интенсивной терапии, проходя обследование, в том числе:
Серийные тропонины: рост с 5700 нг/л (неизвестно, I или T) до более чем 25 000 нг/л (больше, чем верхний предел отчетности лаборатории). Дальнейшие измерения тропонинов не проводились.
КТ-ангиограмма грудной клетки: расслоения аорты или тромбоэмболии легочной артерии нет.
Серийная рентгенограмма грудной клетки: прогрессирующий двусторонний отек легких.
Эхокардиография: резко дилатация ЛЖ, резкое снижение ФВ на 10%, выраженный гипокинез ЛЖ в средне-верхушечных сегментах с лучшей сохранностью базальных сегментов. «Изменения соответствуют кардиомиопатии Такоцубо». При использовании контраста Definity не обнаружено апикального тромба.
Серология Коксаки отрицательная.
Ковид ПЦР отрицательный.
Скрининг мочи на наркотики был положительный только на марихуану.
Затем его перевели в региональную детскую больницу. Там тропонины выросли до 100 000 нг/л (до сих пор неизвестно, тропонин I или Т). Повторная КТ грудной клетки (не коронарная, неясно, какой протокол) показала возможную аневризму ПМЖВ и тромб.
Наконец, была выполнена коронарная ангиография (более чем через 5 дней после поступления), которая подтвердила наличие аневризмы ПМЖВ с большим объемом тромбов, поток TIMI 0, выполнена тромбэктомия. Подробная информация о катетеризации отсутствует.
В детстве было подозрение на потенциально невыявленную болезнь Кавасаки.
МРТ сердца показала ФВ 25% с аналогичными регионарными нарушениями движения стенки. Он был переведен на пероральные препараты от сердечной недостаточности и выписан домой чуть более чем через неделю после обращения.
Через несколько недель он был повторно госпитализирован из-за обострения сердечной недостаточности, была проведена диуретическая терапия и его снова выписали.
Последняя доступная информация заключается в том, что пациент проходил обследование по пересадке сердца.
Основной урок от Смита:
Наихудшим фактором риска неблагоприятного исхода ИМО является молодой возраст, поскольку кардиологи не могут поверить, что у молодого человека может быть ИМО. Это в них вбивается.
Этот случай напоминает мне 27-летнюю полностью здоровую медсестру, которая поступила с острым отеком легких и приведенной ниже ЭКГ, которая указывает на окклюзию проксимального отдела ПМЖВ, и была проигнорирована из-за своего возраста. Только после того, как ее тропонин достиг пика 500 000 нг/л, ей выполнили ангиограмму, которая показала 100% окклюзию левой главной артерии из-за разрыва бляшки. Она умерла, не успев на пересадку сердца. Врачи просто не могли поверить, что у молодой женщины может быть ИМО.
БПНПГ, БЛНПГ и элевация ST в I, aVL, V2 и V3 диагностируют массивный ИМО. Найдена 100% окклюзия левой главной.
Вот ее же ЭКГ через несколько часов, с новыми зубцами Q и повышением тропонина. Ангиографию ей все равно не сделали бы:
См. другие случаи молодых пациентов с ИМО:
Женщина спортивного телосложения около 30 лет с ощущением острого давления за грудиной
Некто 32 лет с правосторонней болью в груди. Нулевая элевация ST, но это не имеет значения
Молодая женщина после родов с болью в груди
См. этот случай по существу противоположной ошибки:
Понимание этой патогномоничной ЭКГ принесло бы большую пользу пациенту
Уроки
Навыки интерпретации ЭКГ имеют решающее значение для диагностики ИМО. Используйте формулу Смита с 4-я переменными, которая поможет разобраться в случае дифференциальной диагностики нормального варианта элевации ST («доброкачественная ранняя реполяризация») или же с переднего ИМО.
Молодые люди могут страдать острой коронарной окклюзией, будь то типичный разрыв атеросклеротической бляшки или коронарные аномалии, коронарные аневризмы, расслоения, спазмы и т. д.
В будущем неотложная КТ-коронарография может быть разумным вариантом, когда ИМО еще не диагностирован по ЭКГ, но кардиологи не хотят выполнять коронарографию.
Аномалии движения стенок при кардиомиопатии Такоцубо и ИМО ПМЖВ могут быть сходными.
Ложноположительная катетеризация без вмешательства у молодого пациента практически безвредна. Такой пропущенный ИМО может быть разрушительным.
Комментарий Кена Грауэра, доктора медицины
«Лечить больного вне зависимости от возраста больного». Сегодняшний печальный случай подлежит медицинскому рассмотрению. К сожалению, нет никакого способа оправдать последовательность событий, которая привела к задержке в диагностике и лечении и, в конечном итоге, к катастрофическому инфаркту, который сделал ранее здорового подростка кандидатом на трансплантацию сердца.
Острый ИМ может возникнуть у молодого пациента
Тенденция не принимать во внимание впервые появившуюся боль в груди у подростка как первый симптом острого ИМ понятна. Острая коронарная окклюзия почти всегда возникает у пациентов старше подросткового возраста. Тем не менее, острый ИМ действительно возникает у более молодых пациентов (свидетельствуйте о случае, упомянутом выше доктором Смитом, а также ссылках доктора Мейерса в конце его обсуждения, которые относятся к нескольким случаям молодых лиц с острым ИМ, опубликованным в блоге доктора Смита об ЭКГ).
- На эту тему есть литература (GGF van der Schoot et al: Neth Heart J 28(6):301-308, 2020 — and — Egred et al — Postgrad Med 81(962): 741-745, 2005).
- Острый ИМ у более молодых пациентов может быть результатом острой коронарной окклюзии, вызванной обычными факторами риска (такими как курение, начатое в раннем возрасте) — у лиц с особой предрасположенностью (т. е. лейденская мутация фактора V — или нефротический синдром — и то, и другое коррелирует с состоянием гиперкоагуляции) — и/или при наследственных состояниях, таких как генетическая гиперхолестеринемия.
- Кроме того, существует ряд неатеросклеротических потенциальных причин острого инфаркта миокарда у более молодых пациентов. К ним относятся спазм коронарных артерий (который может возникнуть при употреблении кокаина или чрезмерного употребления алкоголя) — миокардиальные мостики (которые могут быть причиной перемежающейся острой ишемии) — аберрантная анатомия коронарной артерии (которая может проявляться внезапным разрывом, вызывающим острый инфаркт или внезапную смерть в любом возрасте!).
- Другие типы неатеросклеротических потенциальных причин острого инфаркта у более молодых пациентов включают системные воспалительные заболевания (т. е. волчанку, ревматоидный артрит, гранулематоз Вегенера) — тромбозы, не связанные с коронарным заболеванием (т. е. эндокардит, нарушения свертывания крови) — беременность (с ее гиперкоагуляционным состоянием).
- Причина в виде повреждения эндотелия — еще один потенциальный механизм острого ИМ у молодых пациентов. Это может произойти в результате тупой травмы грудной клетки или другого острого стресса, который вызывает внезапный мощный сдвиг слоев коронарной артерии (что может привести к разрыву интимы, что приводит к внутрипросветному тромбозу). Повреждение эндотелия также может наблюдаться при спонтанном расслоении коронарной артерии или в результате «травмы торможения» (например, в результате автомобильной или другой дорожно-транспортной аварии).
- РЕЗЮМЕ: Хотя вышеуказанные этиологии не являются распространенными причинами острого инфаркта у подростков или молодых людей, они случаются! И, как и большинство диагностических соображений в медицине — если дифференциальный диагноз исключает такие «другие потенциальные причины» просто потому, что они не распространены, или потому, что пациент «слишком молод, чтобы иметь сердечный приступ», — тогда эти другие потенциальные причины будут упущены из виду!
- Отношение к данному случаю: сегодняшний пациент-подросток «поднимал тяжести» в то время, когда у него появились симптомы. Было ли это совпадением? — ИЛИ — Могло ли сильное напряжение и напряжение при поднятии тяжестей спровоцировать острую силу сдвига — с результирующим разрывом интимы, ведущим к внутрипросветному тромбозу (последовательность событий, которая могла бы стать гораздо более вероятной, если бы у этого, казалось бы, здорового молодого человека была какая-то ранее нераспознанная предрасположенность? например, анатомическая аномалия коронарной артерии).
Подробнее о сегодняшнем СЛУЧАЕ: лечите пациента…
Когда я возвращаюсь назад и перечитываю историю сегодняшнего случая, меня поражают факты из описания этого пациента: i) пациент был ранее здоровым подростком. Раньше у него не было болей в груди!; ii) у этого пациента появилась новая боль в груди и одышка, достаточно сильная, чтобы заставить его немедленно прекратить тренировку; и, iii) хотя он временно почувствовал себя лучше после прекращения тренировки - его симптомы повторились и были достаточно серьезными, чтобы побудить его отправиться в отделение неотложной помощи в тот вечер из-за постоянной сильной боли в груди.
- ВЫВОД: Вооружившись знанием того, что острый ИМ может возникнуть у более молодых пациентов, вышеприведенная история возлагает «бремя доказывания» прямо на нас, лиц оказывающих медицинскую помощь, чтобы исключить какой-либо тип острого события, а не наоборот. Мы должны доказать, что у этого пациента с новой и сильной продолжающейся болью в груди нет острого события (или какой-либо другой потенциально излечимой причины его симптомов).
- Активному поиску причины постоянной сильной боли в груди у этого пациента не служит ожидание повторной ЭКГ в течение 4 часов (особенно с учетом значений тропонина, которые начинают повышаться на фоне постоянной сильной боли в груди).
- Также не помогает отмена катетеризации, несмотря на очевидные динамические изменения на повторной ЭКГ, показывающие новую БПНПГ с постоянной элевацией сегмента ST на фоне постоянной боли в груди.
- P.S. Хотя исходная ЭКГ в сегодняшнем случае не выглядит как острый миокардит, важно учитывать это каждый раз, когда у более молодого пациента появляются боли в груди и острые изменения ЭКГ. Острый миокардит не редкость среди молодых пациентов, и бывают случаи, когда отличить острый миокардит от острого ИМО у более молодого пациента с резкими изменениями ЭКГ и повышением уровня тропонина можно только с помощью катетеризации сердца.
ЗАКЛЮЧИТЕЛЬНЫЕ Мысли: верьте ЭКГ, несмотря на молодой возраст пациента
Доктор Мейерс подробно описал изменения на начальной ЭКГ сегодняшнего случая. Изменения отнюдь не тонкие. Для ясности на рис. 1 я повторил исходную ЭКГ. Подчеркну следующее:
- Высота острейшего подъема ST-T в отведении V4 исходной ЭКГ почти вдвое превышает амплитуду комплекса QRS в этом отведении. Это непропорциональное увеличение размера зубца T не является вариантом реполяризации.
- Как отметил д-р Мейерс, острейшие зубцы Т четко присутствуют в 5 из 6 грудных отведений. В сочетании с этими острейшими зубцами T в грудных отведениях отсутствие прогрессии зубца r (т. е. в первых 4 грудных отведениях виден зубец r не более 1-2 мм) говорит о том, что это не вариант реполяризации.
- Мы определяем «острейшие» зубцы T как более высокие, чем они должны быть, то есть «более толстые» на пике и шире у основания, чем ожидалось, учитывая амплитуду QRS в соответствующем отведении. Резко расширенное основание зубца Т в отведениях V4 и V5 не является результатом варианта реполяризации.
Рисунок 1: Исходная ЭКГ в сегодняшнем случае (подростка мужского пола с болью в груди).
Итог в сегодняшнем СЛУЧАЕ:
Ошибки в диагностике и лечении в этом случае множественны.
- Из того, что я читал — этот случай надо пересмотреть, и не раз. То, что случилось с пациентом в сегодняшнем случае, не должно повториться.





Комментариев нет:
Отправить комментарий