А теперь совсем о другом (очень сложный случай электрофизиологии)
Автор: Вилли Фрик (And now for something completely different (a very difficult electrophysiology case))
«Два эпизода обморока за последний месяц. Говорит только по-французски. Боли в груди или одышки нет».
Рисунок 1: ЭКГ
Вот такой анамнез у меня была, когда я просматривал эту ЭКГ. Взгляните и найдите, сколько диагностических заключений и электрофизиологических феноменов вы можете назвать, прежде чем читать дальше.
У этого пациента нет страховки, и он был обследован в бедной клинике, поэтому, к сожалению, обширное диагностическое обследование недоступно. Мне сказали, что пациент был направлен на электрофизиологию, но у меня нет никаких определенных данных о последующем наблюдении. Ниже приведена моя личная интерпретация, но я обсуждал эту ЭКГ с некоторыми друзьями, и коллеги отдают предпочтение другим интерпретациям, особенно в отношении морфологии QRS.
Начнем с предсердного ритма. Сразу заметна волнообразная изолиния. Это выглядит правдоподобно для трепетания, но есть две потенциальные проблемы:
Первая потенциальная проблема заключается в том, что отведение I практически на вовлечено, что повышает вероятность артефакта от электрода на левой ноге (отведение I — единственное отведение, которое не включает электрод левой ноги). Однако две линии рассуждений поддерживают истинное трепетание. Во-вторых, частота составляет около 240 ударов в минуту, что примерно соответствует нижнему пределу разумной частоты трепетания. И она ОЧЕНЬ регулярна, как показано на изображении ниже. Во-вторых, морфология проведенных комплексов QRS очень хорошо отображается на лестничной диаграмме, обсуждаемой далее ниже.
Рисунок 2: Высокая активность предсердий
Вторая возможная проблема заключается в том, что морфология выглядит не совсем правильно для типичного трепетания предсердий. Типичное трепетание происходит против часовой стрелки вокруг кольца трикуспидального клапана, и классически оно производит волны трепетания, которые «положительны» в V1 и «инвертированы» в нижних отведениях. Это субъективная оценка, и в некоторых случаях вы можете убедить себя, что волны идут в обоих направлениях — в конце концов, это круг. В этом случае я думаю, что V1 убедительно показывает преимущественно отрицательные волны трепетания.
Рисунок 3: Отрицательные волны трепетания в V1
Наиболее вероятным объяснением здесь является «обратное» типичное трепетание, т. е. круг по часовой стрелке вокруг кольца трикуспидального клапана. Вот отличный обзор на эту тему. Вот еще одна ЭКГ другого пациента, у которого было обратное типичное трепетание, подтвержденное при электрофизиологическом исследовании.
Рисунок 4: Трепетание по часовой стрелке
Переходя к желудочковому ритму в нашем случае, полезно взглянуть на полосу ритма отведения II, которую я воспроизвел здесь си выделил зубцы R.
Рисунок 5: Полоса ритма отведения II
Если вы присмотритесь, вы можете заметить, что есть несколько разных «групп» зубцов R. R1 и R2 близко друг другу, а затем есть разрыв. R3 и R4 также близко друг другу, а затем есть разрыв. То же самое R5-6 и R7-8. Затем R9-11 стоят отдельно, но идут с регулярными интервалами. Когда трепетание производит повторяющиеся паттерны сгруппированных сокращений, но не вписывается в легко объяснимый паттерн проводимости n:1, это, скорее всего, связано с многоуровневой блокадой.
Что такое многоуровневая блокада, спросите вы? Это уже обсуждалось в ранее. Моя концептуальная структура, основанная на этой основополагающей статье Косовски и др., представляет собой в общей сложности три уровня возможной блокады в АВ-узле. Верхний уровень может производить проводимость 2:1, средний уровень может производить периодики Венкебаха, а нижний уровень снова может производить проводимость 2:1. У большинства пациентов большую часть времени каждый уровень проводит 1:1. Когда вы видите трепетание предсердий с блокадой 2:1, то один из уровней «активен», а два других уровня проводят 1:1. Когда вы видите 4:1, это, скорее всего, два последовательных блока 2:1, а оставшийся уровень проводит 1:1.
Рисунок 6: Теоретическая структура
Чтобы выяснить расположение, вам нужно найти сегмент повторяющегося паттерна, затем подсчитать все предсердные активации и все желудочковые активации, чтобы определить соотношение. Затем это обычно вопрос грубой комбинаторной силы. Наиболее распространенное расположение — 2:1 сверху и Венкебах внизу (с неявным третьим уровнем, проводящим 1:1). Например, посмотрите на эту ЭКГ, которую мне прислал Басит Масуди.
Рисунок 7: Несвязанный пример
Осмотр показывает соотношение 6:2 предсердных:желудочковых активаций. Как бы мы получили это, используя структуру выше? Как нам превратить 6 в 2? Ну, если вы начнете с 2:1, то 6 предсердных импульсов немедленно сократятся до 3. Затем вы просто добавляете цикл Венкебаха 3:2, и совокупность составляет 6:2. Это показано ниже. (Обратите внимание, что активация предсердий изображена в виде зигзага, чтобы представить повторный вход из трепетания.)
Рисунок 8: Лестничная диаграмма для рисунка 7
Вот еще один пример:
Рисунок 9: Еще один не связанный пример
Если мы посчитаем все активации, то получим соотношение предсердий и желудочков 5:2. Сразу же мы понимаем, что верхний уровень 2:1 не может быть активным. В противном случае мы бы получили 5 ÷ 2 = 2,5 импульса, выживших после первого уровня, и у нас всегда должно быть целое число. Поэтому вместо этого первым уровнем должен быть Венкебах (поскольку верхний уровень 2:1 неактивен), что равно 5:4. Затем, чтобы перейти от 4 к 2, у нас есть 2:1 внизу. Это показано ниже. (Моя лестничная диаграмма стала лучше с тех пор, как я это нарисовал, извините за стилистические различия.)
Рисунок 10: Лестничная диаграмма для рисунка 9
Теперь, возвращаясь к ЭКГ в этом сообщении, мы не видим постоянного целочисленного соотношения активаций предсердий и желудочков по всей полосе ритма.
Снова рисунок 5: Полоса ритма отведения II
Однако, если мы просто сосредоточимся на первой части ЭКГ (R1-8), мы можем выявить 6:2. Это напоминает нам ЭКГ на рисунке 7 и предполагает 2:1 сверху с 3:2 снизу. Затем нам просто нужно объяснить R9-11. На самом деле, они демонстрируют очень регулярную проводимость 4:1! Это другой способ указать на 2:1, за которым следует также 2:1. Это показано ниже.
Рисунок 11: Многоуровневый блок с 2:1 сверху и переменной проводимостью снизу
Обратите внимание, что доктор Грауэр и я независимо друг от друга придумали для этого точно такую же лестничную диаграмму! Осталась одна находка на ЭКГ, требующий объяснения, а именно изменение морфологии QRS. Для этого требуются все 12 отведений для анализа.
Снова рисунок 1: ЭКГ
Самая распространенная морфология QRS — та, что наблюдается в R1, 3, 5, 7, 9, 10, 11. Если посмотреть на отведения от конечностей, то можно увидеть блокаду левой передней ветви. R2, напротив, имеет морфологию БПНПГ (и БЗВЛН). Это связано с феноменом Ашмана, когда при нерегулярных ритмах длинный цикл R-R (между зубцом R, который произошел до начала этой ЭКГ, и R1), за которым следует короткий цикл R-R (между R1 и 2), приводит к аберрантности, связанной с частотой, классической БПНПГ.
Как объяснить изменение оси в R4 и R6? У доктора Грауэра и меня разные интерпретации, но вот моя: я считаю, что R4 и R6 демонстрируют «сверхнормальную проводимость» через левую переднюю ветвь. Полное описание сверхнормальной проводимости выходит за рамки этого сообщения. Но если которко - есть короткий промежуток времени около завершения зубца T, когда следующий комплекс QRS имеет шанс иметь лучшую, чем ожидалось, проводимость. В этом случае основной тренд пациента — БПВЛН, но R4 и R6 больше не выглядят как БПВЛН, а вместо этого выглядят просто как нормальная проводимость. Сверхнормальная проводимость почти как противоположность феномену Ашмана.
У меня нет элегантного объяснения, почему R8 отличается от R4 и R6. Мое лучшее предположение заключается в том, что он не совсем «настолько сверхнормальный», и может иметь неповрежденную, но задержанную проводимость через левую переднюю ветвь (ЛПВ). Я изобразил это на своей окончательной лестничной диаграмме ниже.
Рисунок 12: Окончательная лестничная диаграмма
Итак, вкратце:
- Обратное типичное трепетание предсердий
- Многоуровневая блокада, 2:1 сверху и переменная Венкебаха снизу (3:2, затем 2:1)
- Блокада левой передней ветви как «базовая» проводимость QRS
- Аберрантность, связанная с частотой, приводящая к двухпучковой блокаде (БПНПГ + БЗВЛН) для R2
- Сверхнормальное проведение через левую переднюю ветвь для R4 и 6
- Частично сверхнормальное проведение через левую переднюю ветвь для R8
К сожалению, для этого пациента нет возможности последующего наблюдения. В идеале ему следует провести абляцию трепетания, которая является излечивающей для большинства пациентов. Мог ли его обморок быть связан с блокадой более высокого уровня в какой-то момент? Это, безусловно, возможно.
Комментарий КЕНА ГРАУЭРА, доктора медицины:
Я нашел первоначальную запись в сегодняшнем случае, которой поделился со мной доктор Фрик, увлекательной — и иллюстрирующей ряд важных принципов, связанных с решением сложных, сложных проблем аритмии.
- Подчеркну: концепции, представленные доктором Фриком и мной, являются продвинутыми. Эти концепции включают объяснения лестничных диаграмм. Тем не менее — я подчеркиваю в своем комментарии ниже, что построение лестничных диаграмм не является обязательным требованием для приобретения навыков эффективного по времени управления аритмией в неотложной помощи.
- Мне потребовалось много лет, чтобы овладеть навыками построения лестничных диаграмм. Но научиться читать лестничные диаграммы ЛЕГКО (и даже если вы никогда не видели лестничные диаграммы до прочтения этой записи в блоге — вы сможете понять, как интерпретировать информацию, которую предоставляет лестничная диаграмма, после того, как закончите просматривать мой комментарий).
=====================================
ПРИМЕЧАНИЕ: Для тех, кто заинтересован в приобретении навыков рисования лестничных диаграмм:
- Мой комментарий внизу страницы «Обморок и давление в груди, затем необычная брадикардия с шоком» — пошаговый обзор моего подхода к рисованию лестничной диаграммы для другого сложного случая АВ-блокады.
- Для читателей, желающих получить дополнительные указания и инструкции (со ССЫЛКАМИ на более чем 120 примеров объясненных лестничных диаграмм — и доступом к БЕСПЛАТНОЙ загрузке моего трафарета лестничной диаграммы для Power Point) — КЛИКНИТЕ ЗДЕСЬ (на английском) —
====================================
Мой подход к сегодняшнему СЛУЧАЮ:
Как отметил выше доктор Фрик в своем превосходном обсуждении — он и я пришли к схожим выводам об этиологии сегодняшнего ритма. Однако — наш подход был несколько иным.
Сначала — мой подход без лестничной диаграммы:
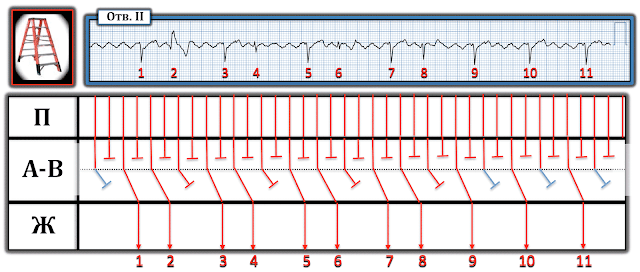
- Для ясности на рисунке 1 — я взял длинную полосу ритма II отведения из сегодняшней записи. Согласно доктору Фрику — базовый ритм — это ТП (трепетание предсердий).
- Я всегда начинаю с простого шага — нумерации комплексов. Помимо того, что это единственный последовательный способ гарантировать, что все вовлеченные врачи могут с уверенностью знать, о каком комплексе идет речь — разве цифры не указывают на закономерность ритма?
- ПОДСКАЗКА: Ответ на этот вопрос показан ниже на рисунке 2.
Рисунок 1: Длинное отведение II на сегодняшней трассировке.
ОТВЕТ:
Как предполагает цветовая кодировка двойных стрелок на рисунке 2 — есть группы комплексов!
- Согласно доктору Фрику — основной ритм — трепетание предсердий. И причины, по которым мы знаем, что при этом трепетании предсердий есть какая-то форма проводимости, следующие: i) Общий интервал R-R нерегулярный (тогда как ЕСЛИ ритм при трепетании предсердий был полной АВ-блокадой — то желудочковый замещающий ритм должен быть вполне регулярным); и, ii) Интервал PR перед каждым из ударов, заканчивающих более длинный интервал R-R, РАВЕН (т. е. все ЖЕЛТЫЕ двойные стрелки на рисунке 2 имеют абсолютно одинаковую продолжительность — тогда как ЕСЛИ ритм был полной АВ-блокадой, то этот интервал постоянно менялся бы).
- ПРИМЕЧАНИЕ № 1: Ритм на рисунке 2 начинается с 4 пар комплексов, в которых чередуются короткие и длинные интервалы R-R (продолжительность всех двойных СИНИХ стрелок одинакова, а продолжительность более длинных двойных КРАСНЫХ стрелок также одинакова). С практикой ваш «глаз» должен уметь распознавать этот повторяющийся рисунок комплексов в течение нескольких секунд.
- КЛЮЧЕВОЙ МОМЕНТ: как только я понял, что основной ритм на рисунке 2 — это трепетание предсердий, и что есть группы комплексов с постоянным интервалом PR перед каждым из комплексов, заканчивающееся более длинным интервалом R-R, я понял, что этот ритм — трепетание предсердий с двухуровневым атриовентрикулярным блоком Венкебаха в атриовентрикулярном узле. Мне не потребовалась никакая лестничная диаграмма, чтобы прийти к этому выводу менее чем за 20 секунд.
Дополнительные моменты относительно рисунка 2:
- Использование измерительных циркулей мгновенно делает вас и умнее, и быстрее! Хочу подчеркнуть, что я никогда не доставал циркули, когда сталкивался с тяжелым пациентом. Тем не менее — в большинстве случаев при ведении случая будет «момент», когда у вас будет время использовать циркуль. Врач, который никогда не использует циркуль — это врач, который не сможет правильно диагностировать значительное количество более сложных нарушений ритма.
- ПРИМЕЧАНИЕ № 2: Паттерн групп комплексов на рисунке 2 меняется для последних 2 комрлексов в записи в которых «группы» больше не содержат 2 комплексов. Тем не менее — все еще есть паттерн, в которой продолжительность РОЗОВЫХ двойных стрелок одинакова. Чтобы подчеркнуть, что паттерны блокад типа Венкебаха не всегда идеальны, так что это изменение для комплексов № 10 и 11 не изменило моего непосредственного впечатления от трепетания предсердий с блокадой Венкебаха в АВ-узле.
Рисунок 2: Я выделил цветом интервалы PR и R-R на сегодняшней записи.
=================================
Далее — Мой подход к лестничной диаграмме:
Для ясности на Рисунке 1 — я взял длинную полосу ритма II отведения из сегодняшней записи. Согласно доктору Фрику — основной ритм — ТП (трепетание предсердий).
Рисунок 3: Лестничная диаграмма ШАГ 1. Обычно проще всего начать лестничную диаграмму с заполнения предсердного яруса. ЗЕЛЕНЫЕ стрелки показывают пики зубцов P (в данном случае волны трепетания F) в качестве моей точки отсчета для рисования предсердной активности. Поскольку проведение через предсердия обычно быстрое — я нарисовал почти вертикальные линии в предсердном ярусе.
= = = = =
ПРИМЕЧАНИЕ: Поскольку я подозревал двухуровневую АВ-блокаду в пределах АВ-узла — я разделил АВ-узловой ярус на 2 части (нарисовав горизонтальную ЧЕРНУЮ пунктирную линию).

Рисунок 4: ШАГ 2 лестничной диаграммы. Затем я заполняю желудочковый ярус.
ЗЕЛЕНЫЕ стрелки показывают начало каждого комплекса QRS как мою точку отсчета для каждого из комплексов QRS на этой трассировке.
= = = = =
КЛЮЧЕВОЙ момент: «ЛЕГКАЯ часть» для построения большинства лестничных диаграмм состоит из этих первых 2 ШАГОВ (которые показаны на рисунках 3 и 4). Теперь начинается задача — попытаться «решить» лестничную диаграмму, выяснив, какие из зубцов P (в данном случае волны трепетания - F) в предсердном ярусе проводятся в желудочки.
Рисунок 5: Понимая, что многие сложные записи могут иметь более одного потенциального объяснения в виде лестничной диаграммы, я обнаружил, что постулирование мной АВ-проводимости 2:1 на верхнем уровне АВ-узла чаще всего работает при рассмотрении трепетания предсердий с двухуровневым проведением Венкебаха.
ПРИМЕЧАНИЕ: Вместо того, чтобы тратить драгоценное время на прорисовку проводимости всех импульсов трепетания на верхнем уровне АВ-узла, я решил проверить небольшой сегмент повторяющегося паттерна (СИНИЕ линии, которые я добавил на верхнем уровне АВ-узла).
= = = = =
КЛЮЧЕВОЙ МОМЕНТ: Из-за «скрытой проводимости» волны трепетания, которые очень близки к комплексу QRS, обычно не могут проводиться в желудочки. Осознание этого явления дает важную подсказку для постулирования того, какие из волн трепетания с наибольшей вероятностью будут проведены.
Рисунок 6: Продолжение 2:1-проводимости через верхний уровень АВ-узла, которую я постулировал на рисунке 5 — пути, обозначенные СИНИМ, которые я добавил к нижнему уровню АВ-узла на этом рисунке, по-видимому, предполагают наиболее логичный путь проведения для создания комплексов № 1, 2 и комплексов № 3, 4.

Рисунок 7: Поскольку паттерон для комплексов № 5, 6 и № 7, 8 — такой же, как для комплексов № 1, 2 и № 3, 4 — я просто продублировал пути проведения, которые я нарисовал на рисунке 6. (Я считаю, что Power Point идеально подходит для дублирования повторяющихся элементов лестницы благодаря своей точности и скорости).
= = = = =
ПРИМЕЧАНИЕ № 1: Согласно вышеприведенному обсуждению доктора Фрика, аберрантное или сверхнормальное проведение являются потенциальными объяснениями переменной морфологии QRS комплексов № 2, 4, 6 и 8. Но схема группового сокращения с точки зрения чередования более коротких и более длинных интервалов R-R остается той же для этих четырех групп из 2 сокращений.
= = = = =
ПРИМЕЧАНИЕ № 2: Причина, по которой я не заполнил путь через АВ-узел для комплексов № 9 и 10, заключается в том, что паттерн группировки комплексов меняется.
Рисунок 8: Я добавил то, что кажется наиболее логичным путем, обозначенным СИНИМ цветом, для комплексов № 10 и 11.
Рисунок 9: Этот путь проведения, по-видимому, правильный, поскольку он позволяет продолжить мою предполагаемую АВ-блокаду 2:1 на верхнем уровне АВ-узла.
Рисунок 10: Это оставляет АВ-блок 2:1 на нижнем уровне АВ-узла как логический путь СИНЕЙ линии после комплекса № 9.
==================================
ОКОНЧАТЕЛЬНАЯ ЛЕСТНИЧНАЯ ДИАГРАММА:
Для ясности на рисунке 11 — я пометил цветом выбранные волны трепетания, чтобы облегчить распознавание картины проводимости в сегодняшней записи:
- КРАСНЫЕ стрелки — подчеркивают, какие волны трепетания проводят 1-й комплекс QRS в группах с 2 сокращениями и единственный комплекс QRS в группах с 1 сокращением в конце трассировки.
- СИНИЕ стрелки — подчеркивают, какие волны трепетания немного дольше проходят через нижний уровень АВ-узла в группах с 2 сокращениями.
- ЖЕЛТЫЕ стрелки — подчеркивают, какие волны трепетания блокируются на нижнем уровне АВ-узла.
- ПРИМЕЧАНИЕ — Повторяющийся паттерн этих цветных стрелок подчеркивает постоянство групп сокращений на сегодняшней записи.
Рисунок 11: Окончательная лестничная диаграмма. Цветные волны трепетания подчеркивают постоянство групповых сокращений.
==================================
«Выводы» из прочитанного:
Стоит запомнить: очень часто при ТП можно увидеть группы комплексов — и — часто будет двухуровневая АВ-блокада этих быстрых волн трепетания из АВ-узла.
- Даже не рисуя лестничную диаграмму — мы можем быстро распознать двухуровневое проведение Венкебаха в АВ-узле, увидев группы комплексов, которые возникают в связи с последовательными непроведенными волнами трепетания (как видно на рисунке 11) — особенно когда перед многими комплексами имеются идентичные интервалы PR.
- «Хорошая новость» заключается в том, что эти последовательные непроведенные волны трепетания не обязательно представляют собой фиксированную (патологическую) форму АВ-блокады! Вместо этого — после преобразования трепетания предсердий в синусовый ритм иногда возобновляется нормальное АВ-проведение 1:1.
Комментарий АЛЦ
Вышеизложенное требует как минимум моего комментария:
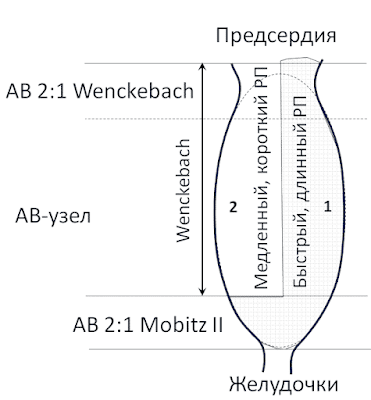
- Функциональное строение АВ узла болше похожа не на яйцо с тремя зонами, а на железнодорожную станцию с транзитными путями, стоянками, тупиками и т.д.
- Самый верхний уровень, показанный нам как АВ-блокада 2:1, как таковой блокадой не является (не вводите в заблуждение!). Это «охранительная» (не охренительная!, хотя и близко) РЕФРАКТЕРНОСТЬ. Из-за рефрактерности АВ-узел просто не в состоянии проводить 300 имп/мин! Это - обычная физиология АВ-узла.
- Если ее убрать - остается классическая АВ-блокада Mobitz I с периодикой Венкебаха 3:2 и 2:1.
- Вопрос на засыпку? С чего бы нижнему этажу, встречающему не более 75 имп/мин - т.е. в щадящих условиях, АВ-блокироваться? Хотя совершенно объяснимо появление АВ-блокад при частоте 150-300 имп/мин...
Мне представляется несколько иная архитектура АВ-соединения (да раскритикуют, а может быть и уточнят мою схему наши высокоученые коллеги. Я только ЗА!).
Рисунок 1. Мое видение ОЧЕНЬ упрощенной функциональной архитектуры АВ-соединения. Она вертикальна и горизонтальна: зоны Mobitz I (Wenckebach) вверху в области предсердий и Mobitz II внизу на входе в желудочки и, вдобавок, в правом предсердии делится на 2 основных пути (точнее их три, но 2 - похожи). 1-й путь - быстрый, но с длинной рефрактерностью, 2-й медленный, но с короткой рефрактерностью. В самом верху - подзона Wenckebach 2:1 (просто потому, что чаще встречается).
- Вы спросите - в чем отличия? Все просто - не три, а два параллельных пути со свойствами АВ-Венкебах вначале...
- Легко представить не 2-3 последовательные блокады, а 2 параллельных пути AV-Wenckebach, функционирующие поочередно... Это, как говорил незабвенный Остап Сулейман Берта Мария Бендер Бей - «медицинский факт» («Золотой телёнок» 1931 г.);
- Хотя возможно, такое трехэтажное объяснение проводимости, представленное в примерах выше, может найти свое место...
Рисунок 2. Железнодорожная станция.