Что вы подозреваете по этой ЭКГ 40-летнего женщины с одышкой и болью в груди?
Оригинал: What do you suspect from this ECG in this 40-something with SOB and Chest pain?
Я просматривал ЭКГ для исследования, наткнулся на эту и смог получить всю клиническую информацию:
Что вы думаете?
Королева поставила диагноз «ИМ с высокой уверенностью» из-за элевации ST в V1-V3.
Интерпретация Смита: Это, скорее всего, связано с «гигантской» перегрузкой правых отделов сердца и несет почти диагностические признаки тромбоэмболии легочной артерии.
Позвольте мне рассказать вам о ее госпитализации - ее выписали за день до этого из другой больницы (хотелось бы иметь ЭКГ после этой госпитализации):
Пациентке 40 лет, она поступила в другую больницу с болью в груди и одышкой. Она сидела на работе, когда почувствовала «волны стеснения в груди». С этого момента у нее появилась одышка, а также давящая боль в груди. Любое напряжение значительно усиливало одышку. У нее также был кашель по ночам. Она отмечала небольшие двусторонние отеки лодыжек.
ЭКГ у меня нет, но она была описана как «недиагностическая» (вероятно, это означает, что врач не знал, как ее расценить).
Ее тропонин I был на уровне 900 нг/л. Ей поставили диагноз «ИМбпST», и оставили на ночь для ангиографии на следующий день. По данным формального эхокардиографического исследования у нее был нормальный ЛЖ и «увеличение правого желудочка»:
«Пациентке дали аспирин, сублингвально нитроглицерин а также гепарин. У нее действительно было отмечено значительное облегчение боли от нитратов, и ей поставили нитро-капельницу. Я обсудил все данные с пациенткой. Я обсудил случай с кардиологом...."
Ей выполнили ангиографию и у нее были нормальные коронарные сосуды.
И все же ее выписали с диагнозом ИМбпST!
Какой на самом деле был диагноз?
Как они остановились на ИМбпST?
Вероятно, из-за высокого тропонина с болью в груди.
На следующий день она позвонила в службу 911 из-за усиления боли в груди и одышки.
Парамедики обнаружили ее в полубессознательном состоянии, бледную, холодную, покрытую потом, с тахипноэ, выраженной гипотензией. SaO2 88%. При аускультации легкие чистые.
Медики записали вышеуказанную ЭКГ и включили тревогу по ИМпST. На догоспитальном этапе у пациентки развилась остановка сердца. Ее быстро реанимировали, и она была доставлена в отделение неотложной помощи живой, достаточно долго, чтобы записать еще одну ЭКГ:
Все это может быть связано с перегрузкой ПЖ или элевация ST в нижних отведениях также может быть связана с несоответствием спроса и предложения (ИМпST II типа).
Ей дали 100 мг tPA, но у нее снова развилась остановка сердца, и ее не удалось реанимировать.
Каков точный диагноз и причина остановки сердца?
Это, конечно, легочная эмболия. Когда врачи обнаружили, что у нее нормальные коронарные артерии, ни d-димерная, ни КТ-ангиография легких не проводились.
Диагностическая привязка к боли в груди и повышенному уровню тропонина.
Трагический случай.
Другие случаи легочной эмболии с элевацией ST в V1
Боль в груди, элевация ST и тахикардия у женщины 40 лет
Мужчина 40 лет с высокоспецифичной ЭКГ (в этом сообщении есть еще несколько ЭКГ).
Sudden Severe SOB and ST Segment Elevation: What is the Diagnosis and Treatment?
Мужчина 30 лет с остановкой сердца и элевацией ST на ЭКГ после восстановления кровообращения
Комментарий Кена Грауэра, доктора медицины:
Моя единственная надежда в отношении сегодняшнего трагического случая — это то, что участвующие в нем специалисты извлекут уроки из допущенных ошибок.
- Две ЭКГ, записанные в сегодняшнем случае, весьма информативны. Для ясности на рисунке 1 я воспроизвел и обозначил эти записи.
Лучший способ не пропустить диагноз острой ТЭЛА (легочной эмболии) — постоянно вспоминать этот эдиагноз.
- Подумайте об этом диагнозе, когда у вашего пациента основная жалоба на одышку или когда в дополнение к боли в груди у пациента есть одышка.
- Вспомните об этом диагнозе, когда у пациента боль в груди и одышка + повышенный тропонин, но коронарные артерии при катетеризации сердца нормальные.
- Подумайте об этом диагнозе, когда пациент с болью в груди и одышкой на следующий день после исключения острой коронарной окклюзии снова вызывает скорую помощь по поводу боли в груди (т. е. катетеризации, проведенной накануне) — особенно когда сатурация O2 снижена.
- И особенно — подумайте о диагнозе острой ТЭЛА, когда ЭКГ пациента выглядит как первоначальная запись в сегодняшнем случае (= ЭКГ № 1 на рисунке 1).
- КЛЮЧЕВОЙ МОМЕНТ: Попутно — сами посчитайте число дыханий пациента! Простое действие по подсчету частоты дыхания пациента часто недооценивается, но оно очень полезно, когда ЧДД велико, что подчеркивает необходимость оценки легких.
==================================
Две ЭКГ в сегодняшнем СЛУЧАЕ:
Рисунок 1: Я разметил две ЭКГ, показанные в сегодняшнем случае.
Изменения ЭКГ, указывающие на острую ТЭЛА:
Мы часто рассматриваем случаи острой ТЭЛА. Ранее я рассматривал конкретные изменения ЭКГ, на которые следует обратить внимание, включив их в сводную таблицу изменений ЭКГ на рисунке 2 ниже.
- Не существует ни одного ЭКГ-признака, который мог бы диагностировать острую ТЭЛА. Тем не менее, учитывая подозрительную клиническую ситуацию в сегодняшнем случае, важно распознать комбинацию диагностических данных, которые указывают на этот диагноз на обеих записанных ЭКГ.
Исходная ЭКГ:
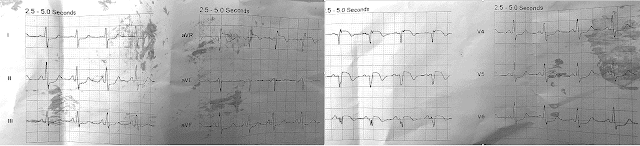
По словам доктора Смита, ЭКГ №1 была записана бригадой скорой помощи на следующий день после того, как эта 40-летняя женщина была выписана из больницы с диагнозом ИМбпST, но с нормальными коронарными артериями при катетеризации. На момент регистрации ЭКГ №1 ее симптомами были боль в груди и одышка, однако интерпретация этой первоначальной записи вызвала предупреждение об ИМпST. КЛЮЧЕВЫЕ находки на ЭКГ № 1 включают следующее:
- Синусовая тахикардия ~110/мин.
- Предположение о смещении оси вправо (неожиданно глубокий зубец S в отведении I).
- Заостренные зубцы P в нижних отведениях (не совсем удовлетворяющие амплитудному критерию а2,5 мм для истинной гипертрофии правого предсердия, но все же наводящие на размышления, учитывая клиническую ситуацию).
- Предположение о «перегрузке» ПЖ (как показано в СИНЕМ прямоугольнике — выпуклость сегмента ST с небольшой элевацией и довольно глубокой, симметричной инверсией переднего зубца Т).
- Элевация ST в отведении aVR.
- Диффузная депрессия ST (видна в 6 отведениях = II,III,aVF; и V4,5,6).
КОММЕНТАРИЙ: Хотя понятно, как комплексы QS с сопутствующим сводом и подъемом сегмента ST на ЭКГ № 1 могут вызвать беспокойство по поводу острого ИМ — катетеризация сердца, проведенная днем или двумя ранее, выявила нормальные коронарные артерии — и основным симптомом была одышка. Ввиду такой клинической картины сочетание данных ЭКГ, отмеченных выше, вместо этого должно немедленно вызвать беспокойство по поводу острой ТЭЛА.
- КЛЮЧЕВОЙ МОМЕНТ: Наиболее убедительные изменения ЭКГ видны внутри СИНЕГО прямоугольника, а именно, куполообразный ST с выраженной симметричной инверсией зубца Т в передних отведениях. У пациента с тахикардией и одышкой острая «перегрузка» ПЖ из-за ТЭЛА будет гораздо более вероятным объяснением этого явления, чем реперфузионные зубцы Т вследствие недавнего инфаркта.
==================================
2-я ЭКГ (после догоспитальной реанимации):
Как отмечалось выше, ЭКГ №2 представляла собой догоспитальную запись, выполненную после реанимации – предположительно, вскоре после ЭКГ №1. Бросающиеся в глаза находки следующее:
- Тахикардия сохраняется, но зубцы Р больше не наблюдаются! Общий ритм вполне регулярный, хотя и с некоторой нерегулярностью в одновременно регистрируемых отведениях V1,V2,V3.
- Комплекс QRS расширился, что соответствует БПНПГ. Зубец S в отведении I углубился, что соответствует либо БПВЛН, либо увеличению отклонения оси вправо вследствие острой «перегрузки» ПЖ.
- Несмотря на расширение QRS на ЭКГ № 2, я сильно подозреваю наджелудочковый ритм, поскольку начальное отклонение QRS (как направление, так и наклон) во многих отведениях очень похоже на начальное отклонение QRS на ЭКГ № 1 (?Узловая тахикардия?).
- Теперь виден S1Q3T3 (в период, прошедший с момента записи ЭКГ №1 — теперь мы видим определенный зубец Q в отведении III — и, несмотря на артефакт, кажущуюся симметричную инверсию зубца Т в отведении III).
- Паттерн qRR' виден в отведении V1. Хотя это соответствует БПНПГ (широкие терминальные зубцы S видны в боковых отведениях I и V6), qR в V1, вероятно, является индикатором повышенного давления в малом круге из-за серьезной «перегрузки» ПЖ.
- Несмотря на артефакт, присутствует инверсия нижнего и переднего зубца Т, указывающая на «перегрузку» ПЖ.
- Элевация ST в отведениях III и aVR.
КОММЕНТАРИЙ: Учитывая, что ЭКГ № 2 была записана после остановки сердечно-легочной деятельности, я интерпретировал эту запись как демонстрацию прогрессирования нарушений со времени ЭКГ № 1 и практически подтверждение массивной острой ТЭЛА как причины.
==================================
ДОПОЛНЕНИЕ:
Осознание совокупности изменений ЭКГ, показанных на рисунке 2 (многие из которых присутствуют в едва заметной или менее едва заметной форме), — вот почему в сегодняшнем случае в течение нескольких секунд после того, как мы услышим анамнез, мы должны немедленно заподозрить массивную острую ТЭЛА как причину.
Рисунок 2: Изменения ЭКГ, связанные с острой ТЭЛА. Не существует ни одного ЭКГ-признака, который мог бы диагностировать острую ТЭЛА. Вместо этого диагноз можно предположить по наличию хотя бы нескольких из этих изменений ЭКГ, когда они возникают в «правильных» клинических условиях (см. текст).
==================================
ПРИМЕЧАНИЕ. ЭКГ с гораздо меньшей вероятностью поможет в диагностике относительно небольших (т. е. субсегментарных) ТЭЛА, которые не являются гемодинамически значимыми и часто обнаруживаются только при КТ грудной клетки, выполняемой у пациентов с менее убедительными симптомами.
- Вероятно, это «хорошо», поскольку отсутствуют доказательства того, что лечение случайно обнаруженных, не гемодинамически значимых субсегментарных ТЭЛА полезно (и, конечно, не лишено потенциального вреда).
- Возможно, это «скрытая выгода», заключающаяся в том, что ЭКГ вряд ли поможет обнаружить относительно небольшие легочные эмболы.
==================================









Комментариев нет:
Отправить комментарий