Боль в груди + тропонин 1600 + БЛНПГ + элевация ST 6 мм = окклюзионный ИМ, верно?
Случай представлен Джесси Маклареном (@ECGCases) с комментариями Смита и Грауэра: Chest pain + troponin of 1600 + LBBB + 6mm ST elevation = occlusion MI, right?
50-летний пациент с ИБС и терминальной стадией почечной недостаточности приехал на регулярный сеанс гемодиализа, где пожаловался на боли в груди при физической нагрузке в течение двух дней. Пациента переправили в отделение неотложной помощи, когда лаборатория прислала результаты высокочувствительного тропонина I, оказавшегося на уровне 1526 нг/л (норма <26 у мужчин, <16 у женщин). При поступлении в отделение неотложной терапии боли у пациента не было, АД=180/70, а другие жизненно важные показатели были в норме. Что вы думаете?
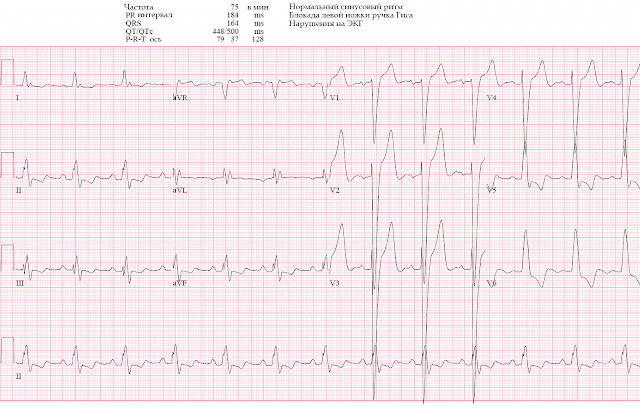
Имеется синусовый ритм с БЛНПГ и соответствующими дискордантными изменениями ST: нет конкордантной элевации ST, нет конкордантной депрессии ST в V1-3 и нет чрезмерной дискордантности.
Из-за боли в груди и положительного тропонина в отделении неотложной помощи пациент был проконсультирован кардиологом, который отметил, что ЭКГ показала «уже известную БЛНПГ с дискордантной элевацией ST > 5 мм V2-3, положительную по критериям Сгарбосса». Была назначена экстренная катетеризация и стентировано 70% поражение огибающей артерии. Тропонин в отделении неотложной терапии через три часа после исходного был 1509 и продолжал падать. У пациента была боль в груди + подъем сегмента ST + повышенный уровень тропонина + виновное поражение, поэтому он был выписан с диагнозом «ИМпST». Но был ли у него окклюзионный ИМ?
Острая коронарная окклюзия диагностируется на основании клинических проявлений (симптомы ишемии), динамики ЭКГ (окклюзия и реперфузия), ангиографических данных (поток TIMI 0-2) и значительного повышения уровня тропонина. Но одного фактора недостаточно: у пациентов симптомы могут разрешаться, но на ЭКГ сохраняться признаки окклюзии, или рефрактерная ишемия с электрокардиографически бессимптомной окклюзией, или открытая артерия к моменту ангиограммы с массивным тропонином от предшествующей окклюзии, или небольшой подъем тропонина после быстрой реперфузии с ЭКГ-признаками окклюзии/реперфузии.
Клинические: если бы у пациента была рефрактерная ишемия или гемодинамическая нестабильность, ему потребовалась бы срочная ангиография независимо от изменений ЭКГ. Но у пациента боли не было и он оставался гемодинамически стабильным.
ЭКГ: у пациента была «найдена» уже известная БЛНПГ. Но является ли БЛНПГ новой или старой, не имеет значения, поскольку «неотложные пациенты с новой или предполагаемой новой БЛНПГ не подвергаются повышенному риску ОИМ» [1]. Также было отмечено, что изменения соответствовали критериям Sgarbossa с дискордантной элевацией ST > 5 мм. Но исходные критерии Sgarbossa верифицировались любым ОИМ, диагностированным с помощью КФК-MB, а не к окклюзионным ИМ, диагностированном с помощью ангиографии и тропонина, и даже такой диагноз требовал 3 баллов, тогда как дискордантная элевация ST> 5 мм давала только 2 балла. [2] Невзвешенный применение критериев Sgarbossa приводит к более низкой специфичности, но критерии Sgarbossa, модифицированные Смитом, одновременно чувствительны и специфичны. Его критерии определяют чрезмерную дискордантность по отношению к QRS (элевация ST/S>25%) и основаны на ИМО, определяемом ангиографией и уровнем тропонина.[3] В проверочном исследовании элевация ST/S>25% имела положительное отношение правдоподобия 99,6 и отрицательное отношение правдоподобия 0,20; при использовании элевации ST/S>20% отношение правдоподобия все еще было положительным, равным 15, что может быть полезно для пациентов с высокой претестовой вероятностью, в то время как отрицательное отношение правдоподобия составляло 0,16.
Ниже представлены старая, новая ЭКГ и ЭКГ при выписке вышеописанного пациента.
На ЭКГ при поступлении элевация ST была > 5 мм, но эта элевация была пропорциональной массивным зубцам S: ST/S в V2 = 6/43 = 14%; и в V3 = 6/53 = 11%, оба значения значительно ниже порогового в 20%, даже при высокой претестовой вероятности. Не только не было признаков окклюзии на исходной ЭКГ, но и не было последующей динамики окклюзии/реперфузии на более поздних ЭКГ.
Ангиограмма: имелось нечеткое 70%-е поражение огибающей, которое было стентировано, наряду со стенозом ПМЖВ 60% и стенозом ПКА 40%. Это подтверждает, что опасения по поводу передней элевации ST были необоснованными. Пациенту была предпринята катетеризация для верификации переднего подъема сегмента ST, но окклюзии ПМЖВ не было. Окклюзии огибающей артерии могут быть электрокардиографически бессимптомными, но если они проявляются на ЭКГ, они вызывают конкордантную депрессию ST (при заднем ИМ) или конкордантную элевацию ST (при боковом ИМ), чего не было на ЭКГ пациента. 70% виновное поражение все еще может быть совместимо с ИМО, реперфузировавшим ко времени ангиограммы, но не было изменений ЭКГ, позволяющих предположить это, и не было значительного повышения тропонина (например> 10 000 нг/л).
Тропонин: при ИМО исходный тропонин может быть нормальным, но может достигать десятков тысяч (нг/л для анализа с высокой чувствительностью). Быстро реперфузионный ИМО может иметь более низкий пик тропонина. Но слегка повышенный уровень тропонина у этого пациента уже начал падать к тому времени, когда он прибыл в отделение неотложной помощи, что коррелирует с исчезновением симптомов и отсутствием изменений на ЭКГ.
Таким образом, диагноз «ИМпST» этому пациенту был поставлен из-за боли в груди + подъема сегмента ST + тропонина + виновного поражения. Но боль прошла, элевация ST была пропорциональной, артерия была открыта, а повышение тропонина было умеренным. Этот «ИМпST» был НеИМО. Пациент был доставлен на срочную катетеризацию на основании ложноположительных критериев Sgarbossa и повышенного уровня тропонина, и ему был поставлен диагноз «ИМпST» на основании поражения, которое было стентировано. Но у них не было клинических или ЭКГ признаков острой коронарной окклюзии при поступлении; а динамика ЭКГ, ангиографические данные и пиковый уровень тропонина подтвердили диагноз НеИМО.
Данный случай резко контрастирует с другим (БЛНПГ: Использование модифицированных (Смитом) критериев Сгарбосса спасло бы этому человеку жизнь), когда пациент имел клинические и ЭКГ-признаки ИМО — с рефрактерной ишемией и положительными модифицированными критериями Sgarbossa — но изначально не соответствовал традиционным критериям Sgarbossa и умер после отсроченной катетеризации. Это сравнение показывает, что парадигма ИМО может оптимизировать решения лаборатории катетеризации, чтобы выделить пациентов с окклюзией артерий, нуждающихся в неотложной реперфузии, и дифференцировать их от пациентов с неокклюзионным ИМ.
Возьмите на заметку
- Диагноз ИМО основан на клинических факторах, времени появления симптомов с данными ЭКГ, эволюции ЭКГ, ангиографических данных и уровнях тропонина.
- Пациентам с БЛНПГ не требуется катетеризация при «новой» БЛНПГ или дискордантной элевации ST >5 мм, если эта элевация пропорциональна предыдущему комплексу QRS.
- Пациенты с БЛНПГ действительно нуждаются в катетеризации в связи с рефрактерной ишемией или гемодинамической нестабильностью, выявлением модифицированных Смитом критериев Sgarbossa (пациенты с конкордантной элевацией ST, конкордантной депрессией ST в V1-3 или чрезмерно дискордантной элевацией ST, определяемой как элевация ST/S>25% или >20% при высокой претестовой вероятности)
- ИМ типа 1 следует классифицировать как ИМО по сравнению с НеИМО, а не ИМпST/ИМбпST, чтобы оптимизировать решения о реперфузии.
Ссылки
- Chang et al. Lack of association between left bundle-branch block and acute myocardial infarction in symptomatic ED patients. Am J Emerg Med 2009
- Sgarbossa et al. Electrocardiographic diagnosis of evolving acute myocardial infarction in the presence of left bundle branch block. NEJM 1996
- Smith et al. Diagnosis of ST-elevation myocardial infarction in the presence of left bundle branch block with the ST-elevation to S-wave ratio in a modified Sgarbossa rule. Ann Emerg Med 2012
- Meyers et al. Validation of the modified Sgarbossa criteria for acute coronary occlusion in the setting of left bundle branch block: a retrospective case-control study. Am Heart J 2015
Последний комментарий Смита о случае Джесси, модифицированных Смитом критериях Сгарбосса и о комментарии Кена ниже:
Диагноз ИМО, даже при БЛНПГ, выходит далеко за рамки оценки подъема сегмента ST, а это означает, что он выходит далеко за рамки простого измерения соотношения ST/S или конкордантности при БЛНПГ. В приведенном ниже случае Кена он приводит пример отведения aVF, являющегося диагностическим из-за острейшего зубца T, а также острейшего зубца T в V6. Но на этой ЭКГ случай ПОЛОЖИТЕЛЬНЫЙ по модифицированным критериям Смита: отношение ST/S в aVF составляет 1/4 или 1/3,5, любое из которых составляет ≳ 0,25 и определенно превышает 0,20. Чтобы превысить заданный коэффициент, достаточно одного отведения!
Когда я пытаюсь разобраться в нюансах отношения ST/S по критериям, я говорю коллегам, что наши данные показывают, что самое высокое НОРМАЛЬНОЕ соотношение ST/S среди 12 отведений составляет в среднем 0,11. И я говорю, что меня беспокоит любое значение выше 0,15, и что 0,20 ОЧЕНЬ специфично для окклюзии и даже более чувствительно, чем 0,25.
Мы обнаружили, что модифицированные критерии Sgarbossa гораздо лучше подходят для диагностики ИМО при БЛНПГ, чем критерии подъема сегмента ST для диагностики ИМО при нормальной проводимости (что должно шокировать большинство тех, кто знаком с историей БЛНПГ), и это потому, что последние не принимают во внимание пропорциональность.
Посмотрите этот удивительный случай:
Интересная демонстрация соотношения ST/S при БЛНПГ и разрешении ишемии ПМЖВ
Комментарий КЕНА ГРАУЭРА, доктора медицины
Прекрасная презентация доктора Джесси Макларена, которая иллюстрирует «искусство электрокардиографии» в оценке пациента с болью в груди сопутствующей БЛНПГ. Как подчеркивает д-р Макларен, определение того, имел ли место острый ИМО у такого пациента, состоит из гораздо большего, чем просто «суммы его частей».
- Впервые я научился ценить качественные аспекты оценки остроты изменений ST-T при БЛНПГ в 1980-х годах у моего наставника, доктора Барни Мариотта. Доктор Мариотт показал нам многочисленные примеры записей БЛНПГ с первичными изменениями ST-T, большими, чем можно было бы ожидать при простой БЛНПГ. Хотя некоторые примеры были едва уловимыми, другие были очевидными, но, как правило, кардиологи их игнорировали.
- Я помню, как ждал годы в надежде, что появится литература, закрепляющая распознавание острого ИМ в связи с БЛНПГ. Наконец, десятилетие спустя (в 1996 г.) Елена Сгарбосса и др. опубликовали свою статью в NEJM с уже хорошо известными и часто цитируемыми критериями (NEJM 334:481-487, 1996).
- Какими бы полезными ни были исходные критерии Sgarbossa для распознавания острой коронарной окклюзии, эти критерии не включали концепцию пропорциональности. За это мы обязаны доктору Смиту, который разработал модифицированные критерии Смита-Сгарбосса, для которых вместо использования абсолютного измерения 5 миллиметров элевации ST в качестве критерия «нарушения» — было предложено соотношение выраженности элевации сегмента ST в точке J по сравнению с глубиной зубца S. Красота этого дополнения к исходным критериям Sgarbossa заключается в том, что оно облегчает оценку записей БЛНПГ с очень глубокими передними зубцами S.
Сегодняшняя исходная ЭКГ представляет собой превосходный пример применения модифицированных критериев Смита-Сгарбосса. Чтобы облегчить идентификацию измерений, приведенных выше доктором Маклареном, я выделил цветом огромные, перекрывающиеся комплексы QRS в отведениях V2 и V3 и добавил стрелки, указывающие на положение подъема сегмента ST в точке J (ВЕРХНЯЯ ЭКГ на рис. 1).
- По словам доктора Макларена, соотношение 6/43 (14%) и 6/53 (11%) соответственно позволяет сразу же отклонить величину подъема ST в передней точке J как совсем не предполагающую острой коронарной окклюзии.
Рисунок 1: ВЕРХНЯЯ ЭКГ — я разметил первую ЭКГ, показанную в сегодняшнем случае Джесси Маклареном. НИЖНЯЯ запись — я воспроизвел исходную ЭКГ, показанную в сообщении от 18 сентября 2020 г. - Женщина 60 лет с болью в груди и широким QRS (см. текст).
- Как бы ни были полезны модифицированные критерии Смита-Сгарбосса при оценке записей с БЛНПГ у пациентов с болью в груди, я, кроме того, предпочитаю качественный подход, основанный на внешнем виде ST-T, а не на измерениях. Я полностью признаю, что этот подход основан на опыте. Сочетание его с концепцией пропорциональности, присущей модифицированным критериям Смита-Сгарбосса, хорошо работало у меня на протяжении многих лет.
- ЖЕМЧУЖИНА: Какими бы полезными ни были критерии Смита-Сгарбосса, мне нравится искать изменения ST-T, которые, как я знаю, у пациента с БЛНПГ не являются нормальными. Чтобы проиллюстрировать эту концепцию, я воспроизвел исходную ЭКГ из сообщения от 18 сентября 2020 г. (НИЖНЯЯ запись на рис. 1). Больной жалуется на новые боли в груди. На ЭКГ синусовый ритм с БЛНПГ.
- Я заключил в пунктирные КРАСНЫЕ прямоугольники комплексы QRST в двух отведениях, которые больше всего привлекли мое внимание. Совершенно понятно, что оценка изменений ST-T при БЛНПГ часто чрезвычайно сложна, однако нет ни единого объяснения тому, что засечка в точке J, с выпрямленным подъемом сегмента ST и непропорционально «утолщенной» вершиной зубца T в отведении aVF были бы вариантом нормы. Ввиду крошечной амплитуды QRS в этом отведении ST-T в отведении aVF явно острейшие!
- Другой комплекс QRST на ЭКГ № 2, который явно не является «нормальным» для БЛНПГ, находится в отведении V6. При типичной БЛНПГ сегмент ST и зубец T должны быть направлены противоположно последнему отклонению комплекса QRS в боковых отведениях I и V6. Зубец Т в норме не должен быть положительным в боковом отведении V6, когда последнее отклонение комплекса QRS положительное (как на ЭКГ № 2).
- Знание того, что у этого пациента с БЛНПГ с новой болью в груди в отведениях aVF и V6 имеются острейшие зубцы T, облегчает распознавание других, менее очевидных, но явно аномальных находок в ST-T в соседних отведениях. Согласно КРАСНЫМ стрелкам, которые я добавил на ЭКГ №2, в двух других нижних отведениях также наблюдаются аномалии (т. е. более высокая, чем ожидалось, элевация ST в точке J в отведении III, а также зубец T в отведении II, который неожиданно положительный и выглядит острейшим). Хотя по отдельности меня может не впечатлить депрессия ST в точке J в высоких боковых отведениях I и aVL — в контексте новой боли в груди и острейших нижних зубцов T — я интерпретировал эту депрессию в точке J в отведениях I и aVL как соответствующую реципрокную депрессию ST.
- Точно так же, согласно концепции соседних отведений — острейший зубец T в отведении V6 окружен более объемными, чем должны быть, зубцами T в отведениях V4 и V5 — что делает 3 отведения, показывающих острейшие зубцы T в боковых грудных отведениях последовательными.
- РЕЗЮМЕ: у этого пациента с новой болью в груди и БЛНПГ не менее чем в 8/12 отведениях на ЭКГ № 2 наблюдаются нарушения ST-T, которые указывают на острый ИМО. Катетеризация сердца подтвердила 100% окклюзию ПКА, которая была стентирована.
Вернитесь на мгновение к ЭКГ №1, на которой я раскрасил огромную амплитуду комплекса QRS в отведениях V2 и V3. Когда я впервые увидел эту ЭКГ, после того, как определил, что модифицированные критерии Смита-Сгарбосса не выполняются, я искал качественные признаки и на этой записи с БЛНПГ.
- Я думал, что нисходящие сегменты ST с двухфазными терминальными зубцами T в каждом из нижних отведений выглядят необычно, но неспецифично. По этой единственной записи я не мог сказать, была ли это новая или старая находка.
- 1 отведение на ЭКГ №1, которое больше всего привлекло мое внимание, это отведение V5. Согласно КРАСНОЙ стрелке в этом отведении — имеется депрессия ST в точке J с выпуклостью сегмента ST и инверсией зубца T. С одной стороны — я думал, что это потенциально может представлять собой острую находку. С другой стороны (как предполагает заключение внутри пунктирного СИНЕГО прямоугольника) — это может быть просто находка «переходного отведения» — поскольку морфология ST-T в отведении V5 оказалась промежуточной между очень большим, положительным сегментом ST и зубцом T в отведении V4 — и глубокой депрессией ST-T в отведении V6.
- ЗАКЛЮЧЕНИЕ: Я не был уверен, является ли ST-T в отведении V5 острой находкой. Тем не менее, я не обнаружил на ЭКГ № 1 острой элевации ST, поэтому я решил, что на ЭКГ не было признаков острого ИМО. Последующий проницательный анализ доктора Макларена показал, что инфаркт в сегодняшнем случае был НеИМО, а не результатом острой коронарной окклюзии.
======================
Заключительная ЖЕМЧУЖИНА: При наличии БЛНПГ оценка ГЛЖ явно сложнее. Поскольку БЛНПГ изменяет последовательность деполяризации желудочков, обычные вольтажные критерии для диагностики ГЛЖ не подходят. Кроме того, изменяется и последовательность реполяризации желудочков. В результате асимметричная (более медленная нисходящая; более быстрая восходящая) депрессия сегмента ST является ожидаемой находкой при БЛНПГ, которую нельзя предположить из-за «перегрузки» или ишемии ЛЖ.
- Практически все пациенты с полной БЛНПГ имеют какую-либо форму органического заболевания сердца. В результате, чисто статистически, пациенты с БЛНПГ составляют популяцию с высокой распространенностью ГЛЖ.
- Наличие очень глубоких зубцов S (> 25–30 мм) в одном или нескольких передних отведениях (например, V1, V2 и/или V3) сильно коррелирует с ГЛЖ у пациентов с БЛНПГ. Таким образом, ГЛЖ почти наверняка присутствовала у пациента с ЭКГ, показанной ВВЕРХУ рис. 1.





Комментариев нет:
Отправить комментарий