Что вы думаете об этой ЭКГ?? Записана во время боли или после ее исчезновения? Также см. КТ-изображение сердца.
Оригинал: What do you think of this ECG?? Is this during pain, or after pain resolution? Also, see the CT image of the heart. Перевод и адаптация доц. Цепова А.Л.
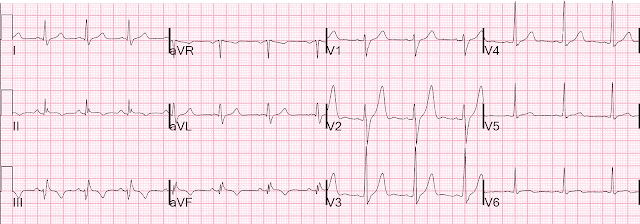
Если бы вы увидели эту ЭКГ, только зная, что это пациент с острой болью в груди, как бы вы ее интерпретировали?
Это вопрос с подвохом, как вы увидите далее. Но здесь можно поставить диагноз, и мы с Пенделлом делаем это постоянно, когда просматриваем ЭКГ из баз данных.
Я отправил это Пенделлу вообще без какой-либо информации, и он ответил: «Заднебоковая реперфузия».
Зубцы Т в V2-V4 кажутся острейшими, что указывает на окклюзию ПМЖВ, НО также имеется инверсия зубца Т, которая является типичной морфологией реперфузии в V5 и V6.
Таким образом, нужно думать о реперфузии. Когда есть реперфузия и большие зубцы T в V2 и V3 наряду с инвертированными зубцами T в боковых отведениях, следует думать о заднебоковм ИМО, который реперфузировался.
Эти большие зубцы T являются «зубцами T задней реперфузии: синдром Wellens задней стенки».
Полная презентация случая
62 года с тяжелой (10/10) болью в груди продолжительностью 3,5 часа. АД 186/106. Эта ЭКГ была записана у пациента через 7 минут после обращения в приемное отделение (не в отделении неотложной помощи):
Что вы думаете?
Эта ЭКГ диагностическая в отношении заднебокового ИМО. Имеется максимальная депрессия ST в V2-V4. Вопреки общепринятому мнению, зубец T не обязательно должен быть положительным!! Он может быть положительным, инвертированным или двухфазным (этот факт мы доказали в этой статье). В V2 он полностью инвертирован. В V5 и V6 имеются острейшие зубцы T.
Было серьезное подозрение в отношении ИМО, поэтому пациента доставили в отделение интенсивной терапии, и всего через 7 минут, когда боль уменьшилась до 4/10, была записана еще одна ЭКГ:
Cама по себе, эта запись неспецифична, но инверсия зубца T в V2 является типичным признаком активного (не реперфузированного) заднего ИМО. Подозрительно, но не диагностично.
Однако в контексте первой ЭКГ и уменьшающейся боли в груди это является диагностическим признаком реперфузии.
В этот момент была активирована катетеризация.
Дело было ночью, поэтому рентгенхирургам потребовалось время.
Из-за тяжести болей и высокого АД для исключения расслоения аорты пациенту выполнили КТ. Исследование было отрицательным, но произвело одну интересную находку:
Боковая стенка темная (не перфузирована контрастом). Рентгенолог слепо истолковал это как острый трансмуральный ИМ.
Это больше поддерживает парадигму ИМО; парадигма ИМО не зависит не только от подъема сегмента ST, но и от ЭКГ!
Идея исследования: мы должны рассмотреть всех пациентов с ИМО, у которых была проведена КТ грудной клетки, и сравнить их со всеми пациентами с патологией, не связанной с ИМО, которым была проведена контрастная КТ грудной клетки, и заставить радиологов слепо интерпретировать перфузию миокарда.
В отделение неотложной помощи спустился коллега-кардиолог и сказал: «Что вас беспокоит? Эта депрессия ST?»
Это очень распространенный рефрен со стороны кардиологов, которые часто не признают значимость максимальной депрессии ST в V1-V4. Депрессия ST с макимумом в V1-V4 имеет высокую специфичность для заднего ИМО; Многие кардиологи не принимают задний ИМО с депрессией ST как реальную сущность, даже несмотря на то, что ACC недавно назвала это показанием к активации катетеризации (см. ссылку ниже).
После возвращения с КТ боли снова усилились. Вот повторная ЭКГ через 52 минуты после поступления:
Очевидный заднебоковой ИМпST
Ангиографические данные:
1. Левая главная артерия: без выраженного стеноза.
2. ПМЖВ: проксимальный 60% эксцентрический стеноз неопределенного гемодинамического значения. Отдает небольшую диагональную ветвь.
3. ОА: тромботическая окклюзия в среднем сегменте после малой ТК1 (поток TIMI 0). Отдает очень большую ТК2, кровоснабжающую заднебоковую стенку. Дистальная ОА небольшой и имеет диффузное заболевание.
4. ПКА: доминантная: стеноз среднего сегмента 50-60%. Отдает ПЗНА и две ПЗБА которые имеют неровности просвета.
В это время лаборатория дала значения тропонинов:
t 17 минут= 221 нг/л
2-часовой тропонин = 30 919 нг / л.
4-часовой тропонин = >50 000 нг/л.
ЭКГ после ЧКВ:
Зубцы T в V2, V3 увеличились (зубцы T реперфузии)
Через 9 часов после поступления:
32 часа после поступления (это ЭКГ, показанная в начале сообщения):
Задние реперфузионные зубцы Т и боковые инверсия зубцов Твследствие заднебоковой реперфузии.
Формальное контрастное эхо:
- Расчетная фракция выброса левого желудочка составляет 44%.
- Регионарное нарушение движения стенки – переднебоковая.
- Регионарное нарушение движения стенки - нижнебоковая (это формальная ультразвуковая локализация аномалии движения задней стенки).
Является ли умение диагностировать заднюю реперфузию полезным навыком?
Вот случай, произошедший некоторое время назад. Я уверен, что разместил это, но не знаю, когда и где:
Этот был доставлен в отделение неотложной помощи скорой помощью с исчезнувшей болью в груди. Это начальная ЭКГ при поступлении:
Я сразу понял, что это зубцы T задней реперфузии. Имеются также инвертированные зубцы T реперфузии в нижних отведениях, что убедительно подтверждает эту интерпретацию.
Я знал, что это не острейшие зубцы Т, потому что боль в груди прошла, как и при синдроме Wellens.
Поэтому я спросил медиков, есть ли у них догоспитальная ЭКГ. Они записали ее, но не смотрели. Вот она:
Очевидный нижний заднебоковой ИМО.
Это, конечно, упростило активацию катетеризации.
Ссылки:
- Writing Committee, Kontos MC, de Lemos JA, et al. 2022 ACC expert consensus decision pathway on the evaluation and disposition of acute chest pain in the emergency department: A report of the American college of cardiology solution set oversight committee. •J Am Coll Cardiol 2022;80(20):1925–60. Available from: https://www.jacc.org/doi/abs/10.1016/j.jacc.2022.08.750
- Section 5.2.2, page 1932
- «Применение критериев ЭКГ ИМпST только к стандартной ЭКГ в 12 отведениях приведет к пропуску значимого меньшинства пациентов с острой коронарной окклюзией».
-
- «Поэтому следует тщательно исследовать ЭКГ на наличие незначительных изменений, которые могут представлять собой начальные ЭКГ-признаки окклюзии сосудов, такие как острейшие зубцы Т или подъем сегмента ST < 1 мм»
- Meyers HP, Smith SW. Comparison of the ST-Elevation Myocardial Infarction (STEMI) vs. NSTEMI and Occlusion MI (OMI) vs. NOMI Paradigms of Acute MI. J Emerg Med 2020; Volume 60, Issue 3, March 2021, Pages 273-284
Комментарий Кена Грауэра, доктора медицины
===================================
Есть много причин, по которым мне нравится сегодняшний случай, поскольку он подчеркивает ряд важных моментов, отмеченных на рис. 1, на котором я воспроизвожу первые 3 записи, показанные выше в обсуждении доктора Смита. Важные «выводы» из сегодняшнего дела включают следующее:
- Ответ на «каверзный» вопрос, с которого начинается сегодняшний случай — в котором доктор Смит просит интерпреттровать ЭКГ № 1, говоря только, что у пациента появилась новая боль в груди. По словам доктора Смита, КЛЮЧ для различения острейших (гиперобъемных) передних зубцов T вследствие острой окклюзии ПМЖВ и заднебоковых реперфузионных зубцов T лежит в распознавании типичной реперфузионной инверсии зубца T во всех боковых отведениях (т. е. отведениях I, aVL; V5, V6). При проксимальной острой окклюзии ПМЖВ мы ожидаем увидеть по крайней мере некоторую элевацию ST в отведении aVL, но на ЭКГ № 1 ее нет.
- В течение нескольких секунд можно понять — что у пациента с болью в груди исходная ЭКГ в сегодняшнем случае (= ЭКГ № 2) — является диагностической в отношении острого заднего ИМО, пока не доказано обратное!
- Из ЭКГ № 2 следует, что ОА (левая огибающая) является вероятной «виновной» артерией из-за: i) положительного «зеркального теста» для заднего ИМО, как видно в отведениях V3, V4, что происходит в связи с - ii) Незначительной элевацией ST и острейшими зубцы T в боковых грудных отведениях V5, V6; и, iii) что происходит при отсутствии острой элевации ST в нижних отведениях. (Подробнее о зеркальном тесте для распознавания заднего ИМО — см. мой комментарий в публикации «Задние отведения могут давать ложную уверенность»).
- Понимать, что всего за 7 минут — на ЭКГ, которая была диагностической для острого заднего ИМО (= ЭКГ № 2), — диагностические находки могут в значительной степени разрешиться (как это происходит на ЭКГ № 3).
- Осознавать то, что, хотя изменения ЭКГ на ЭКГ № 3 гораздо более тонкие, чем они были 7 минутами ранее, картина ST-T в отведениях V3 и V4 на ЭКГ № 3 по-прежнему очень подозрительна на острый задний ИМО (т. е. в норме имеется небольшая плавно восходящая элевация ST в отведении V3 — но вместо этого наблюдается выпрямление сегмента ST с небольшой депрессией — и — плоская «полкообразная» явно ненормальная депрессия ST в соседнем отведении V4).
- Оценка того, насколько важна конкретная временная корреляция наличия (и тяжести) боли в груди в связи с каждой серийной ЭКГ. Слишком часто эта информация не записывается, но без этой корреляции тяжести симптомов с каждой серийной записью оптимальная клиническая интерпретация просто невозможна!
- Понимание того, что отведения V1 и V2 на ЭКГ № 3 расположены слишком высоко на грудной клетке, потому что: i) зубец P отрицательный в обоих отведениях; ii) отведения V1 и V2 демонстрируют паттерн rSr' с инверсией зубца T; и, iii) внешний вид QRST V1 и V2 очень похож на QRST в отведении aVR. Учитывая, что КЛЮЧ к оптимальной диагностике в сегодняшнем случае лежит в распознавании острого заднего ИМО — не исправлять это слишком высокое расположение отведений V1 и V2 серьезно снизит нашу способность распознавать острые изменения ST-T на задней стенке (подробнее о распознавании смещения электродов V1, V2 — см. мой комментарий в сообщении «Что это за элевация ST?»).
- Наконец, причины, по которым изменения ST-T вследствие заднего ИМО на ЭКГ № 3 гораздо менее выражены, чем на ЭКГ № 2 (записанной всего 7 минутами ранее), заключаются в следующем: i) интенсивность боли в груди у этого пациента за эти 7 минут значительно уменьшилась (т. е. от степени тяжести 10/10 — до степени тяжести 4/10) — предполагая наличие спонтанной реперфузии «виновной» артерии; и, ii) ЭКГ № 3 была записана после ЭКГ № 2, но до ЭКГ № 1. Следовательно, ЭКГ № 3 представляет собой «переходную» запись (т. е. с появлением промежуточной картины ST-T между острейшей заднебоковой фазой ИМО и фазой реперфузионного зубца Т, которая последовала днем позже на ЭКГ № 1).
- БОНУС: Разве случайное обнаружение неперфузируемой боковой стенки на КТ грудной клетки не является впечатляющим открытием! (тем более, что эта КТ грудной клетки была сделана, чтобы исключить расслоение аорты). В соответствии с предложением исследования доктора Смита для проверки достоверности и потенциальной применимости этого вывода - это случайная «находка» может привести к дополнительному использованию КТ грудной клетки в качестве способа подтверждения отдельных случаев острого ИМО, еще не подтвержденных другими параметрами.
Рисунок 1: Я воспроизвел первые 3 ЭКГ из сегодняшнего случая, показанные доктором Смитом в его обсуждении выше.
==================================
P.S. Из-за нехватки места (из-за моего решения поместить 3 ЭКГ на рис. 1) я пропустил длинную полосу ритма отведений ЭКГ № 2. Следует отметить, что ритм на ЭКГ № 2 заметно нерегулярен. К сожалению, фоновый артефакт затрудняет визуализацию предсердной активности. Тем не менее, я не видел признаков дополнительных зубцов P на ЭКГ № 2 (т. е. отклонения, следующие за зубцом T в отведении V3, представляют собой зубцы U, а не зубцы P). Следовательно, ритм на ЭКГ № 2 представляет собой выраженную синусовую аритмию, которая не имела клинического значения и разрешилась в течение нескольких минут к моменту записи ЭКГ № 3.











Комментариев нет:
Отправить комментарий