Коллапс, пульс присутствует, ЭКГ показывает нижний ИМО. Затем пульс исчезает, но монитор продолжает фиксировать узкие комплексы («беспульсовой ритм»)
Пожилая женщина при очевидцах потеряла сознание. Была вызвана скорая помощь, и когда приехала бригада, пациентка не реагировала, с 3 баллами по шкале Глазго, а дыхание было поверхностным, с пульсом 70 и АД 78/67.
Было записано 3 догоспитальных ЭКГ:
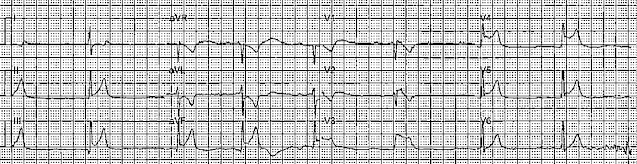
Очевидный нижний ИМО / ИМпST, верно?
Затем у пациентки развилась остановка кровообращения (на кардиомониторе) в виде беспульсовой электрической активности, и была начата СЛР.
При поступлении продолжались все необходимые действия, обычные при остановке сердца.
При трансторакальном УЗИ сердца картинка была низкого качества, поэтому после интубации был введен датчик для чреспищеводного исследования.
Кстати: вот недавний отчет о нашем опыте проведения более 550 трансэзофагальных ЭХО в отделении Hennpin ED: осуществимость, полезность и безопасность полного включения трансэзофагеальной эхокардиографии в практику неотложной медицины (Feasibility, utility, and safety of fully incorporatingtransesophageal echocardiography into emergency medicinepractice).
Вот видео:
Вы можете увидеть ПЖ слева, он очень большой, ЛЖ находится на видео справа и имеет крошечную полость с отличной функцией. Это почти диагностический признак тяжелой острой недостаточности ПЖ.
Внезапная серьезная недостаточность правого желудочка может быть вызвана либо:
Нижним ИМ + инфаркт правого желудочка.
Но тогда обычно в V1 есть элевация ST, большая чем в V2.
Или:
Острой тромбоэмболией легочной артерии.
Заключение
Эта пациентка крайне тяжелая и может умереть, если что-то не будет сделано немедленно, и, возможно, даже в том случае, если все предпринятые шаги будут правильными.
«Беспульсовая электрическая активность» и остановка кровообращения означает только то, что медик не ощущает пальпируемый пульс, а не то, что сердечная деятельность отсутствует.
Как видно по УЗИ, сердечная деятельность есть, но имеется тяжелая гипотензия. Такова ситуация имеется в подавляющем большинстве случаев остановки кровообращения с беспульсовой электрической активностью. Пульс есть; вы просто не можете его пропальпировать. Но вы можете увидеть активность сердца на высококачественном УЗИ.
ЭКГ
Острая ТЭЛА может проявляться подъемом сегмента ST, имитирующим ИМО I типа, если коронарная перфузия крайне низкая.
Острый ИМО может проявляться на мониторе как беспульсовая электрическая активность, если еще имеется тяжелый инфаркт ПЖ. Обычно это проявляется в виде элевации ST в V1 и отсутствием депрессии ST в V2 (а ее действительно нет). В абсолютном большинстве случаев остановки сердца при ИМО как причина имеется фибрилляция желудочков; когда у них развивается засвидетельствованная остановка кровообращения с беспульсовой электрической активностью (на мониторе!), у них обычно выявляется дисфункция ЛЖ, а не дисфункция ПЖ (если, конечно, у них нет огромного ИМ ПЖ).
Есть еще один усложняющий фактор: 3 балла по шкале Глазго, когда у пациента определяется пульс и артериальное давление. Дифференциальный диагноз должен учитывать возможность внезапного внутричерепного кровоизлияния.
Однако!
1. Пациенты с остановкой сердца или близкой к остановке гемодинамики из-за внутричерепного кровоизлияния не выживают.
а. Внутричерепное кровоизлияние, вызывающее остановку, очень массивное.
б. Сочетание высокого внутричерепного давления из-за кровотечения и низкого артериального давления из-за остановки кровообращения приводит к нулевому давлению церебральной перфузии и смерти мозга.
Итак, дифференциальный список выглядит следующим образом:
- ИМО с ИМ правого желудочка
- Тромбоэмболия легочной артерии с ИМО 2 типа (серьезное несоответствие доставки и потребности); это убедительно подтверждается данными УЗИ сердца и фактом беспульсовой электрической активности.
- Внутричерепное кровоизлияние.
Первые 2 состояния можно лечить тромболитиками.
В последней ситуации пациентка умрет с тромболитиками или без них.
Таким образом, соотношение польза/риск заключается в назначении тромболитиков. Чем быстрее тем лучше.
Исход
Болюсно ввели 100 мг tPA (альтеплаза), но пациентка не выжила.



Комментариев нет:
Отправить комментарий