ЭКГ с паттерном Аслангера. КТ легочная ангиограмма выявляет ишемию в зоне ПМЖВ (трансмуральная перегородка). Но это не противоречие
Мужчина 52 лет поступил с жалобой на постоянную тяжесть в центре грудной клетки без иррадиации, одышки или потоотделения. тяжесть появилась в состоянии покоя примерно за час до обращения. У него никогда раньше ничего подобного не было. Раньше он чувствовал легкую тошноту, но рвоты не было. Он отрицает боль в спине или животе.
ЭКГ записана при боли:
Что вы думаете?
Картина значительной депрессии ST в I, II и V4-V6 с реципрокной элевацией ST в aVR. Это говорит о диффузной субэндокардиальной ишемии.
Однако, наряду с такой субэндокардиальной ишемией, имеется также элевация ST в отведении III с реципрокной депрессией ST в aVL и некоторая элевация ST в V1. Это указывает на нижний ИМО с возможным поражением ПЖ.
Оба этих паттерна вместе предполагают паттерн Аслангера, недавно опубликованный в J Electrocardiology: A new electrocardiographic pattern indicating inferior myocardial infarction. https://pubmed.ncbi.nlm.nih.gov/32526537/
Этот недавно выявленный паттерн ЭКГ определяется как: «(1) любая элевация ST в III, но не в других нижних отведениях, (2) депрессия ST в любом из отведений от V4 до V6 (но не в V2) с положительным или положительным конечным сегментом зубца T, (3) ST в отведении V1 выше, чем ST в V2».
Кто-то может возразить, что этот случай неприменим из-за депрессии ST в V2, но 1) V2, вероятно, размещен неверно и 2) депрессии ST недостаточно, чтобы отменить правило.
Здесь мы проигнорируем отведение V2, потому что оно вообще не имеет никакого смысла: соотношение R/S выше, чем в V1 или V3, что предполагает неправильное размещение.
Вот иллюстрация вектора ST при паттерне Аслангера:
Правая сторона нижней стенки демонстрирует элевацию ST, в результате чего вектор ST смотрит прямо вправо. Таким образом, несмотря на наличие нижнего ИМО, элевация ST во II или aVF отсутствует, а имеется только в III. Более того, это означает, что в отведении I будет БОЛЕЕ выраженная реципрокная депрессия ST, чем в отведении aVL, и это действительно так и есть на нашей ЭКГ, приведенной выше. Если имеется также субэндокардиальная ишемия, вектор депрессии ST остается влево, а вектор реципрокной элевации ST - также вправо. Если вектор ST направлен вправо, единственными отведениями с элевацией ST являются III, aVR и V1.
Таким образом, эта картина была связана с одновременным нижним ИМ И диффузной ишемией из-за ПМЖВ, левой главной или поражения всех трех сосудов.
ОДНАКО, есть еще одна ситуация, которая может вызвать такую картину и это трансмуральная ишемия перегородки. Может ли это быть ИМпST (элевация ST в V1 и aVR, с реципрокной депрессией ST в V4-V6?), ВДОБАВОК С элевацией ST в III?
Аслангер добавил в своей статье об ограничениях:
«Теоретически, изолированный базальный инфаркт перегородки или острый нижний инфаркт миокарда при наличии предшествующих инфарктов, которые могут изменить ориентацию вектора поражения, также могут вызывать аналогичную картину. Наконец, эта картина может представлять собой хроническое изменение вследствие предыдущего ишемического инсульта, как показано у ограниченного числа пациентов контрольной группы».
Векторы:
При диффузной субэндокардиальной ишемии, когда она вызвана ОКС и которая обычно возникает из-за ПМЖВ или недостаточности левой главной артерии, все стенки будут иметь отрицательный вектор, направленный от эндокарда к эпикарду (положительный вектор от эпикарда к эндокарду, противоположный ИМО). Поскольку в верхней части («основании») сердца нет стенки желудочка (есть только предсердия), то сложение всех этих отрицательных векторов указывает на верхушку; если все сердце имеет субэндокардиальную ишемию, то вектор депрессии ST указывает на верхушку (II, V5), с реципрокным вектором элевации ST в сторону aVR (и даже V1).
При септальном ИМпST трансмуральная ишемия перегородки регистрируется вышележащим отведением V1 как подъем сегмента ST. aVR размещается аналогично (но не совсем) и также может показывать элевацию ST. Отведение III также находится справа и может демонстрировать элевацию сегмента ST при ИМпST.
Важно помнить, что депрессия ST при субэндокардиальной ишемии не локализуется. Здесь депрессия ST находится в «боковых» отведениях, но это не означает, что имеется «боковая» ишемия. Это может быть реципрокные изменения при ИМпST, либо субэндокардиальной ишемией из-за недостаточности ПМЖВ.
Продолжение случая
Было проведено прикроватное УЗИ:
Оно показало нарушение движения передней стенки и позволяет предположить, что ПМЖВ является инфарктной артерией. Часто пациенты с субэндокардиальной ишемией на ЭКГ НЕ имеют нарушений движения стенки, что контрастирует с пациентами с ИМО/ИМпST, у которых всегда есть нарушения движения стенки, по крайней мере, если эхо-сигнал достаточно высокого качества и использует пузырьковое контрастирование.
В ПИНе у пациента наблюдалась легкое тахипноэ и небольшая гипоксия, поэтому провели получили КТ ангиограмму легких, а также аортограмму, чтобы исключить расслоение и ТЭЛА.
Исходный hs тропонин I Abbott был на уровне 52 нг/л (верхний референтный уровень для мужчин меньше или равен 34 нг/л). К сведению: 52 нг/л - это порог для «правила» в европейских исследованиях, поскольку он имеет высокую положительную прогностическую ценность при боли в груди.
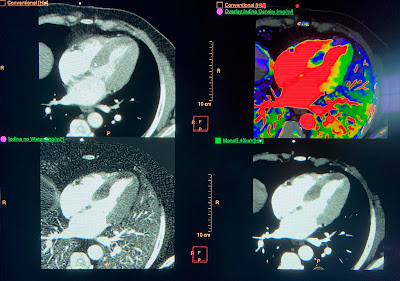
D Димер не был обнаружен, поэтому в КТ-ангиограмме легких, вероятно, не было необходимости, но она дала интересные результаты:
Вверху слева: обычная КТ.
Вверху справа - раскрашено наложением иода; Синие участки миокарда - это ишемия.
Внизу слева - простая картирование йодом.
Внизу справа - изображение с низким значением киловольт-электронов, которое излучает йод. Обратите внимание на 2 очень темные области, одну в перегородке, а другую возле верхушки. Обратите внимание, что они коррелируют с синим цветом на цветном спектральном КТ (синий - ишемия на спектральном КТ).
Эти области гипоперфузии находятся в перегородке и верхушке, что указывает на ишемию ПМЖВ. Кроме того, они действительно трансмуральные!
Эта интерпретация компьютерной томографии была сделана с умеренной уверенностью.
Сравните трансмуральную ишемию КТ с субэндокардиальной ишемией КТ (Изображение субэндокардиальной ишемии)
Ниже мы видим корональное (фронтальное) изображение сердца:
Обратите внимание, что нижняя стенка (нижняя часть изображения) слегка трансмурально темнее, чем остальная часть.
По словам нашего компьютерного гуру, Гопала Пенджаби (https://twitter.com/CtSpectral), если проспективно интерпретировать вслепую, это не является окончательной диагностикой.
Это предполагает наличие нижнего ИМО, но ни в коем случае не является диагностическим.
Продолжение случая
Пациенту начали вводить нитроглицерин в/в, и постепенно боль в груди исчезла. Зав. отделением неотложной терапии напрямую обсудил ситуацию с кардиологами и было принято решение выполнить катетеризацию сердца по «варианту В». (Наш «Вариант A» предназначен для ясного ИМпST; «Вариант B» - это интенсивная оценка и обсуждение для пациентов, которым может срочно потребоваться катетеризация по поводу возможного ИМО, но это не столь однозначно, как с ИМпST). Впоследствии пациенту ввели 5000 единиц гепарина, 180 мг тикагрелора, и пациенту были размещены электроды дефибриллятора на случай остановки сердца.
Ангиограмма
Виновник поражения: стеноз средней части ПМЖВ 90% с признаками разрыва бляшки, кровоток TIMI III на ангиографии.
Профиль тропонина:
К сожалению, они не были оценены до пика, что помогло бы определить, действительно ли это был ИМпST перегородки или неокклюзионная субэндокардиальная ишемия.
ЭКГ после ЧКВ:
Отклонение оси влево, но в остальном нормально.
Стандартное эхо:
Расчетная фракция выброса левого желудочка составляет 71%.
Нарушения движения стенки левого желудочка не выявлены.
Заключение
Итак, движение стенки восстановилось (помните, мы нашли отчетливые нарушения во время ишемии). Такое быстрое восстановление редко встречается при ИМпST/ИМО, если не происходит очень быстрая реперфузия. Если это действительно был ИМО, то была очень быстрая спонтанная реперфузия, о чем свидетельствует открытая артерия с потоком TIMI III. Когда реперфузия не такая быстрая, восстановление подвижности стенки может занять от нескольких дней до недель. Когда выздоровление затягивается, это часто называют «оглушением миокарда».






Комментариев нет:
Отправить комментарий