Боль в груди и седловидная элевация ST. В каком из этих 6 случаев нам следует активировать экстренную катетеризацию? А как проявит себя Королева?
Автор Магнус Носсен: Chest pain and Saddleback STE. For Which of these 6 Cases should we Activate the cath lab? And how does the Queen of Hearts perform?
Ниже приведены ЭКГ шести разных пациентов. Все пациенты обратились в скорую помощь из-за остро возникшей боли в груди. Представьте, что вы получили эти ЭКГ в режиме реального времени и вас спрашивают, следует ли активировать катетеризацию? На всех ЭКГ в этом случае имеется седловидная элевация ST. Какая из ЭКГ соответствует ИМО?
ЭКГ №1
Случай 1. Приведенная выше ЭКГ принадлежит мужчине 70 лет с болью в груди. ЭКГ первоначально записывалась при скорости бумаги 50 мм/с. Он был сжат по оси X, поэтому выглядит так, как будто он был записан со скоростью 25 мм/с. Что вы думаете?
ЭКГ №2
Случай 2: ЭКГ была записана у 45-летнего курильщика, страдающего диабетом, с болью в груди. Что вы думаете об изменениях ЭКГ здесь?
ЭКГ №3
Случай 3. Эта ЭКГ была записана у 55-летнего мужчины с остро возникшей болью в груди и потливостью. Как бы вы интерпретировали эту ЭКГ?
ЭКГ №4
Случай 4: Приведенная выше ЭКГ принадлежит мужчине около 80 лет с остро возникшей болью в груди, иррадиирующей в спину. Как бы вы оценили изменения ЭКГ здесь?
ЭКГ №5
Случай 5: Приведенная выше ЭКГ была записана у мужчины примерно 50 лет с болью в груди и эпигастральной области. Являются ли эти изменения ЭКГ доброкачественными или нет?
ЭКГ №6
Случай 6: Приведенная выше ЭКГ была записана у мужчины около 70 лет с ощущением дискомфорта в груди, напоминающим тяжесть. Что вы думаете?
Обсуждение: Когда у пациента появляются боли в груди и подъем сегмента ST, нам необходимо оценить, является ли подъем ST ишемическим по своей природе. Сегмент ST и начало зубца Т на неишемической ЭКГ обычно имеют слегка вогнутый подъем. Ишемия часто приводит к выпрямлению сегмента ST, а иногда и к его выпуклости вверх. Седловидный сегмент ST обычно не бывает ишемического происхождения, но, как и во всех других «правилах», существуют исключения. В сегодняшнем сообщении мы показали шесть ЭКГ, из которых три были ИМО, а три — нет.
Случай №1 ИМО, Королева все понимает правильно
На ЭКГ ритм синусовый с узким комплексом QRS. В нижних отведениях (II, III и aVF) имеется элевация ST с седловидной морфологией. Нижние отведения не имеют отчетливого зубца J. Зубцы Т объемные и кажутся острейшими. Более того, в высоких латеральных отведениях aVL и I наблюдается реципрокная дискордантная депрессия ST и инверсия зубца Т. При осмотре прекардиальных отведений наблюдается заметная небольшая депрессия ST в отведении V2 и неадекватно изоэлектрический сегмент ST в отведении V3. Все эти данные в совокупности позволяют считать эту ЭКГ для диагностической для нижнего и заднего окклюзионного инфаркта миокарда (ИМО).
Больного в данном случае лечили так, как если бы у него был продолжающийся ИМО. Первичное ЧКВ было невозможно, поэтому пациенту в скорой помощи были введены тромболитики. Он прибыл в наше отделение неотложной помощи без боли и с ЭКГ, показанной ниже. Как видите, ЭКГ кардинально изменилась после тромболитической терапии. Сейчас наблюдается реперфузия артерии.
ЭКГ после тромболизиса
Как вы можете заметить, элевация ST в нижних отведениях исчезла. В нижних отведениях все еще сохраняются острейшие зубцы Т и депрессия ST V2-V4. Вместе с улучшением ЭКГ боль у пациента также резко уменьшилась. Это, конечно, доказывает, что первоначальная ЭКГ была ИМО и что артерия реперфузировалась. Позже в тот же день при катетеризации было стентировано проксимальное 99% поражение ПКА. Тропонин Т достиг максимума в 4051 нг/л. (URL < 14 нг/л)
Если на ЭКГ после тромболитиков отмечается нормализация сегмента ST и изменения зубца Т и у пациента нет боли, необходимости в срочной КАГ нет. Разумно подождать несколько часов после тромболитиков, если вы уверены, что артерия реперфузирована. Исследование GRACIA-2 показало, что ЧКВ безопасно через 3–12 часов после тромболизиса. Конечно, реперфузированная артерия может повторно окклюзироваться в любое время, поэтому, чтобы не «прозевать» повторную окклюзию, этим пациентам необходимо контролировать сегмент ST и немедленно провести катетеризацию. Интерпретация QoH (ниже) указала на ИМО с высокой степенью уверенности (ЭКГ №1).
Случай № 2 Фейк (имитация), версия 2 Королевы все делает правильно
Вторая ЭКГ в сегодняшнем случае была записана у 45-летнего мужчины, злостного курильщика. Эту ЭКГ мне показал коллега, который спросил мое мнение. Я сказал, что думаю, что это похоже на фейк (другими словами, на имитацию ИМО).
ИМ у пациента был исключен, поскольку серийные тропонины оказались отрицательными. Эхокардиография не выявила нарушений движения стенок. Позже была получена предыдущая ЭКГ, которая показала аналогичные изменения. На ЭКГ №2 действительно имеется депрессия ST и инвертированный зубец Т в отведении aVL, как и на первой ЭКГ в сегодняшнем случае. Вы можете спросить, почему эта реципрокная депрессия ST не указывает на ишемию? Сегмент ST и зубец Т в отведении aVL конкордантны комплексу QRS. Это существенная разница, и поэтому инверсии зубца Т, наблюдаемой в aVL, нельзя придавать то же значение, что и в первом случае в сегодняшнем сообщении. (Для получения дополнительной информации см. комментарий доктора Смита ниже). Также нет признаков задней ишемии (депрессии ST) в отведениях V2-V4.
Смит: В aVL имеется некоторая реципрокная депрессия ST. Реципрокная депрессия ST в aVL иногда наблюдается на неишемических ЭКГ, но почти никогда не наблюдается при перикардите (Bishof et al.). Более того, инверсия зубца Т в aVL является нормальной находкой, поскольку ось QRST нормальна; это означает, что ось QRS и ось зубца Т расположены близко друг к другу. Ось QRS составляет примерно 110 градусов, а ось зубца Т — примерно 80 градусов (это лучше всего оценивается по отведению I, в котором зубец S > зубец R (отклонение оси вправо), но зубец Т положительный (больше в сторону отведения I). чем от отведения I). Разница составляет всего 30 градусов, а угол до 45° является нормальным. Истинная «инверсия зубца Т» имеет широкий угол QRST.
Модель ИИ Queen of Hearts версии 1 интерпретировала ЭКГ № 2 как ИМ с высокой достоверностью. Версия 2.0 (еще не выпущенная) смотрела эту же ЭКГ, и интерпретация не была ИМО.
На изображении ниже показано, что версия 1 QoH интерпретирует ЭКГ как ИМО с высокой степенью достоверности (значение, близкое к 1 в верхней строке). Версия 2 интерпретирует ЭКГ как не ИМО с высокой степенью достоверности (значение близкое к 0 во второй строке). Примечательно, насколько сильно модель ИИ изменила свою интерпретацию одной и той же ЭКГ. Теперь он правильно и уверенно идентифицирует ЭКГ № 2 как не ИМО.
Случай №3 ИМО, Королева все понимает правильно
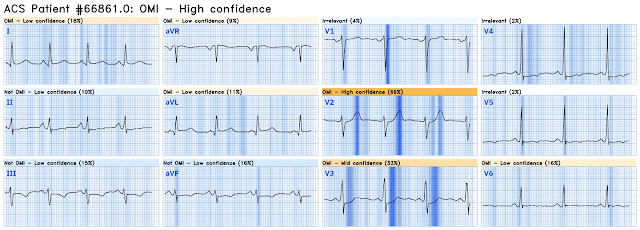
На ЭКГ синусовый ритм с узким комплексом QRS. Имеется неполная БПНПГ (rSr' в V1). Блокада передней ветви (QRS отрицательный во II отведении). В отведении V2 видна седловидная элевация ST. В отведениях V2-V5 имеется элевация ST и (очень впечатляющие) острейшие объемные зубцы Т. В нижних (II, III aVF) и боковых (I, aVL и V6) отведениях имеются острейшие зубцы Т. Эта ЭКГ является абсолютной диагностической для переднего и нижнего ИМО и совместима с перегибающейся ПМЖВ, кровоснабжающей переднюю и нижнюю стенку.
Смит: Подавляющее большинство седловидной элевации ST в отведении V2 НЕ обусловлено острым ИМО. На данный момент в этом блоге у меня есть только 2 таких случая (теперь 3!). К счастью, это очевидно!
Случай №4 ФЕЙК (имитация) Королева все делает правильно
Я был на дежурстве, когда получил эту догоспитальную ЭКГ. Пациент — мужчина 80 лет с острой болью в груди и спине. ЭКГ показывает значительную элевацию ST. Меня несколько беспокоило то, что ЭКГ соответствует ИМО и я активизировал катетеризацию. На ЭКГ видны комплексы qR в отведениях V2-V3 с вогнутой вверх элевацией сегмента ST. Седловидная элевация ST в V2 редко возникает из-за ИМО. Гораздо более распространенной причиной седловидной элевации ST в V1-V3 является то, что отведения расположены слишком высоко на груди, и это всегда следует проверять. Здесь полярность зубца P в V1 и V2 соответствует правильному расположению отведений. (Если V1 и V2 расположены слишком высоко, зубцы P в этих отведениях часто имеют отрицательную полярность)
На мгновение я подумал, что ЭКГ может отражать ГЛЖ, но я ожидал немного большей (адекватной) дискордантной элевации ST в нижних отведениях. Меня беспокоило то, что ЭКГ представляла собой какой-то странный передний ИМО с нижними реципрокными изоэлектрическими сегментами ST. Я не был убежден, что изменения ЭКГ отражают ИМО, но решил, что мне нужно доказать, что это не так. Было бы ужасной ошибкой пропустить такую окклюзию.
КАГ показала значительное поражение ПМЖВ в среднем сегменте. Однако тромботический компонент отсутствовал, а во всех коронарных артериях и их основных ветвях присутствовал кровоток по TIMI III. В заключение, КАГ была интерпретирована как признак значительного атеросклеротического заболевания, но это атеросклеротическое поражение не было сочтено причиной изменений ЭКГ. ЧКВ было выполнено, поскольку поражение было значительным. ЭКГ после ЧКВ не изменилась. Тропонин Т, взятый через пять часов после появления симптомов, составил 17 нг/л. Уровни тропонина существенно не повышались. Ниже вы можете увидеть ЭКГ после ЧКВ. В рамках обследования была проведена компьютерная томография, но определенной причины боли в груди у пациента выявлено не было.
Внизу: ЭКГ, записанная после ЧКВ.
Королева потрясающа!
Случай №5: ФЕЙК (имитация), Королева все понимает правильно.
У этого пациента возник дискомфорт в животе. ИМ нижней стенки несколько чаще вызывает абдоминальные симптомы, чем инфаркт других участков миокарда. На ЭКГ отмечается элевация ST в нижних отведениях. В отведении aVL имеется минимальная инверсия зубца Т. Можно было бы ожидать гораздо более выраженных реципрокных изменений в боковых отведениях, если бы это был ИМ нижней стенки (контрастный случай № 1). Кроме того, отведения II и aVF имеют довольно отчетливые зубцы J, которые обычно чаще встречаются при неишемической элевации ST. ИМ у пациента исключен с помощью серийных тропонинов. Ниже приведена интерпретация Королевы.
Случай №6: ИМО, Королева все понимает правильно
На этой ЭКГ - синусовый ритм частотой 60 в минуту. В отведениях V1 и V2 имеется седловидная элевация ST. Зубцы Т по всей прекордиальной области острейшие, в отведениях V3-V4 напоминают зубцы deWinter. Зубцы P в отведениях V1 и V2 в основном отрицательные, что указывает на то, что седловидная элевация ST в этих двух отведениях вызвана неправильным (слишком высоким) расположением отведений.
Тем не менее, основными находками на этой ЭКГ являются гигантские (острейшие) зубцы Т в прекордиальной зоне и реципрокная депрессия ST в нижних отведениях. Эта ЭКГ является абсолютно диагностической для окклюзии ПМЖВ. Эти изменения были оценены по достоинству, и пациента сразу доставили в рентгеноперационную, где была открыта полностью окклюзированная проксимальная часть ПМЖВ. Высокочувствительный тропонин Т достиг максимума около 15 000 нг/л (URL <14 нг/л). Ниже представлена интерпретация Королевы Червей.
Уроки:
- Тромболитическая терапия рекомендуется, если первичное ЧКВ невозможно. Тромболитики тем эффективнее, чем раньше их назначают после появления симптомов.
- Тромболитики восстанавливают поток TIMI III в виновной артерии чуть более чем у 50% пациентов через 90 минут.
- Большинство случаев седловидной элевации ST не являются ишемическими, но некоторые из них являются ишемическими, и наша работа как специалистов по неотложной помощи заключается в выявлении пациентов с окклюзированной коронарной артерией.
- Всегда рассматривайте слишком высокое расположение электродов как причину седловидной элевации ST, если она присутствует в отведениях V1-V2.
Комментарий Кена Грауэра, доктора медицины:
В сегодняшнем случае — Др. Носсен предлагает нам решить, будем ли мы немедленно активировать катетеризацию по серии 6 ЭКГ, записанных у 6 пациентов с симптомами, которые заставили их обратиться в службу скорой помощи. Я подумал, что добавлю еще один взгляд на то, как я подошел к этой задаче.
- Те из нас, кто привык к той или иной форме «объективного тестирования компетентности» (вероятно, подошли к сегодняшней задаче так же, как и я), вполне вероятно, что некоторые (но не все) из этих 6 записей представляют собой острые ИМО, требующие немедленного лечения, но некоторым этого не делают, и что по пути диагностики могут появиться «двусмысленные выводы» (которые потенциально могут сбить нас с толку).
Больше, чем просто заставить себя принять быстрое «бинарное» решение (т.е. либо острый ИМО с необходимостью немедленной катетеризации! — либо — не острый ИМО, следовательно, нет необходимости немедленно активировать катетеризацию) — я предлагаю дополнительный клинический вариант, а именно — Что бы ВЫ сделали? (т.е. если бы вам было поручено вести каждого из этих 6 пациентов?).
- Моя причина предложить этот дополнительный клинический подход к сегодняшней проблеме ЭКГ: i) Все 6 из этих ЭКГ показывают «седловидную» элевацию ST и другие значимые изменения ЭКГ, которые необходимо понять; и ii) Решение «Что делать?» — не является «бинарным» (т. е. ИМО или отсутствие ИМО) — а скорее включает в себя третий вариант, при котором мы еще не можем исключить потенциальный острый ИМО.
КЛЮЧЕВОЙ МОМЕНТ: Самая вопиющая ошибка, которую я видел за те семь с лишним лет, что мне посчастливилось просматривать случаи ЭКГ, представленные в блоге доктором Смитом — состоит в том, что приходится видеть, как медицинские работники часами (или дольше) ничего не делают с пациентами с симптомами, у которых первоначальная ЭКГ не является «нормальной» (хотя еще не отвечает критериям очевидного ИМпST).
- Это «нормально» — не обязательно признавать все тонкие острые находки, которые мы подчеркиваем в Блоге по ЭКГ.
- Это «ненормально» — не распознавать пациентов с повышенным риском и с нарушениями на исходных ЭКГ, требующих немедленного дополнительного обследования, до тех пор, пока не будет принято окончательное решение относительно того, следует ли активировать рентгеноперационную или нет.
- Напоминание: даже эксперты не всегда могут со 100% уверенностью знать, указывает ли первоначальная ЭКГ на острый ИМО. В результате — нам нужно помнить о третьем варианте, в котором наша цель — выявить пациентов, у которых первоначальная ЭКГ может свидетельствовать о остром ИМО, — для которых нам необходимо ускорить дополнительную оценку, чтобы как можно скорее прийти к окончательному выводу насколько это возможно.
===================================
Имея в виду вышеизложенные принципы, я рассмотрел эти 6 сложных ЭКГ.
ЭКГ №1:
- Отведения от конечностей предполагают острый нижний ИМпST – уже с большим зубцом Q в отведении III (трудно сказать, есть ли Q в aVF – или это комплекс rsR').
- «Магическая» находка, на которую мы часто указываем - зеркальные изменения противоположных ST-T в отведениях III и aVL, что подтверждают диагноз острого нижнего ИМпST (реципрокные изменения также наблюдаются в отведении I).
- О том, что ПКА является «виновной» артерией, свидетельствует: i) элевация ST в III > II; — ii) Выраженная депрессия ST в aVL; и, iii) Отсутствие элевации ST в V6 (как и следовало ожидать в случае виновной ОА).
- Для меня 99+% уверенности в ИМО было достигнуто наличием сопутствующего острого заднего ИМО (уплощение ST и депрессия в отведениях V2, V3).
ЭКГ №2:
- Несмотря на нижние зубцы Q с элевацией ST, я подумал, что это «фейк», потому что: i) QRS в отведении aVL преимущественно отрицательный, поэтому относительно неглубокая инверсия зубца T не обязательно является ненормальной (по сравнению с гораздо более глубокой депрессией ST-T в отведении aVL для ЭКГ №1); - ii) Отведение I предполагает отклонение оси вправо (что гораздо реже встречается при неосложненном нижнем ИМ) - и в отведении I вообще нет реципрокных изменений; — iii) Нет никаких намеков на вовлечении задних отделов; - и, iv) ST-T в отведениях V3, V4, V5, V6 выглядят практически так же, как ST-T в отведениях II, III, aVF - при этом V4, V5, V6 имеют практически идентичный внешний вид отведений II, III, aVF с зубцом Q и одинаковой высотой/острым пиком ST-T. Напротив, острый ИМО обычно локализуется! (и с меньшей вероятностью даст почти идентичную картину QRST для 7/12 отведений!).
- Обратите внимание, что доктора Носсен, Мейерс, Смит и Фрик считали, что это, вероятно, «фейк», но все мы подчеркиваем, что на основании этой единственной ЭКГ достоверность менее 100%.
- Тем не менее, важным моментом является то, что несколько простых действий — это все, что нам необходимо для достижения 100% уверенности за очень короткие периоды времени (т. е. найти предыдущую ЭКГ этого пациента для сравнения — серийные тропонины — прикроватное эхо — и повторение этой ЭКГ в течение 10–20 минут).
- ПРИМЕЧАНИЕ. Эта ЭКГ №2 не является нормальной. Вместо острого ИМО — изначально я заподозрил острый миокардит, учитывая диффузные зубцы Q с подъемом ST без локализации. Это был бы пациент, для которого я хотел бы выяснить, ПОЧЕМУ эта ЭКГ, не похожая на ИМО, выглядит так ненормально.
ЭКГ №3:
- Это было легко (т. е. заняло у меня менее 5 секунд), потому что: i) Анамнез классический (= 55-летний мужчина с острым началом боли в груди и потливостью); — ii) Имеются не только положительные зубцы T гигантской амплитуды (≥18 мм в V3, V4), но и эти острейшие зубцы T чрезвычайно широки у основания; — iii) Подсчет вовлеченных отведений — имеется 9/12 отведений с острейшими зубцами Т + элевация ST в передних отведениях + потеря зубца R от отведений V2 к V3 + неполная БПНПГ с БПВЛН — что у этого пациента с новой тяжелой болью в груди ЭКГ является 100% диагностической для острого проксимального ИМО ПМЖВ.
ЭКГ №4:
- Этот случай является прекрасным примером небинарного ответа: хотя я не думал, что эта ЭКГ отражает острый ИМО, я не был уверен на 100% (что нормально, если мы быстро исключили острое событие, что было в данном случае была проведена катетеризация сердца, которая показала значительное поражение ПМЖВ, но без острого ИМО).
- ГЛЖ четко выявляется по вольтажу (заметное увеличение зубцов R в отведениях I, aVL и слишком глубокий S в отведении III) — при этом «перегрузка» ЛЖ определенно видна в отведении aVL, с «эквивалентом перегрузки» в отведении I.
- Глубокие зубцы Q в отведениях V2, V3 явно аномальны в сочетании с выраженной элевацией ST в этих отведениях (и в меньшей степени в отведении V4).
- Тем не менее, общая картина мне не «выглядела» острой, а анамнез «боли в груди, иррадиирующей в спину» у этого 80-летнего мужчины с выраженной ГЛЖ, заставила меня твердо считать расслоение аорты более вероятной причиной.
- Без предварительной ЭКГ для сравнения невозможно было узнать, были ли вышеуказанные изменения ЭКГ новыми или старыми. И даже если имело место острое расслоение аорты, расслоение могло привести к окклюзии коронарной артерии. В результате, несмотря на то, что на основании этой единственной ЭКГ я считал, что острый ИМО как первичное событие менее вероятен, для подтверждения моего предположения потребуется дополнительная оценка. (Расслоение аорты, по-видимому, было исключено на основании отрицательного результата КТ).
ЭКГ №5:
- Этот случай иллюстрирует еще один пример небинарного ответа: хотя я и не думал, что эта ЭКГ представляет собой острый ИМО, я не был уверен на 100%. В результате потребовалось дополнительное обследование (что исключило острое событие).
Причины, по которым я не считал, что эта ЭКГ представляет собой острый ИМО, заключались в следующем:
i) Элевация ST имеет вогнутую вверх морфологию (т. е. конфигурацию «смайлик»).
ii) По мнению доктора. Носсен — в отведении II имеется засечка в точке J — и терминальную «смазанность» в отведениях III и aVF, которые часто служат «эквивалентом» варианта реполяризации, особенно когда они связаны с быстрым подъемом сегмента ST).
iii) Изолированный зубец Q в отведении III (который мы видим здесь) — не обязательно является ненормальным.
iv) Очень неглубокая инверсия Т в отведении aVL (в котором QRS почти двухфазный) — не квалифицируется как «реципрокная» депрессия ST.
v) QTc совсем не увеличен.
vi) Нет признаков заднего ИМО (т. е. имеется небольшая, слегка наклоненная вверх элевация ST в точке J в отведениях V2 и V3, что должно происходить в норме).
vii) Прогрессия зубца R нормальное, с хорошей амплитудой.
ЭКГ №6:
- Эта ЭКГ явно ненормальна, потому что: i) имеется депрессия ST во всех трех нижних отведениях (с двухфазным зубцом Т вниз-вверх в III и aVF); — ii) имеется элевация ST в отведении aVL (возможно, с острейшим зубцом Т); — iii) Имеется элевация ST в отведениях V1 и V2 — с очень высокими, положительными зубцами Т в отведениях V2, V3, V4.
- ЕСЛИ бы в анамнезе было «внезапное появление сильной боли в груди» — я бы сразу подумал, что это острый ИМО ПМЖВ, требующий немедленной катетеризации.
- Тем не менее, в анамнезе, который нам дали, говорится: «Мужчина лет 70 с неопределенным дискомфортом в груди, похожим на тяжесть». Никакого «начала» симптомов не представлено. В результате — это случай, для которого я хотел бы быстро собрать больше информации, чтобы проверить, имело ли место, несмотря на лишь «неопределенный» дискомфорт в груди, острое событие. «Иногда тебе просто нужно быть рядом!» — и вполне возможно, что двухсекундный взгляд на пациента сразу же поднял «остроту зрения».
- В любом случае — изменения ЭКГ №6 настолько поразительны, что потребуется не более нескольких минут, чтобы заказать тропонины — повторить ЭКГ (и найти предыдущую запись) — и сделать прикроватное эхо.