Пациент 75 лет с болью в груди в течение 24 часов, ИМпST отрицательный
Автор Джесси Макларен: 75 year old with 24 hours of chest pain, STEMI negative
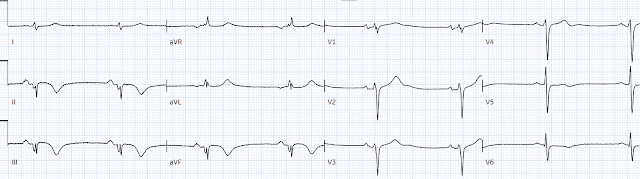
75-летний мужчина с анамнезом коронарного шунтирования вызвал скорую помощь после 24 часов боли в груди. ЧСС 40, АД 135/70, ЧДД 16, O2 100%. Вот ЭКГ фельдшера (оцифрованная PMcardio). Что вы думаете?
Синусовая брадикардия, нормальная проводимость, нормальная ось, замедленная прогрессия зубца R и нормальный вольтаж. Имеются нижние зубцы Q, а в отведении III имеется небольшая вогнутая элевация ST с тонкой реципрокной депрессией ST в I/aVL. Это диагностический признак нижнего ИМО, вероятно, из-за ПКА. У пациента в анамнезе АКШ, поэтому некоторые из этих изменений могут быть старыми, но с постоянной болью в груди и брадикардией у пациента с высоким риском это все еще острый ИМО, пока не доказано обратное.
Я отправил ЭКГ доктору Мейерсу без какой-либо информации, и он немедленно ответил: «Нижний ИМО». Я также отправил это в приложение PMcardio Queen of Hearts. Обученный Смитом и Мейерсом, он дал тот же немедленный ответ - ИМО с высокой уверенностью:
Но есть несколько препятствий для доставки пациента в рентгеноперационную:
- Нет критериев ИМпST: автоматическая интерпретация гласила: «ИМпST отрицательно. Нижний инфаркт, неопределенной давности. Синусовая брадикардия». Согласно парадигме ИМпST, у пациента нет острой коронарной окклюзии и не требуется экстренной реперфузии, поэтому пациент может быть госпитализирован для обследования без необходимости экстренной катетеризации. Но последний консенсус ACC по оценке боли в груди в отделении неотложной помощи предупреждает, что «критерии ИМпST будут пропускать значимое меньшинство пациентов с острой коронарной окклюзией». [1]
- Позднее поступление: даже если были критерии ИМпST, пациент рассказал о 24-часах боли в груди + зубцы Q на ЭКГ - оба этих признака часто (ошибочно) считаются вне окна для лечения. В исследовании, оценивающем причины, по которым пациентам с ИМпST не проводят реперфузию, наиболее частой причиной была задержка пациента более чем на 12 часов с момента появления симптомов [2]. И это несмотря на данные о сохранении миокарда у поздних пациентов (12-72 ч) с полной окклюзией [3].
- Преходящая элевация ST, но сохраняющаяся окклюзия. Даже если пациент поступил остро с критериями ИМпST, подъем сегмента ST разрешился по прибытии, хотя боль продолжалась. Вот первая и повторная ЭКГ фельдшера:
Согласно некоторым литературным данным по «транзиторному ИМпST», этому пациенту не требуется катетеризация, поскольку состояние сегмента ST улучшилось. Например, в исследовании TRANSIENT пациентов с транзиторным ИМпST рандомизировали для немедленной и отсроченной инвазивной стратегии и пришли к выводу, что «размер инфаркта при транзиторном ИМпST невелик и не зависит от немедленной или отсроченной инвазивной стратегии, а между группами лечения не было различий». [4] Но критерием включения было то, что у пациентов «должно быть полное облегчение симптомов и полная нормализация сегмента ST». И даже тогда был риск повторной окклюзии из-за задержки рентгенографии.
Как поясняет анализ исследования TRANSIENT, «в этом недостаточно мощном исследовании есть тревожные сигналы. Были выявлены тенденции к большему размеру инфаркта при отсроченной ангиографии, как по cMR, так и по интегральной концентрации высокочувствительного тропонина, а также к более высокой частоте инфарктов, серьезных неблагоприятных сердечно-сосудистых событий (MACE) (8,5 против 2,9%; P = 0,28) в группе с отсроченной ангиографией». Эта последняя цифра включает четырех пациентов, рандомизированных для отсроченной ангиографии, которым была проведена срочная реваскуляризация по поводу рецидивирующей ишемии, и отражает тенденцию, наблюдаемую в ELISA-3 постфактум анализе пациентов с транзиторным ИМпST. Поскольку рецидивирующая ишемия является основным событием, уменьшаемым ранним вмешательством при ОКСбпST, это важные конечные события, происходящие с отсроченной ангиографией, и теперь есть последовательный сигнал о вреде из двух источников данных». [5]
У этого пациента была постоянная боль в груди, брадикардия и отсутствовали признаки реперфузионной инверсии зубца Т. Повторная ЭКГ в отделении неотложной помощи показала намек на нижнюю элевацию ST:
Парадигмы ИМпST и ИМО
Следуя парадигме ИМпST, наиболее вероятная эволюция этого случая будет следующей:
- Транспортировка в отделение неотложной помощи как «боль в груди, ИМпST отрицательный»
- Консультация врача отделения неотложной помощи по поводу «ИМбпST», когда тропонин снова повысится.
- Кардиолог диагностирует «ИМбпST» и решит, что в срочной ангиографии нет надобности.
- Диагноз «ИМпST без подъема сегмента ST» при выписке, независимо от ангиографических данных, пикового тропонина или эхокардиограммы.
Но вместо этого этот пациент получил отличное лечение, игнорируя парадигму ИМпST и сосредоточив внимание на реперфузии острой коронарной окклюзии:
- Несмотря на отсутствие критериев ИМпST, фельдшер выступил за консультацию кардиолога из соображений об строй коронарной окклюзии — из-за высокой претестовой вероятности и малозаметных ЭКГ-признаков окклюзии. Как они задокументировали, «фельдшер отметил, что в 12 отведениях пациента имелись подъем в III на 1 мм и пограничный подъем до 1 мм в aVF с легкой депрессией в I и aVL. Из-за этих пограничных результатов и сердечного анамнеза пациента для консультации был вызван кардиолог».
- Кардиолог задокументировал «поздний ИМпST, но, вероятно, прерванный, учитывая разрешение изменений ST от скорой помощи до госпитализации». Но они все же немедленно отправил пациента в рентгеноперационную, время от двери до катетеризации составило 45 минут.
У пациента была 100% окклюзия шунта в ПКА. Начальный уровень тропонина I составлял 4000 нг/л (норма <26 у мужчин и <16 у женщин) и повысился до 14000 (подтверждая, что это не был «пропущенный ИМпST» с пиковым уровнем тропонина при поступлении, несмотря на 24-часовую боль). Последующие ЭКГ показали нижнюю реперфузионную инверсию зубца Т:
Единственная проблема заключается в том, что диагноз при выписке был «ИМпST», хотя ни одна ЭКГ никогда не соответствовала критериям ИМпST. Таким образом, этот быстро леченный ИМпST(-) ИМО будет включен в базу данных ИМпST, демонстрируя преимущества быстрой реперфузии при «ИМпST», а не как один из многих «ИМбпST» с окклюзией, которые подвержены риску отсроченной реперфузии получающих пользу быстрой реперфузией.
Уроки
- Критерии ИМпST и автоматизированные интерпретации, основанные на них, не учитывают острую коронарную окклюзию. Но службы экстренной помощи, включая парамедиков, могут распознать признаки ИМО, что можно ускорить с помощью ИИ, обученного экспертами.
- Продолжительные симптомы не означают завершенный инфаркт и не являются основанием для прекращения реперфузии.
- Временная элевация ST с продолжающимися симптомами все еще требует рентгенологического исследования.
- Сдвиг парадигмы ИМО может начаться локально, но базы данных должны точно классифицировать пациентов как ИМО/НеИМО, а не ИМпST/ИМбпST – как для выявления предотвратимых задержек до реперфузии, так и для выделения успехов, подобных этому случаю.
Литература
1. Kontos et al. 2022 ACC Expert Consensus Decision Pathway on the Evaluation and Disposition of Acute Chest Pain in the Emergency Department: A Report of the American College of Cardiology Solution Set Oversight Committee. J Am Coll Cardiol 2022 Nov 15;80(20):1925-1960
2. Welsh et al. Evaluating clinical reasons and rationale for not delivering reperfusion therapy in ST elevation myocardial infarction patients: insights from a comprehensive cohort. Int J Cardiol 2016
3. Busk et al. Infarct size and myocardial salvage after primary angioplasty in patients presenting with symptoms for <12h vs 12-72h. Eur Heart J 2009
4 Lemkes et al. Timing of revascularization in patients with transient ST-segment elevation myocardial infarction: a randomized clinical trial. Eur Heart J 2019
5. Bergmark BA, Faxxon DP. Transient ST-segment myocardial infarction: a new category of high risk acute coronary syndrome? Eur Heart J 2019;40:292-294







Комментариев нет:
Отправить комментарий