Электрокардиографические изменения после ангиопластики левой передней нисходящей коронарной артерии
Интересная статья в CIRCULATION. Авторы: Джулия Плайан-Эриблицано, Педро Мартинес-Лосас, Мигель Анхель Кобос-ХильОригинал опубликован 18 Mar 2019 https://doi.org/10.1161/CIRCULATIONAHA.118.038518 Circulation. 2019;139:1550–1553.
Случай
79-летняя женщина с анамнезом гипертонии, гиперлипидемии и сахарного диабета 2 типа обратилась в отделение неотложной помощи с жалобой на о перемежающуюся боль в груди в течение предыдущих 2 недель.ЭКГ, записанная при поступлении, в отсутствие симптомов (рис. 1), демонстрирует синусовый ритм 66 в минуту, ось ≈ 0°, узкий QRS и отрицательные зубцы Т в отведениях V2-V5 (синдром Wellens). Исходный тропонин I составил 1,74 нг / мл (URL 0,05 нг/мл), а прикроватная эхокардиография выявила умеренный апикальный гипокинез. На основании этих результатов пациентка была госпитализирована в отделение неотложной кардиологической помощи с диагнозом: инфаркт миокарда без элевации сегмента ST.
Рисунок 1. ЭКГ при поступлении, без симптомов.
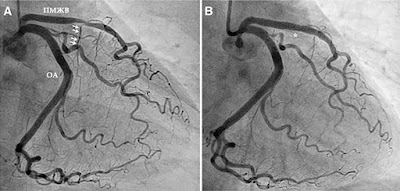
Была выполнена коронарная ангиография, выявившая тяжелый стеноз в устье (не очень хорошо видный в этой проекции) и в среднем сегменте левой передней нисходящей коронарной артерии. Оба поражения были стентированы двумя стентами с лекарственным покрытием (рис. 2).
Рисунок 2. Коронарная ангиография до и после чрескожного коронарного вмешательства. А - Коронарная ангиография, демонстрирующая тяжелый стеноз (стрелки) в устье левой передней нисходящей артерии (ПМЖВ) и на границе проксимального и среднего уровней ПМЖВ. B - Коронарная ангиография, показывающая конечный результат после имплантации стента (звездочки). ОА - огибающая артерия.
Во время процедуры у пациентки были слабые боли в груди, которые усилились после перевода в отделение неотложной кардиологической помощи. Была выполнена повторная ЭКГ (рис. 3) и прикроватная эхокардиография, которые исключили любые механические осложнения.
Рисунок 3. ЭКГ на фоне боли в в груди после чрескожного коронарного вмешательства.
Из-за постоянных болей в груди и электрокардиографических изменений была повторно выполнена экстренная коронарография, которая подтвердила проходимость коронарного стента.
Что является наиболее вероятным объяснением электрокардиографических изменений?
Ответ к представленной ЭКГ
Вторая ЭКГ показала синусовый ритм 62 в мин, широкий QRS (0,12 с) с отклонением оси влево (-50°) и нарушением прогрессии R в прекардиальных отведениях (доминирующий R уже в V1 и RS в V5 и V6), как вторичные по отношению к блокаде левой передней ветви пучка Гиса, так и доминирующей ЭДС с вектором, направленным вперед (высокие R в V1– 3).Эта находка (преходящий выраженный вектор ЭДС, направленный вперед) при отсутствии блокады правой ножки пучка Гиса, гипертрофии правого желудочка или бокового (заднего?) инфаркта является диагностическим признаком блокады левой перегородочной ветви (срединной ветви) [1].
Хотя классически считается, что левая ножка делится на 2 пучка (левую переднюю и левую заднюю ветви), имеется масса доказательств (анатомических, патологических и электрокардиографических) что в реальности, проводящая система левого желудочка имеет трифасцикулярное строение более чем у 2/3 лиц, делясь на 3 ветви - левую переднюю, левую заднюю и левую перегородочныую (срединную).
Хотя электрокардиографические изменения, вызванные нарушениями проводимости по передней и задней ветвям наиболее отчетливо проявляются во фронтальной плоскости, дефекты проводимости по левой перегородочной ветви проявляются в горизонтальной плоскости (прекардиальных отведениях). При блокаде перегородочной ветви левой ножки активация медиального и апикального перегородочных сегментов происходит через мышечные волокна. Это приводит к отсроченной и длительной активации этой области, которая заметно смещает электрические силы вперед, проявляясь на ЭКГ высокими зубцами R в V1-V3 (Рисунок 4) [1].
Рисунок 4. Механизм увеличения ЭДС в переднем направлении при блокаде левой перегородочной ветви. При блокаде левой перегородочной ветви средний и верхушечный сегменты перегородки активируются из передне-верхнего и задне-нижнего ветвей левой ножки пучка Гиса (маленькие красные стрелки). Фронтальная волна активации (большая красная стрелка) направлена сзади вперед и немного влево, что приводит к появлению высоких зубцов R от V1 до V3 (как показано на схеме в отведении V2).
Из-за многочисленных взаимосвязей между ветвями левой ножки, блокада перегородочной ветви обычно не увеличивает продолжительность QRS более чем на 25 мс. Значительное увеличение продолжительности QRS является результатом одновременного поражения другой ветви, как это произошло в данном случае.
Сообщалось о появлении преходящей выраженной передней ЭДС при острой ишемии, вызванной критической обструкцией левой передней нисходящей коронарной артерии [2, 3].
В нашем случае, первая септальная ветвь левой передней нисходящей коронарной артерии была потеряна во время ангиопластики, закрывшись стентом (рис. 5). Таким образом, развились блокады передней и перегородочной ветви левой ножки.
Рисунок 5. Коронарная ангиография до и после чрескожного коронарного вмешательства. А - Коронарная ангиография, показывающая первую септальную ветвь - первый септальный перфоратор (стрелки). B - Коронарная ангиография, показывающая потерю первой септальной ветви, закрытой стентом (звездочка). ОА - обозначает огибающую артерию; ПМЖВ - переднюю межжелудочковую коронарную артерию.
Пациентке была оказана медицинская помощь и она была выписана домой без симптомов через 6 дней.
Этот случай подчеркивает клиническую важность электрокардиографического распознавания картины блокады левой перегородочной ветви в качестве маркера ишемии в бассейне левой передней нисходящей коронарной артерии.
АЛЦ: мне кажется, что блокада срединной ветви почти всегда сопутствует той или иной степени нарушения проводимости по передней, либо задней ветви левой ножки, приводя к значительному отклонению вектора ЭДС в горизонтальной плоскости кпереди (+ блокада передней ветви) или кзади (+блокада задней ветви), что в какой-то степени объясняет противоречивость ЭКГ-проявлений блокады септальной ветви. Как альтернатива - ряд авторов считает блокадой срединной ветви вариант неполной блокады правой ножки. Так это или не так - покажет время.
Реферат: Bayés de Luna A et al. Electrocardiographic manifestation of the middle fibers/septal fascicle block: a consensus report. J Electrocardiol. 2012
В левом желудочке (ЛЖ) имеется сеть проводящих волокон, которые минимум в трети случаев можно считать истинным перегородочным пучком, берущем начало в общем стволе левой ножки. Его наличие и свидетельства того, что в ЛЖ есть 3 точки начала активации, поддерживают четырехфазовую теорию внутрижелудочковой активации обоих желудочков. Начиная с 70-х годов, разные авторы предполагали, что блокада левого среднего пучка / перегородочного пучка левой ножки может объяснить различные электрокардиографические паттерны. Два гипотетически обоснованных критерия, которые в некотором смысле противоречивы, включают: а) отсутствие перегородочных зубцов «q» из-за начального смещения петли в горизонтальной плоскости влево и позднее кзади и б) наличие RS в отведении V2 (V1-V2) ) из-за некоторого переднего а затем относительно заднего смещения петли вектор-ЭКГ в горизонтальной плоскости. Тем не менее, есть немало доказательств того, что отсутствие перегородочных зубцов q также может быть объяснено с помощью блокады левой ножки первой степени до разделения ее на ветви и что паттерн RS в правых прекардиальных отведениях также может быть объяснен с помощью блокады правой ножки первой степени. Временная природа этих паттернов поддерживает идею о том, что существует некоторый тип нарушения внутрижелудочковой проводимости, но остается сомнение относительно его местоположения. Кроме того, паттерн RS может быть объяснен многими различными нормальными вариантами.
Чтобы улучшить наше понимание того, являются ли эти паттерны следствием блокады перегородочной ветви ЛН или других нарушений внутрижелудочковой проводимости (или обоих), было бы целесообразно: 1) провести более гистологические исследования (трансплантация сердца и аутопсия) системы желудочковой проводимости; 2) Повторить предыдущие экспериментальные исследования с использованием новой методологии / технологии для выделения СФ; и 3) Чтобы изменить парадигму: не пытайтесь продемонстрировать, вызывает ли блок волокон изменение ЭКГ, а изучать с помощью новых методов электроанатомической визуализации, если ранее описанные критерии ЭКГ коррелируют или нет с задержкой активации в зоне ЛЖ, который получает активацию через эти волокна или в других зонах.
Литература
- Bayés de Luna A, Pérez-Riera AR, Baranchuk A, Chiale P, Iturralde P, Pastore C, Barbosa R, Goldwasser D, Alboni P, Elizari M. Electrocardiographic manifestation of the middle fibers/septal fascicle block: a consensus report.J Electrocardiol. 2012; 45:454–460.
- Pérez-Riera AR, Nadeau-Routhier C, Barbosa-Barros R, Baranchuk A. Transient left septal fascicular block: an electrocardiographic expression of proximal obstruction of left anterior descending artery?Ann Noninvasive Electrocardiol. 2016; 21:206–209. doi: 10.1111/anec.12271
- Cobos-Gil MA, Pozo E, González-Ferrer JJ. Exercise-induced prominent anterior QRS force is a reliable sign of left anterior descending coronary artery disease.Circulation. 2018; 124:A125.





Комментариев нет:
Отправить комментарий