История о 2 окклюзиях у одного и того же пациента: одна с экспертной интерпретацией ЭКГ, другая без
Представлено Ником Томпсоном, рассказал Пенделл Мейерс в блоге Стива Смита (см. здесь).Это весьма немаленькое сообщение, но оно стоит того, чтобы прочитать его и вникнуть, потому что здесь четко определяется разница в результатах лечения пациентов при расширенной интерпретации ЭКГ и оценки по критериям ИМпSTI!
Доктор Томпсон осматривал мужчину в возрасте 40 лет с анамнезом ИБС, состояние после перенесенного ИМ и ЧКВ несколько лет назад, активного курения, гиперлипидемии, артериальной гипертонии, который поступил с жалобой на дискомфорт в груди и потливость, которые появились после пробуждения пациента за несколько часов до поступления. Боль усилилась и ослабевала до тех пор, пока не приехала "неотложка" и он не принял 325 мг аспирина по дороге, что привело к значительному облегчению дискомфорта непосредственно перед поступлением.
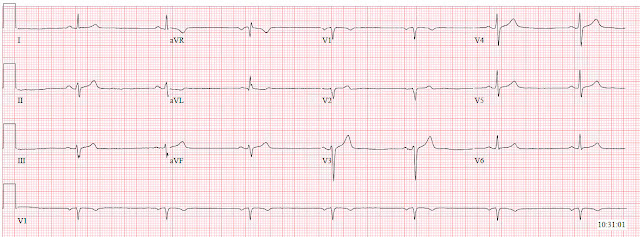
Вот его ЭКГ при поступлении, на фоне улучшения, дискомфорт примерно 2/10:
ЭКГ при поступлении. 10:31.
Что вы думаете?Доктор Томпсон задокументировал свою озабоченность, основанную на анамнезе пациента, а также на подозрительные отклонениях на ЭКГ, включая «широкие зубцы T II, III, aVF с тонкой депрессией в aVL... Высокое подозрение на острую коронарную окклюзию с некоторой перфузией."
Опять же, я бы не смог сказать, что зубцы Т в нижних отведениях "острейшие" только на основе этой ЭКГ. Его базальная ЭКГ могла бы очень помочь.
Вот его ЭКГ, записанная ранее для сравнения:
Базальная ЭКГ пациента. 2 годами ранее.
При поступлении зубцы Т в нижних отведениях выглядят заметно большими и положительными, чем исходные. Однако, это осложняется небольшим изменением оси между этими двумя ЭКГ. На исходной ЭКГ в отведении aVL имеется положительный зубец T, но T aVL при поступлении - отрицательный. Прогрессия зубцов R аналогичны.
Боль у пациента во время осмотра доктором Томпсоном полностью разрешилась и поэтому он не стал направлять пациента на немедленную катетеризацию, потому что клинически была реперфузия, боль в груди отсутствовала, а на ЭКГ имелись только тонкие изменения, которые обычно не принимаются в расчет кардиологами. Было проведено прикроватное УЗИ сердца, при котором не было выявлено каких-либо явных нарушений движения стенки (при реперфузии это не является неожиданным).
Вот его повторная ЭКГ:
Повторная ЭКГ. 11:12.
Похоже на ЭКГ при поступлении, но зубцы T в II, III, aVF и V3 несколько больше, а инверсия T в aVL немного отличается. Эта ЭКГ по-прежнему не диагностическая, но подозрения в отношении возможных острейших Т растут.
После возобновления боли и подозрительных находок на ЭКГ в отношении ОМИ, доктор Томпсон связался с интервенционалистами чтобы взять пациента на ангиографию/ЧКВ. В это время он задокументировал «динамические зубцы T во II, III, aVF с более выраженной депрессией в aVL».
Когда пациента смотрел кардиолог, боль усилилась, и была зарегистрирована еще одна ЭКГ:
Еще одна ЭКГ через 12 минут. 11:24.
Эта ЭКГ соответствует критериям ИМпST, но самые "острые" зубцы Т наиболее очевидны в передних и нижних отведениях.
К счастью, нижний ИМО был достаточно тонким, чтобы не проявляться значительной элевацией ST, потому что в таких случаях врачи часто бывают сбиты с толку «диффузной» элевацией ST и, скорее всего, начнут сомневаться в соответствии морфологии ЭКГ ОМИ.
Пациент был взят на ангиографию.
Доктор Томпсон был прав, это был ИМО:
Была документирована 95% острая тромботическая окклюзия проксимального сегмента ПМЖВ с кровотоком TIMI-1.
Помните: Тромбы постоянно лизируются и вновь "прогрессируют", так что, если у вас нет ЭКГ с 12 отведениями, записанной в то же время, что и ангиограмма, нельзя точно сказать в каком состоянии находилась артерия во время регистрации ЭКГ. 95% окклюзия, в зависимости от состояния кровотока и множество других факторов (особенно наличие тромбоцитано-фибриновых сгустков ниже по течению, а также коллатерального кровотока) может проявляться разными морфологиями на ЭКГ. Независимо от того, полностью ли закрыта артерия или нет, ЭКГ (и боль) были динамическими, что доказывает наличие нестабильного тромба, который может распространиться и полностью закрыть сосуд в любой момент. Возможно, на момент регистрации ЭКГ была 100% окклюзия, но этого нельзя сказать наверняка. Все равно, хотя и имеется открытая артерия с сохраняющимся кровотоком, артерия подвержена риску полной окклюзии в любой момент.
Посмотрите, как ПМЖВ перегибается вокруг верхушки, объясняя, как ИМО может регистрироваться даже в нижних отведениях.
После вмешательства, кровоток TIMI 3.
Боль у пациента полностью разрешилась.
Вот ЭКГ после вмешательства:
ЭКГ после вмешательства. 16:02
Все изменения вследствие ИМО разрешились. Начало инверсии T III. Обязательно сравните эту ЭКГ с первыми несколькими ЭКГ до вмешательства, чтобы ретроспективно убедиться, что на первых ЭКГ регистрировалась бОльшая площадь под сегментом ST и Т в нижних отведениях.
Разрешение боли и признаки реперфузии на ЭКГ являются окончательным доказательством истинной реперфузии.
Пациент был размещен в ПИНе для наблюдения и подбора соответствующей терапии.
Благодаря ранней диагностике доктором Томпсоном, тропонин Т у пациента достиг максимума лишь 0,51 нг/мл (относительно небольшой по сравнению с зоной риска) и начал дрейфовать вниз.
Вот его ЭКГ на второй день (не документирована причина регистрации ЭКГ, возможно у него появляется боль):
ЭКГ на 2-й день. 14:43.
Похожа на предыдущую ЭКГ, но с большим количеством отведений, свидетельствующих о формировании зубцов T реперфузии.
Еще одна ЭКГ через час (обычно ЭКГ так часто на 2-й день не регистрируют, если только пациент не жалуется на что-то):
ЭКГ еще через час. День 2, 15:45.
Что Вы думаете?Реокклюзия !!!
Эта ЭКГ определенно диагностическая для повторной окклюзии. Терминальная инверсия зубцов T "стерта" вернувшимися положительными острейшими Т в том же распределении, что и в последний раз. В V2-V4 имеется повторная элевация ST, но она не соответствует критериям ИМпST.За этот период ничего не задокументировано.
Этому пациент необходимо немедленно выполнить экстренную ангиографию и провести экстренную реперфузию, но этого, по непонятным причинам, выполнено не было.
Еще одна повторная ЭКГ записана через 1 час:
Прошел еще 1 час.16:49.
ЭКГ несколько лучше, чем записанная 1 час назад. В некоторых отведениях вновь формируется терминальная инверсия.
У этого пациента явно имеется нестабильный окклюзирующий тромб, который снова подвергается реперфузии и снова окклюзирует просвет ПМЖВ. Создается впечатление, что эти изменения не были замечены, поскольку в документации нет никаких отметок.
Наконец, около 6 часов спустя документировано, что пациент жаловался на периодическую боль в груди, а также на тошноту и потоотделение.
Задокументировано, что он описал эту боль как «точно такую же», как боль в груди, которая возникла у него, когда он вызвал неотложку.
Следующая ЭКГ. 22:04.
Очевидная повторная окклюзия с острейшими коронарными Т. Возможно, изменения ЭКГ в V3-V4 даже могут соответствовать критериям ИМпST.
Вместо этого в 22:15 ему вводят морфин.
Вскоре после этого боль у него начинает стихать, но разрешается не полностью.
Вот ЭКГ в 22:30.
ЭКГ в 22:30.
Из-за сохраняющейся окклюзии ИМ прогрессирует: нарастает элевация ST, сегмент ST из вогнутого (смайлик) становится выпрямленным, нарастает площадь под массивными острейшими зубцами T. Изменения явно соответствуют критериям ИМпST.
Мысль о повторной катетеризации пока никому не пришла в голову. В 22:31 пациенту был дан нитроглицерин без изменения симптомов.
Прошло еще 30 минут. Повторная ЭКГ в 23:00:
Повторная ЭКГ в 23:00.
Постоянная окклюзия.Все еще нет ангиографии. Больше морфина.
Проходит еще 41 минута. Повторная ЭКГ в 23:41:
Повторная ЭКГ в 23:41.
Постоянная окклюзия.В этот момент, когда пришел следующий тропонин, оказавшийся 0,33 нг/мл (что было едва выше, чем последний тропонин, который до этого снижался), было решено выполнить ангиографию.
Конечно, они обнаружили рецидивирующую окклюзию проксимального сегмента ПМЖВ:
100% тромботическая окклюзия с кровотоком TIMI 0.
Восстановление кровотока до TIMI 3 после ЧКВ.
Процедура осложнилась «разрывом средне-дистальной трети ПМЖВ после дилатации баллона до 3,0 мм, который был закрыт 3,5 мм стентом GRAFTMASTER с лекарственным покрытием».
В итоге ему было установлено в общей сложности 5 перекрывающихся стентов в проксимальном и среднем сегменте ПМЖВ для фиксации перфорации и исходных повреждений.
Верьте или нет, это событие было задокументировано как «ИМбпST с вовлечением передней стенки».
Повторные ЭКГ показали успешную реперфузию, но со значительным завершенным передним инфарктом и нарушением прогрессии зубцов R и морфологией аневризмы ЛЖ.
Тропонин Т достиг около 2,25 нг/мл (довольно высокий), [соотношение "привычного TnI и "нового" TnT примерно 1:20] т.е. ТnI был бы более 45 нг/мл.
ЭКГ на 3-й день.
ЭКГ демонстрирует морфологию аневризмы левого желудочка с прекардиальными зубцами Q, очень слабую прогрессию зубцов R в отведениях с сохранившимися зубцами R, персистирующую элевацию ST и зубец T дискордантный зубцам Q.
Обратите внимание: только то, что на ЭКГ имеется что морфология аневризмы ЛЖ не означает, что она будет оставаться такой в течение всего периода выздоравления или то, что будет развиваться истинная анатомическая аневризма ЛЖ. По опыту доктора Смита, нужно подождать, по крайней мере, две недели, чтобы уточнить, произойдет ли это.
К сожалению, для пациента у него развился гораздо больший ИМ, чем при первоначальной окклюзии 2 дня назад. Его профиль тропонина и новая морфология аневризмы ЛЖ показывают, насколько больший был бы его ИМ, если бы при первичном обращении произошла задержка с катетеризацией около 2 часов.
Окклюзия №1
В первый раз он случайно попал к специалисту, который прошел продвинутое обучение в интерпретации ЭКГ (доктор Томпсон уже несколько лет самостоятельно обучается по блогу ЭКГ доктора Смита и множество раз обсуждал ЭКГ с ним и его учениками). Во время этого события между началом боли и принятием решения о проведении экстренной реперфузии прошло меньше 10 минут.11:10 - повторение боли
11:12 - экспертная ЭКГ подозрительность в отношении ИМО и решение выполнить катетризацию
11:24 - Критерии ИМпST положительные
Время от появления боли до решения выполнить экстренную катетеризацию: менее 10 мин.
Пиковый Тропонин Т: 0,51 нг/мл.
Трансформация исходного комплекса QRS в комплекс QRS после вмешательства: никаких значимых новых зубцов Q или морфологии аневризмы ЛЖ, по существу, QRS практически не изменились.
Окклюзия №2
Во второй раз, когда он перенес доказанный ИМО ПМЖВ, у него были специалисты, использовавшие классические критерии ИМпSTI для выявления пациентов, нуждающихся в экстренной реперфузионной терапии. Во время этого события между началом боли и принятием решения об экстренной реперфузии прошел 1 час и 41 минута. Это несмотря на то, что у них было преимущество, так как они знали наверняка, что ранее у него была острая патология ПМЖВ и "новое" стентирование (гораздо более высокая претестовая вероятность).22:00 - рецидив боли
22:04 - ИМпST для команды отсутствует (на ЭКГ четко виден ИМО)
22:15 - морфин приводит к частичному разрешению боли, но развивающийся ИМО на ЭКГ
22:30 - критерии ИМПST четко положительны, возможно, пропущены командой
23:41 - Тропонин поднялся по отношению к предыдущему определению, решение выполнить ангиографию.
Время от боли до принятия решения: 1 час 41 мин.
Пиковый Тропонин Т: 2,25 нг/мл
Трансформация исходного комплекса QRS в комплекс QRS после вмешательства: новая морфология аневризмы ЛЖ, указывающая на вовлечение в ИМ всей толщи миокарда передней стенки.
Если бы я был ответственным за этого пациента, я бы напавил бы его на коронарную процедуру еще в 15:45 на 2-й День (ЭКГ 6 показана далее), так как эта ЭКГ абсолютно диагностическая для повторной окклюзии. В этом так и не воплотившемся сценарии, я полагаю, была бы обнаружена либо полная окклюзия, либо нестабильный и не полностью окклюзирующий тромб за 6 часов до его полной повторной окклюзии в 22:00. В идеале, более серьезное событие, связанное с повторной окклюзией, могло быть смягчено или вовсе предотвращено.
ЭКГ №6 в 15:45.
Риторический вопрос. Какого из 2-х специалистов вы предпочтете иметь для своего члена семьи?
В настоящее время мы проводим ослепленное ретроспективное исследовании, посвященном рассмотрению случаев, для оценки того, насколько лучше продвинутая интерпретация ЭКГ по сравнению с критериями ИМпST. В идеале, это исследование будет способствовать планированию новых исследований, в конечном итоге способствуя тому, что раннее распознавание ИМО с помощью расширенной интерпретации ЭКГ приводит к улучшению исходов.
Баллы обучения:
- Доктор Томпсон и многие другие наши читатели, которые внесли свой вклад в блог, свидетельствуют за то, что образовательный контент доктора Смита можно надежно уложить в голову, если потратить время на практику.
- Экспертная интерпретация ЭКГ превосходит существующую парадигму ИМпST. Пациенты заслуживают того, чтобы их острая коронарная окклюзия распознавалась и лечилась как можно скорее.
- Опиоиды, вероятно, задерживают распознавание ИМО без предварительной интерпретации ЭКГ из-за модификации симптомов, не затрагивая при этом окклюзирующий тромб. Избегайте опиоидов у пациентов с возможными ОКС, пока не будет принято окончательное решение об экстренной каттеризации, иначе вы рискуете пропустить коронарную окклюзию или задержать реперфузию.
- Острейшие зубцы T часто предшествуют элевации ST и предвещают еще большую выгоду от экстренной реперфузионной терапии, чем критерии ИМпST, так как может быть спасено гораздо больше миокарда.





























Комментариев нет:
Отправить комментарий