Какому пациенту с болью в груди нужна КТ?
Какому пациенту нужна КТ? (Which Chest Pain patient needs a CT scan?)
Случай 1: Женщина 20 лет с болью в груди
Случай 2: Мужчина 50 лет с болью в груди
Случай 1
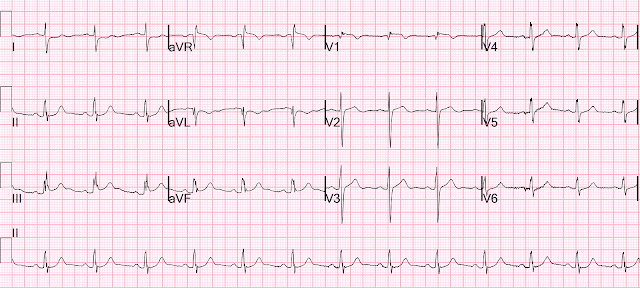
Женщина примерно 20 лет обратилась ночью с сильной давящей болью в груди. Боль началась за 4 часа до прибытия и изначально была тупой, но стала сильной и «невыносимой» за 2 часа до прибытия. Она сама обратилась в отделение неотложной помощи. У нее нет одышки и нет предшествующего анамнеза. Ее начальное АД было 203/124.
Ей записали эту ЭКГ:
Очевидный массивный передний ИМпST.
Ее быстро доставили в отделение интенсивной терапии, и была активирована экстренная катетеризация.
В отделении интенсивной терапии артериальное давление составило 170/100.
Кардиологи хотели провести КТ аорты, чтобы исключить расслоение, предположительно, отчасти из-за очень высоких показателей артериального давления, но также и потому, что людям трудно поверить, что у женщины 20 с небольшим лет может быть острый коронарный атеротромбоз.
Ей было начато капельное введение нитрата, после чего она сообщила о полном исчезновении боли. После исчезновения боли ЭКГ ей не была записана.
Вот ЭКГ через 25 минут:
Ужасный ИМпST ПМЖВ (+) ИМО
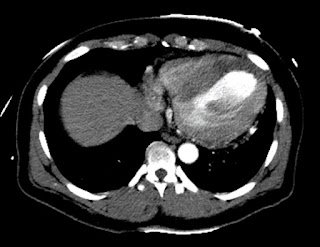
Поэтому была сделана КТ, которая, конечно, показала нормальную аорту. Но она также показала огромную область тотальной ишемии в области ПМЖВ:
КТ показывает инфаркт
КТ с контрастом, что увеличивает плотность (которая выглядит более белой). Миокард, в котором нет кровотока, не получает контраста, и поэтому выглядит более темным.
Посмотрите на темную область в перегородке и верхушке, выделенную белым кругом:
Первый тропонин I hs оказался на уровне 256 нг/л.
Ангиограмма
Время от двери до баллона составило 120 минут (очень много) из-за времени, потраченного на КТ.
Коронарная ангиограмма показала 100% окклюзию средней части ПМЖВ, в связи с чем ей установили стент с лекарственным покрытием с отличным ангиографическим результатом. У нее был разрыв бляшки с тромбом. Это не была диссекция коронарной артерии.
Самый высокий тропонин I составил 37 000 нг/л, но пик тропонинов не оценивался.
Эхо:
- Нормальный размер полости левого желудочка, легкое или умеренное увеличение толщины стенки и умеренная систолическая дисфункция ЛЖ.
- Расчетная фракция выброса левого желудочка составляет 37% (если она не восстановится в течение последующих недель, это будет означать большую потерю миокарда).
- Региональная аномалия движения стенки - срединная и апикальная передняя, апикальная перегородочная, апикальная переднебоковая, апикальная нижняя и верхушечная, гипокинез или акинез.
Важно:
Чрезвычайно редко передний ИМпST бывает вызван расслоением аорты. И почти все они могут быть обнаружены с помощью прикроватного УЗИ.
Заключение: вы можете потратить несколько минут на поиск расслоения с помощью прикроватного УЗИ, но если это явный ИМпST, НЕ тратьте время на КТ.
Случай 2
Мужчина 50 с небольшим лет, который не обращался за помощью в течение нескольких лет, доставлен в отделение неотложной помощи на машине скорой помощи с основной жалобой на боль в груди.
Вот догоспитальная ЭКГ:
В нижних отведениях наблюдается некоторая минимальная элевация ST с реципрокной депрессией ST в aVL, а также минимальная элевация ST в отведении V1.
Это очень похоже на ИМО, но не диагностично.
Королева червей: «Обнаружен ИМО или эквивалент ИМО» (то есть «Обнаружен ИМО»)
Королева не ошибается очень часто, так что, возможно, это ИМО?
Анамнез
Пациент жалуется на внезапно возникшую острую боль в груди, которая длится 24 часа. Боль началась накануне с левой стороны лица, спустилась вниз по шее и оставалась в основном в груди, прежде чем распространиться вниз по спине к левой нижней конечности. Она сохранялась всю ночь (не менее 18 часов), и ничто не улучшало и не усиливало боль. Он никогда не испытывал подобной боли в покое или при нагрузке. Он сообщил о боли в груди 9/10 на момент оценки. Отрицает одышку. Рвота была 3 раза за ночь, в настоящее время тошноты не чувствует. Он отрицает анамнез АГ, дислипидемию, СД, курение. Он не принимает никаких лекарств постоянно.
Основные жизненные показатели были в норме.
В отделении неотложной помощи была зарегистрирована ЭКГ:
Очень похоже на предыдущую.
Незначительный подъем ST в отведениях II, III, aVF с реципрокными изменениями в боковых отведениях, а также подъем ST в V1, вызывающий опасения по поводу ИМ ПЖ.
На этот раз Королева Червей интерпретировала: Нет ИМпST или эквивалента. (Интересно!)
Первоначальный тропонин hs I составил > 60 000 нг/л
Проконсультировались с кардиологом, и кардиолог пропальпировал оба радиальных пульса и обнаружил, что они очень асимметричны.
Они рекомендовали КТ аорты.
Вот изображение:
Расслоение аорты типа А
Почему тропонин был так повышен? И почему ЭКГ показывает едва заметные признаки ИМО?
Здесь видно, что расслоение находится очень близко к устью ПКА. Большинство расслоений, вызывающих коронарную ишемию, находятся в устье ПКА («ostium» = места отхождения сосуда).
От левого верхнего угла к левому верхнему углу находится ПКА, которая открыта.
КТ показала обширное расслоение аорты типа А, которое начинается от устья ПКА и простирается до левой подвздошной артерии.
Тропонин > 60 000 нг/л
Таким образом, в начале расслоения он почти наверняка закупорил ПКА и привел к ИМО, который сейчас реперфузируется.
Таким образом, это была ПРОКСИМАЛЬНАЯ окклюзия ПКА (в устье), которая привела к ИМО правого желудочка (ИМ ПЖ) с подъемом ST в V1
Рассечение может прорвать лоскут и реперфузировать истинный просвет
Здесь вы можете увидеть часть ишемизированного миокарда:
Темные области не перфузируются контрастом. Большая их часть находится субэндокардиально в перегородке, верхушке и даже боковой стенке, но в основном сзади (внизу изображения)
Что, если бы у пациента была активация катетеризации?
Это могло бы быть проблематично. Это задержало бы диагностику и лечение и, возможно, вообще не привело бы к правильному диагнозу.
Было много клинических подсказок на диссекцию.
Асимметричный пульс потребовал КТ.
Но что, если бы пульс был симметричным? Странный анамнез также требует КТ.
Но что, если у вас не было ни того, ни другого?
Ультразвук
Вот один простой способ поиска, когда вы думаете, что есть ИМО, но хотите быть уверены, что это не диссекция.
Ультразвуковое прикроватное исследование дуги аорты больного врачом неотложной помощи через вырезку грудины:
Яркая линия в середине аорты — это лоскут диссекции. Это легко увидеть.
У этого пациента были симптомы вплоть до ноги, поэтому абдоминальная проекция, вероятно, что-то покажет. Вот поперечный вид брюшной аорты:
Слева — нижняя полая вена, справа — аорта с лоскутом диссекции посередине.
Полезные советы:
- Когда по ЭКГ виден точный диагноз ИМО, то проведение КТ почти всегда будет пустой тратой ценного миокарда (времени, потому что время — это миокард).
- Не является пустой тратой времени использование прикроватного УЗИ для поиска расслоения.
- Расслоение встречается редко. ИМО — распространенное явление. Важна претестовая вероятность.
- Большинство расслоений, вызывающих ИМО, происходит около ПКА.
- Только ~1% ИМ с подъемом сегмента ST вызваны расслоением.
- Только около 5% расслоений приводят к ИМО.
- Проверьте пульс!
- При необычном анамнезе («начался с лица, перешел в ногу») будьте внимательны. Не все неприятные ощущения в груди одинаковы.
- Если большой ИМ у молодой женщины, то худшее, что может быть, если у вас ИМО, — это быть молодой женщиной: никто не поверит, что у вас ИМО.
Литература
1,3% ИМ с подъемом сегмента ST вызваны расслоением аорты.
Wang J-L, Chen C-C, Wang C-YW, Hsieh M-J, Chang S-H, Lee C-H, Chen D-Y, Hsieh I-C. Acute type A aortic dissection presenting as ST-segment elevation myocardial infarction referred for primary percutaneous coronary intervention. Acta Cardiol. Sin. [Internet]. 2016;32:265–272. Available from: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4884753/
Заболеваемость ИМпST в США составляет 100 на 100 000 в год (300 000 ИМпST в год в США)
Заболеваемость расслоением аорты в США составляет 3 на 100 000 (возможно, до 6 на 100 000)
Yin J, Liu F, Wang J, Yuan P, Wang S, Guo W. Aortic dissection: global epidemiology. Cardiol. Plus [Internet]. 2022;7:151–161. Available from: https://journals.lww.com/cardioplus/fulltext/2022/12000/aortic_dissection__global_epidemiology.1.aspx
5% случаев расслоения аорты приводят к ИМпST, и большинство из них — к окклюзиям ПКА. Когда они вызваны левой коронарной артерией, они являются левыми главными и редко проявляются как передний ИМпST
Kawahito K, Adachi H, Murata S-I, Yamaguchi A, Ino T. Coronary malperfusion due to type A aortic dissection: mechanism and surgical management. Ann. Thorac. Surg. [Internet]. 2003;76:1471–6; discussion 1476. Available from: https://www.sciencedirect.com/science/article/pii/S0003497503008993
Ван: Трансторакальное эхо имеет 85% чувствительности для расслоения типа А.
Wang Y, Yu H, Cao Y, Wan Z. Early screening for aortic dissection with point-of-care ultrasound by emergency physicians: A prospective pilot study: A prospective pilot study. J. Ultrasound Med. [Internet]. 2020;39:1309–1315. Available from: https://onlinelibrary.wiley.com/doi/abs/10.1002/jum.15223
Хороший обзор:
Loftus A, Abou-Arbid S, Marshall D, Suszanski J, Clark C. Resuscitative transesophageal echocardiography identifies aortic dissection intussusception as the cause of aVR STEMI. JEM Reports [Internet]. 2023;2:100029. Available from: https://www.sciencedirect.com/science/article/pii/S2773232023000251
Комментарий КЕНА ГРАУЭРА, доктор медицины:
Сегодняшнее сообщение представляет 2 очень содержательных случая. Я сосредоточил свой комментарий на случае № 1. Обсуждение доктора Смита охватывает все аспекты случая № 2 увлекательным образом.
Относительно случая № 1:
- Познавательно видеть, как аортальная КТ-ангиография (компьютерная томографическая ангиография) совершенно четко показала инфаркт у этой пациентки — тем самым подтвердив диагноз острого инфаркта миокарда до катетеризации сердца (хотя основной причиной аортальной КТ-ангиографии было исключение расслоения аорты).
- Унизительно осознавать, что прикроватное Эхо показало нормальную функцию ЛЖ — тогда как формальное Эхо показало значительно сниженную фракцию выброса с множественными региональными аномалиями движения стенки. Точность прикроватного Эхо, очевидно, является функцией мастерства и опыта оператора — и иногда может быть трудно исключить возможность аномалии движения стенки только по прикроватному Эхо.
- Клиническая картина пациентки в случае № 1 квалифицируется как осложненный криз (разница между «неосложненным» и «осложненным» кризом заключается в том, есть ли или нет острое повреждение органов-мишеней — которое явно присутствовало, учитывая большой острый инфаркт).
- Сублингвальный нитроглицерин х3 оказался не более чем минимально эффективным для облегчения боли в груди у этой пациентки. В результате — было начато внутривенное введение нитратов с полным разрешением боли в груди у (и предположительно значительным улучшением ее выраженной гипертонии)! Это поднимает вопрос о том, насколько гипертонический криз у этой пациентки способствовал продолжающейся у нее тяжелой боли в груди до начала внутривенного введения нитратов — по сравнению с тем, насколько ее острый ИМ способствовал ее продолжающейся тяжелой гипертонии? (См. ниже).
- И — первоначальная ЭКГ этой пациентки (которую я воспроизвел и разметил на рисунке 1) показывает некоторые интересные находки (См. ниже).
Гипертоническая неотложная ситуация/срочная ситуация и боль в груди в отделении неотложной помощи:
Хотя точные данные получить трудно — истинный/осложненный гипертонический криз встречается редко (вероятно, значительно меньше 1% госпитализаций в отделения неотложной помощи).
- Как отмечено выше, наличие острого поражения органов-мишеней в сегодняшнем случае (т. е. острый инфаркт миокарда) в сочетании с выраженной устойчивой гипертонией (АД этой пациентки временами превышало 200 мм рт. ст. систолического и >110 мм рт. ст. диастолического) квалифицирует ее как истинно гипертонический криз/осложненный в России (Janke et al — JAHA 5(12); 2016 — и — Cardiology Advisor — Feb. 29, 2024). К счастью, сегодняшняя пациентка быстро отреагировала на начало внутривенного введения нитратов.
- Не всегда понимают, что боль в груди является одним из наиболее распространенных сопутствующих симптомов гипертонического криза у поступающих в отделение неотложной помощи (встречающихся более чем у половины пациентов с неотложной гипертонической болезнью — и еще у большего процента пациентов с неотложной гипертонической болезнью в исследовании Salkic et al — Mater Sociomed 26(1):12-16, 2014).
- ЖЕМЧУЖИНА: Случай № 1 в сегодняшнем посте представляет собой великолепную иллюстрацию синергического эффекта, который может оказать внутривенное введение нитроглицерина у пациента с тяжелой болью в груди при сочетании гипертонического криза и острого инфаркта миокарда.
Рисунок 1: Я разметил начальную ЭКГ в случае № 1.
Начальная ЭКГ в случае № 1:
ЭКГ на рисунке 1 — показывает синусовую тахикардию с частотой ~ 110/мин с заметно увеличенной амплитудой QRS и выраженным подъемом ST в грудных отведениях.
- Мы часто подчеркивали в блоге по ЭКГ доктора Смита, что в целом — нечасто можно увидеть тахикардию при неосложненном инфаркте миокарда. В результате — обнаружение синусовой тахикардии в сегодняшнем случае должно немедленно предполагать, что может происходить что-то еще (что в сегодняшнем случае было тяжелой болью в груди у этой пациентки и ее гипертоническим кризом).
На ЭКГ № 1 амплитуда QRS заметно увеличена (с зубцом S в отведении V3=36 мм — как показано комплексом QRST, выделенным КРАСНЫМ на рисунке 1). Этот чрезвычайно глубокий зубец S соответствует тяжелой гипертензии этого пациента и увеличенной толщине стенки ЛЖ при формальном эхо.
- Такая выраженность увеличения амплитуды зубца S заставила меня изначально остановиться, чтобы рассмотреть пропорциональность величины подъема ST в грудном отведении относительно увеличения амплитуды QRS в грудном отведении.
- Двойные КРАСНЫЕ стрелки в отведениях V3, V4, V5 подчеркивают то, что я считал точкой перегиба, определяющей точку J для определения величины подъема ST. Даже в отведении V3 (в котором зубец S достигает глубины 36 мм) — подъем ST в точке J=8 мм неадекватно высок и указывает на острый инфаркт миокарда у этой пациентки с тяжелой новой болью в груди.
- Глубина зубца S намного меньше в соседних отведениях V4 и V5, которые явно показывают непропорциональную элевацию ST в точке J (12 мм и 9 мм в отведениях V4 и V5 соответственно) по сравнению с более скромной глубиной зубца S в этих отведениях (т. е. 20 мм и 11 мм). Согласно доктору Смиту, общая картина ЭКГ на рисунке 1 указывает на прогрессирующий передний ИМпST у этой пациентки с острым гипертоническим кризом.
- Хотя сложно понять, что делать с картиной ST-T в нижних отведениях, несоответствующая инверсия зубца T в отведении aVL дополнительно подтверждает диагноз продолжающегося ИМпST.













Комментариев нет:
Отправить комментарий