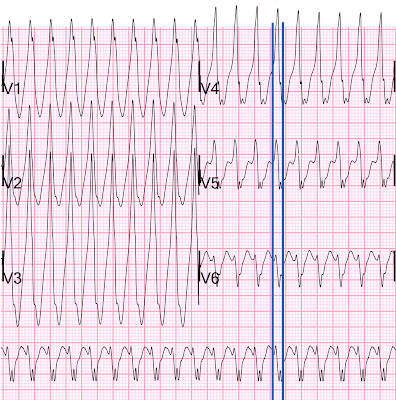
Молодой человек с очень быстрой регулярной тахикардией с широкими комплексами
Оригинал: Young Man with Very Fast Regular Wide Complex Tachycardia. Перевод и адаптация доц. Цепов А.Л.
Скорая помощь прибыла по вызову к мужчине лет 30, который чувствует, что его сердце буквально бешено колотится. Все началось внезапно.
У пациента не было никакого анамнеза.
Жизненные показатели были в норме, за исключением частоты сердечных сокращений 226.
На догоспитальном этапе были зарегистрированы 12 отведений ЭКГ:
Отмечается регулярная тахикардия с широкими комплексами. Компьютер диагностировал это как желудочковую тахикардию.
Это точно ЖТ??
Больному ввели 6 мг, затем 12 мг аденозина без изменения ритма.
Когда его доставили в отделение неотложной помощи, и ему сразу же сделали УЗИ сердца, сразу после регистрации этой ЭКГ.
УЗИ у постели больного (видео недоступно) показало лишь незначительное снижение функции ЛЖ.
Вот ЭКГ:
Что вы думаете?
Имеется регулярная тахикардия с широкими комплексами с частотой 226. Первая часть QRS начинается медленно (см. увеличенное изображение ниже). Дифференциальный диагноз: ЖТ vs АВРТ.
Может ли это быть ВТПЖ (ЖТ из выходного тракта правого желудочка). Нет, для этого требуется нижняя ось и морфология БЛНПГ. Нижней оси нет.
ВТПЖ ЖТ:
Regular Wide Complex Tachycardia. What is the Diagnosis?
Зубная боль, эпизодическая тахикардия с широкими комплексами
Может ли это быть фасцикулярная ЖТ или ЖТ из ножки пучка Гиса (т. е. идиопатическая ЖТ)? Нет, потому что первая часть комплекса QRS начинается медленно (см. увеличенные изображения V1-V6 ниже).
Может ли это быть обычной ЖТ? Да, но это было бы необычно для человека без сердечного анамнеза и с достаточно хорошей сократимостью на эхокардиограмме.
Может ли это быть АВРТ? Да.
Если АВРТ, аденозин, вероятно, будет работать, но не работает на догоспитальном этапе.
Возможно:
1) это ЖТ
2) доза аденозина была слишком низкой или
3) аденозин вводился недостаточно быстро.
Увеличено V1-V6, с линиями, обозначающими начало QRS и конец первой части QRS:
От начала комплекса QRS до надира зубца S проходит более 100 мс, что не соответствует СВТ с аберрацией или ЖТ, инициированной в проводящих волокнах (идиопатическая ЖТ, такая как задняя фасцикулярная ЖТ или ЖТ в ножках пучка Гиса).
Таким образом, это более вероятно:
1) антидромная АВРТ (вниз по дополнительному пути и вверх по АВ-узлу) ИЛИ
2) стандартная ЖТ, которая начинается в миокарде и поэтому имеет более широкую начальную часть комплекса QRS.
Продолжение.
Пациенту была немедленно проведена электрическая кардиоверсия.
Вот ЭКГ после кардиоверсии:
Что вы думаете?
Исходной ЭКГ может быть либо ЖТ, либо антидромная АВ-реципрокная тахикардия (с использованием дополнительного пути — другими словами, WPW).
Исключает ли ЭКГ после кардиоверсии без дельта-волн WPW?
Нет. Некоторые люди с дополнительными путями не имеют дельта-волн на исходном уровне, некоторые имеют их только иногда, некоторые дельта-волны настолько прерывистые, что одна и та же ЭКГ будет иметь некоторые комплексы с дельта-волнами, а некоторые - без.
Пример: Что вы думаете об этой «желудочковой бигеминии»?
Отсутствие дельта-волн иногда называют «скрытой проводимостью», хотя этот термин потерял популярность. См. здесь о скрытом проведении.
Тахикардия с широкими комплексами и что такое латентная проводимость и «скрытая проводимость»?
Было ли хорошей идеей попробовать аденозин?
Да. Регулярная тахикардия с широкими комплексами у молодого пациента без сердечного анамнеза, скорее всего, является АВРТ. ЖТ не купируется аденозином,
Чем опасен аденозин?
Опасен при WPW с мерцательной аритмией. Это НЕ опасно, когда тахикардия носит регулярный характер. При мерцательной аритмии тахикардия всегда будет нерегулярной. При фибрилляции предсердий с WPW будут полиморфные комплексы QRS (в этом случае все комплексы QRS идентичны). Также могут быть некоторые ОЧЕНЬ короткие интервалы R-R (менее 240 мс).
Продолжение
Ему сделали МРТ, чтобы найти рубец как очаг ЖТ:
ЗАКЛЮЧЕНИЕ
1) Пограничная функция ЛЖ без фокальных нарушений движения стенки.
2) Нормальные размеры всех камер сердца
3) Отсутствие признаков рубца миокарда на последовательностях с отсроченным усилением после введения контраста.
4) МРТ-признаков аритмогенной правожелудочковой дисплазии нет.
Примечание электрофизиолога:
«У пациента была мономорфная тахикардия с широкими комлексами и резким отклонением оси, соответствующей ЖТ. Он молод, и тахикардия не была полиморфной по своей природе, так что очень маловероятно, что это был ишемический ритм, и гораздо более вероятно, что он опосредован рубцом. Однако ему сделали МРТ, которая не показала рубца или признаков аритмогенной дисплазии ПЖ, и у него был стресс-тест без признаков индуцируемой ишемии с почти 20 MET».
Он прошел электрофизиологическое исследование для оценки предвозбуждения / добавочного пути, которое обнаружило левосторонний дополнительный путь и в настоящее время пациент обследуется. Консультации кардиолога будут продолжаться и будут касаться необходимого кардиологического наблюдения.
ЭФИ подтвердило дополнительный путь. Проведена успешная аблация.
Комментарий КЕНА ГРАУЭРА, доктора медицины
====================================
Клиницисты склонны интерпретировать сердечные аритмии бинарно. Под этим я подразумеваю, что данный ритм интерпретируется либо как Диагноз №1, либо как Диагноз №2, с «ничего» между ними. Клинически — чаще всего это связано с интерпретацией ритма как ЖТ или СВТ.
- На мой взгляд, ошибочно интерпретировать аритмии в строгой «бинарной» манере, поскольку оптимальная интерпретация, а не «или/или», является скорее вероятностным утверждением.
Чтобы проиллюстрировать эту концепцию, я воспроизвел на рисунке 1 исходную ЭКГ, записанную у сегодняшнего пациента в отделении неотложной помощи.
- Вместо того, чтобы называть этот ритм «определенно» ЖТ, оптимальная интерпретация повлекла бы за собой описание этого ритма как регулярную тахикардию с широкими комплексами и частотой ~ 225-230 в минуту без явных признаков предсердной активности.
КЛЮЧЕВОЙ момент: Принципиальный дифференциальный диагноз регулярного ритма тахикардии с широкими комплексами без явных признаков предсердной активности включает: i) ЖТ (которая статистически в неотобранной взрослой популяции составляет не менее 80% случаев); ii) какой-то тип СВТ либо с ранее существовавшей блокадой ножки, либо с аберрантной проводимостью; — или — iii) Что-то еще (это «что-то еще», включает такие состояния, как гиперкалиемия и/или тахиаритмии, связанные с WPW).
- Приведенные выше статистические данные получены из неотобранной взрослой популяции. Дополнительные факторы могут существенно помочь сузить и увеличить относительную вероятность того или иного диагноза.
- Например, у взрослого «определенного возраста» (т. е. у пациента за пределами «молодого взрослого» возрастного диапазона — обычно начиная со «среднего возраста») — ЕСЛИ у пациента имеется сопутствующее заболевание сердца — тогда даже до изучения фактическая ЭКГ, статистические шансы того, что регулярный ритм тахикардии с широкими комплексами без признаков предсердной активности окажется ЖТ, приближаются к 90%.
- Оценка морфологии QRS может способствовать дальнейшему повышению точности этого прогноза. Например, ЕСЛИ этот пациент был взрослым «определенного возраста», у которого было известное заболевание сердца — тот факт, что комплекс QRS во время ритма тахикардии с широкими комплексами на рисунке 1 чрезвычайно широк — с аморфным комплексом QRS во всех передних отведениях, при которой наблюдается очень медленная начальная деполяризация — с преобладающей негативностью QRS в отведении V6 — и — с морфологией QRS, которая не напоминает какую-либо форму известного дефекта проводимости — вероятность > 95-98% того, что этот ритм с широкими комплексами был ЖТ.
Выше сказано — сегодняшний пациент не был пожилым человеком с известным заболеванием сердца. Вместо этого сегодняшним пациентом был ранее здоровый мужчина в возрасте 30 лет.
- Обычно не принимается во внимание то, насколько часто ЖТ может быть у молодых взрослых пациентов с регулярным ритмом тахикардии с широкими комплексами без явных признаков зубца P. Тем не менее, такие пациенты почти всегда имеют идиопатическую ЖТ, при которой нет органического заболевания сердца!
- Я воспроизвел на рисунке 2 — ОСНОВНЫЕ особенности морфологии комплекса QRS, характерные для некоторых форм идиопатической ЖТ. Обычно они связаны с фасцикулярной ЖТ (наиболее часто проявляющейся морфологией, подобной БПНПГ-БПЛВЛН или БПНПГ-БЗВЛН) или ВТПЖ ЖТ (распознается по морфологии, подобной БЛНПГ, в грудных отведениях с осью в нижней фронтальной плоскости). Заметное расширение комплекса QRS с аморфной формой в передних отведениях, наблюдаемое на сегодняшней записи, явно не свидетельствует об идиопатической ЖТ.
- ЗАКЛЮЧЕНИЕ: Согласно д-ру Смиту, тот факт, что сегодняшний пациент был ранее здоровым молодым человеком, у которого наблюдается заметно аномальная морфология QRS, наблюдаемая при тахикардии с широкими комплексами, показанном на рисунке 1, значительно снижает вероятность ЖТ (особенно при отсутствии признаков анатомической кардиомиопатии на прикроватном УЗИ!).
Рисунок 1: Исходная ЭКГ, записанная в отделении неотложной помощи.
Финальная ЖЕМЧУЖИНА:
Хотя дифференциальный диагноз СВТ с широким комплексом QRS включает синусовую тахикардию(либо с ранее существовавшей БНПГ, либо с аберрантной проводимостью) и трепетание предсердий — частота ритма на ЭКГ № 2 на рисунке 1 (= ~ 225-230 в минуту) — слишком высокая для синусовой тахикардии у взрослого — и «не может быть» при трепетании предсердий 1:1 или 2:1 (при котором частота предсердий нелеченного трепетания обычно составляет 250-350 в минуту).
- По словам доктора Смита, это делает АВРТ основным диагностическим фактором. Подавляющее большинство реентри АВРТ СВТ проводятся «ортодромно» (т. е. сначала проходят по нормальному пути АВ-узла, что приводит к узкому комплексу QRS).
- Тем не менее, от 1 до 5% реентри АВРТ-ритмов являются «антидромными», при которых цепь повторного входа сначала проходит по ДПП (добавочному пути), что приводит к широкому комплексу QRS. Антидромная АВРТ – это именно механизм чрезмерно широкой и необычной морфологии QRS, наблюдаемой в сегодняшнем случае!
- Есть тенденция предполагать, что регулярные ритмы тахикардии с широкими комплексами без предсердной активности являются ЖТ. Хотя это верно в > 95% случаев, следует иметь в виду, что иногда (особенно у ранее здорового молодого человека) мы можем наблюдать регулярную тахикардию с широкими комплексами из-за антидромной АВРТ. Различие между антидромной АВРТ и ЖТ может оказаться невозможным на основании единичной ЭКГ, полученной во время ритма такой тахикардии (как это было сегодня!).
Рисунок 2: Обзор КЛЮЧЕВЫХ особенностей идиопатической ЖТ.