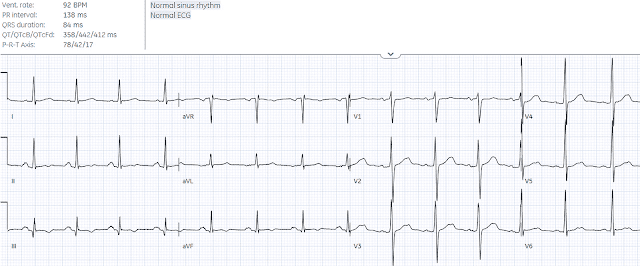
Сравните эти две ЭКГ. Ни одна из них, один из них или обе не показывают что-то важное?
Один случай, присланный доктором медицины Шоном Рисом, написанный Пенделлом Мейерсом, другой случай Сэмом Гали и Стивом Смитом: Compare these two ECGs. Do either, neither, or both show anything important?
Взгляните на эти две ЭКГ ниже двух пациентов в отделении неотложной помощи, сначала без какого-либо клинического контекста. Полная информация о случае и результаты ниже.
Случай 1:
Случай 2:
Случай 1:
Что вы думаете?
Эта запись была отправлена доктору Смиту от Сэма Гали (@EM_RESUS) без какой-либо другой информации.
Ответ Смита был: «Имитация ИМО».
Позже вот такая информация была предоставлена Сэмом:
Эта ЭКГ была записана у 23-летнего афроамериканца с психическими заболеваниями в анамнезе, острой алкогольной/наркотической интоксикацией, доставленного сотрудниками полиции в состоянии после применения электрошокера. У него не было симптомов ОКС. Этот паттерн был признан имитацией ИМО, и дальнейшая оценка не проводилась. Дальнейшее пребывание в отделении неотложной помощи прошло без происшествий.
Королева червей говорит правильно:
Не ИМО с высокой достоверностью.
Смит: Почему эта ЭКГ, на которой так много подъема сегмента ST, НЕ является ИМпST (даже если это 60-летний мужчина с болью в груди)?
-В отведении V3 есть даже выпуклый сегмент ST!! (при наличии элевации ST выпуклость в любом из отведений V2-V6 является довольно специфическим признаком окклюзии ПМЖВ).
Причины:
1) слишком высокий вольтаж комплекса QRS (особенно глубокий зубец S в V3).
2) Отношение T(объем)/QRS недостаточно велико, чтобы зубцы T можно было считать острейшими.
3) Форма зубца Т просто «неправильная». Этому трудно научить, но с сотнями таких случаев мы научили алгоритм искусственного интеллекта распознавать это.
4) Имеется хорошо сформированная засечка в виде точки J.
Случай 2:
Что вы думаете? В дополнение к синусовой тахикардии единственными аномалиями, перечисленными компьютером, были «низкий вольтаж в прекардиальных отведениях» и «передне-перегородочный инфаркт, старый... Q V1-V2 шире 0,04 с».
Интерпретация Мейерса: мне прислали эту ЭКГ без какой-либо клинической информации, и я ответил: «Легко диагностируется острая окклюзия ПМЖВ». Острейшие зубцы Т в V2-V5, I, II, aVL. Депрессия ST, также присутствующая в V2, завершает описание зубца T deWinter (острейший зубец T с косовосходящей депрессией ST).
Вот клиническая информация по ЭКГ 2:
Мужчина 50 лет поступил в отделение неотложной помощи с острой болью в груди, которая началась в течение последних нескольких часов. Он также заявил, что «просто плохо себя чувствовал» примерно за 14 часов до обращения, но боль в груди была им отмечена только примерно за 2 часа до поступления. По прибытии у него была легкая тахикардия (105-110 в минуту) и гипертония (157/92 мм рт.ст.).
Его ЭКГ при поступлении в 01:27 показана выше.
Основываясь примерно на 18 000 тренировочных ЭКГ с экспертной интерпретацией и результатами (обученных Смитом и Мейерсом), ИИ Queen of Hearts от PM Cardio мгновенно ставит этот диагноз на любом смартфоне, даже просто делая скриншот распечатки в неоптимальных условиях:
ЭКГ была интерпретирована клиницистами как «отсутствие ИМпST».
Его оценка по шкале HEART (до определения тропонина) была задокументирована на уровне 3 с заключением, указывающим на «низкое подозрение на ОКС».
Повторная в 01:57 ЭКГ при продолжающейся боли в груди:
В основном те же особенности, диагностирующие окклюзию ПМЖВ. QOH: «Высокая достоверность ИМО». Интерпретация врача: «ИМпST отсутствует».
Первоначальный уровень тропонина I оказался повышенным до 350 нг/л (не знаю точно, какой это высокочувствительный анализ тропонина I, но многие из них имеют верхнюю границу нормы для мужчин около 20-35 нг/л). Такой высокий уровень тропонина у пациента с неизвестным хроническим повышением тропонина и активными симптомами острого ОКС имеет очень высокую вероятность ОКС 1 типа независимо от ЭКГ.
Повторная ЭКГ в 02:21:
В основном без изменений. QOH: «ИМО, уверенность средняя». Врач: «Нет ИМпST».
При продолжающейся боли в груди и положительном тропонине врач проконсультировался с кардиологом в ближайшем центре ЧКВ, который ответил, что нет показаний для активации ИМпST и нет показаний для тромболитиков. Пациент был переведен в центр ЧКВ в экстренном порядке в течение следующих нескольких часов.
По прибытии в центр ЧКВ повторный уровень тропонина оказался на уровне 13 962 нг/л. Боль в груди документирована как постоянная.
Повторная ЭКГ в 16:24 (незадолго до катетеризации):
Теперь присутствуют зубцы QS в V2-V3 с небольшой элевацией ST, демонстрируя паттерн морфологии аневризмы левого желудочка. Нет значимых признаков терминальной инверсии зубца Т, чтобы предположить какую-либо реперфузию; этот ИМ находится в процессе завершения. Только по этой ЭКГ и без клинического контекста мне было бы трудно сказать, является ли этот ИМО подострым или старым. QOH: «Не ИМО, высокая достоверность» (вероятно, потому, что QOH еще не прошел достаточную подготовку, чтобы дифференцировать подострый ИМО от старой морфологии аневризмы ЛЖ, что очень сложно).
Интерпретация кардиолога: «Технически не соответствует критериям ИМпST, но имеет отношение к ишемии».
Катетеризация примерно в 17:30:
- Левая главная: нормальная
- ПМЖВ: 30% стеноз проксимальной части ПМЖВ, сразу после чего следует «окклюзия, заполненная тромбом на 99-100%», включающая проксимальную и среднюю ПМЖВ, а также большую диагональную ветвь, с предварительным предпроцедурным потоком TIMI 1.
- ОА: минимальные нарушения просвета
- ПКА: минимальные нарушения просвета
- Аспирационная тромбэктомия и ЧКВ выполнены с результирующим потоком TIMI 3 в ПМЖВ и D1.
Следующий тропонин был 85 528 нг/л (соответствует массивному инфаркту миокарда), больше не измеряли.
18:24 после катетеризации:
Не сильно отличается от приведенной выше ЭКГ, но QOH: «ИМО, низкая достоверность».
Эхо: ФВ 40-45%, передняя и верхушечная аномалии движения стенки.
Пациент был выписан через 3 дня, и долгосрочное наблюдение недоступно. Но вы можете себе представить разницу в долгосрочном прогнозе между этим пациентом и тем, кто получил реперфузионную терапию сразу после диагностики ИМО по прибытии в первичное отделение неотложной помощи.
Окончательный диагноз: «ИМбпST».
Смит: подумайте об этом: у пациента была окклюзия ПМЖВ, и он потерял всю переднюю стенку, и все же ему поставили диагноз «ИМбпST».
ИМбпST - бесполезный мусорный диагноз!
Диагноз должен быть либо ИМО, либо не ИМО. В данном случае это ИМО.
Уроки
ИМО - это не только ЭКГ-диагноз, но экспертная интерпретация ЭКГ может значительно помочь улучшить распознавание ИМпST(-) ИМО и, наоборот, распознать ложноположительные критерии ИМпST.
Кажется, близок день, когда интерпретация ЭКГ с помощью ИИ станет надежным и объективным решением для любогоспециалиста, позволяющим быстро отличить малозаметный ИМО от имитации ИМО.
Продолжающаяся ишемия, несмотря на медикаментозное лечение, всегда была показанием для экстренной катетеризации, которая часто игнорируется, как это было в этом случае.
Согласно Пути принятия экспертного консенсуса ACC 2022 года по оценке и лечению острой боли в груди в отделении неотложной помощи (ссылка ниже), острейшие зубцы T и симптом deWinter теперь считаются «эквивалентами ИМпST» и требуют такого же лечения, что и ИМпST.
Комментарий от КЕНА ГРУЭРА, доктора медицины
====================================
Сегодняшняя публикация доктора Мейерса (при участии докторов Риса, Гали и Смита) — служит отличным уроком распознавания острого ИМО — дифференциальный диагноз от одного из наиболее часто встречающихся «имитаторов ИМО».
Как и доктор Смит, я сначала просмотрел 2 ЭКГ из случая № 1 и случая № 2 без какого-либо анамнеза. Главный вывод из этих двух случаев заключается в том, как сразу же распознать, что случай № 1 является «имитацией ИМО», тогда как случай № 2 показывает, что мы должны легко распознать на ЭКГ зубцы T deWinter, которые у пациента с новой боль в груди должны привести к быстрой катетеризации.
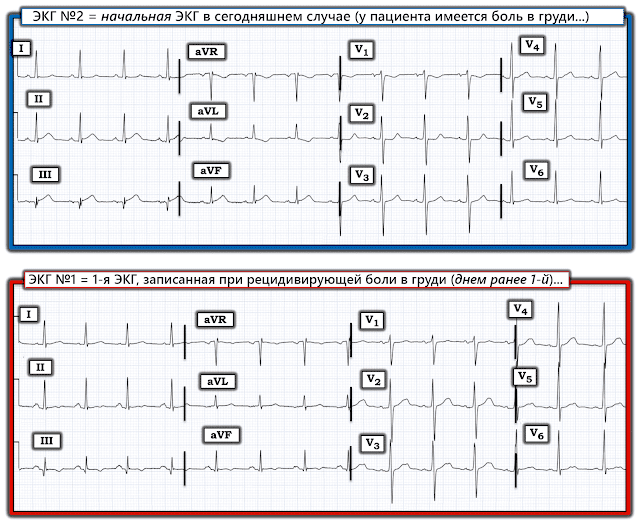
- Для ясности на Рисунке 1 я воспроизвел эти две записи сегодняшнего дня. Я сосредоточу свои комментарии на нескольких дополнительных моментах к вышеприведенному превосходному обсуждению д-ра Мейерса.
Рисунок 1: Сравнение двух ЭКГ в случае №1 и №2.
СЛУЧАЙ 1:
Мы представили множество примеров ГЛЖ, которые маскируются под ИМО (см. Мой комментарий в сообщении «Я читал ЭКГ в системе и наткнулся на эту....» и в сообщении «Мужчина 60 лет с острой болью в груди и высокими амплитудами QRS», чтобы назвать только самые свежие примеры). Хотя существует «много вариаций на эту тему» — основная предпосылка состоит в том, что, хотя изменения ST-T при «перегрузке» ЛЖ чаще всего проявляются в одном или нескольких боковых отведениях, у некоторых пациентов наблюдается «зеркальное отражение» перегрузки в передних отведениях.
- Первый признак того, что рассматриваемая ЭКГ вряд ли представляет собой острый ИМО, заключается в том, что один или несколько передних зубцов S непропорционально глубоки. В то время как в большинстве случаев ЭКГ диагноз ГЛЖ ставится по высоким боковым зубцам R - «зеркальным отражением» этого увеличения амплитуды зубцов R в боковых отведениях являются неожиданно глубокие зубцы S в одном или нескольких передних отведениях. Например, в случае № 1 зубец S в отведении V3 имеет глубину 33 мм!
- Разве КРАСНАЯ вставка зеркального отображения отведения V3 не показывает точно то, что вы могли бы ожидать увидеть для ST-T с «перегрузкой» ЛЖ в боковом грудном отведении?
- Другим признаком того, что элевация ST, наблюдаемая в нескольких других отведениях на ЭКГ случая № 1, вряд ли является следствием острого ИМО, является заметная засечка в точке J в отведениях II, III, aVF; и в отведениях V5,V6. В сочетании с восходящими (т. е. конфигурацией «смайлик») сегментом ST в этих отведениях эта картина очень характерна для варианта реполяризации (и очень маловероятно указывает на острый ИМО).
- ЖЕМЧУЖИНА № 1: я подозреваю, что ЭКГ в случае № 1 представляет собой как доброкачественные изменения реполяризации (засечка в точке J в отведениях с восходящей элевацией ST), так и — вероятную ГЛЖ (т. е. чрезвычайно увеличенные амплитуды, которые превосходят ожидаемые даже для более молодого взрослого человека + «перегрузка» ЛЖ, как видно на КРАСНОЙ вставке в отведении V3 в отведении с экстремальной амплитудой зубца S). Оказывается, что пациент, ЭКГ которого показана в Случае № 1, был молодым чернокожим мужчиной с известным злоупотреблением алкоголем (т. е. предрасположенностью к алкогольной кардиомиопатии) — и ЕСЛИ у этого молодого чернокожего мужчины была значительная длительная гипертония (распространенная в этой демографической группе) — мы тогда у него будет объяснение его аномальной ЭКГ.
- ЖЕМЧУЖИНА № 2: Возможно, вас изначально беспокоила не только выпуклая элевация ST, которую мы видим в отведении V3 на ЭКГ случая № 1, но также элевация ST и выпрямление подъема сегмента ST в отведении V4? Если да, то я сильно подозреваю, что эта элевация и выпрямление ST в отведении V4 просто отражают «переходное» отведение между изогнутой элевацией ST в отведении V3 (изогнутая КРАСНАЯ линия в этом отведении) и восходящей элевацией ST в отведении V5 (изогнутая СИНЯЯ линия в этом отведении).
- ЗАКЛЮЧЕНИЕ: Как только вы узнаете, насколько часто ГЛЖ и варианты реполяризации являются «имитаторами ИМО» — комбинация изменений, наблюдаемых в этом случае на ЭКГ №1, сразу же предполагает, что эта запись является «имитацией ИМО». Это впечатление затем укрепится, как только вы узнаете, что рассматриваемый пациент — молодой чернокожий мужчина, предрасположенный как к вариантам реполяризации, так и к ГЛЖ, и у которого нет сердечной боли в груди.
СЛУЧАЙ № 2:
Меня больше беспокоит то, что я узнал о событиях, связанных с ЭКГ, в случае № 2. Как отметил д-р Мейерс в приведенном выше обсуждении, д-р Мейерс сразу же распознал на ЭКГ случая № 2 полную характеристику зубца T deWinter, который у пациента с новой болью в груди должен быть немедленно быть признан симптомом острого ИМО ПМЖВ до тех пор, пока доказано обратное.
- Существуют определенные закономерности в интерпретации ЭКГ, которые врачи неотложной помощи должны уметь мгновенно распознавать. Среди этих паттернов - зубцы deWinter. Точно так же, как ЭКГ-паттерны Бругада-1 — синдром Wellens — острые ИМпST и желудочковая тахикардия — которые должны быть немедленно распознаны специалистами службы неотложной помощи (это лишь некоторые из этих паттернов «немедленного распознавания») — так и ЭКГ пациента №2 с новой болью в груди. Тем не менее, несколько медиков (в том числе, по крайней мере, 1 кардиолог) не смогли у этого остро больного пациента с новой, сильной и постоянной болью в груди распознать паттерн зубца Т deWinter.
Мы продолжим демонстрировать вариации на «тему» зубцов Т deWinter. Для ознакомления — я скопировал ниже свое краткое изложение этой нозологии из «Моего комментария» в сообщении «Патогномоничная ЭКГ: все же, каков диагноз?». Особенности зубца T deWinter, наблюдаемые на ЭКГ случая № 2, включают следующее:
- Непропорционально высокие зубцы Т в нескольких прекардиальных отведениях (наиболее выражены в отведениях V2 и V3, но также наблюдаются в отведениях V4 и V5). Эти зубцы Т проявляют «острейшие» характеристики: они не только выше, чем ожидалось (учитывая относительную амплитуду комплекса QRS в соответствующем отведении), но и «толще» на пике и шире у основания, чем оможно ожидать. Например, зубец T в отведении V3 более чем в два раза превышает высоту крошечного зубца R в этом отведении.
- Депрессия ST в точке J в начале сегмента ST в отведениях с высокими зубцами Т deWinter (т. е. наиболее выражена в отведениях V2 и V3, но также предполагается в боковых грудных отведениях).
- ЖЕМЧУЖИНА № 3: на этой исходной ЭКГ в случае № 2 легко не заметить не только комплекс QS в отведениях V1, V2, но и тот факт, что зубец S в отведении V2 фрагментирован (зазубрен) в начальной нисходящей его части, убедительно предполагая (намного больше, чем простой QS в этом отведении) — что инфаркт уже был. Это также подтверждается обнаружением небольшого, но присутствующего зубца Q в обоих отведениях V3 и V4! Хотя эти зубцы Q действительно крошечные, тот факт, что они следуют за комплексами QS в отведениях V1, V2 в сочетании с зубцами T deWinter и, при отсутствии перегородочных зубцов q в более боковых грудных отведениях V5, V6, указывает на то, что инфаркт уже развился.
- ЖЕМЧУЖИНА № 4. В отведениях от конечностей ST-T также ненормальны. Хотя комплекс QRS в обоих отведениях I и aVL крошечный, зубец T в этих отведениях явно острейший (т. е. непропорционально выше и «толще», чем должен быть, учитывая крошечный размер комплекса QRS). Незначительное уплощение сегмента ST с небольшой депрессией ST также наблюдается в нижних отведениях. В контексте зубцов T deWinter в грудных отведениях эти более тонкие аномалии ST-T в отведениях от конечностей подтверждают остроту этой записи.
- ЗАКЛЮЧЕНИЕ: согласно д-ру Мейерсу — в путь принятия консенсусного решения экспертов ACC 2022 года для лечения острой боли в груди (на странице 1933 в J Am Coll Cardiol 2022 manuscript) — теперь специально включен зубец Т deWinter — как потенциальное указание на «проксимальную окклюзию ПМЖВ, которая требует немедленной ангиографии». Специалисты неотложной помощи должны буквально «влет» распознавать этот паттерн ЭКГ у пациента с новой болью в груди!
=======================================
КЛЮЧЕВЫЕ МОМЕНТЫ относительно зубцов T De Winter:
В 2008 г. Робберт Дж. де Винтер и его коллеги (доктор Вероуден, Велленс и Уайлд) представили письмо редактору Медицинского журнала Новой Англии (N Engl J Med 359:2071-2073, 2008), в котором они описали «новый паттерн ЭКГ» без подъема сегмента ST, что указывает на острую окклюзию проксимальной части ПМЖВ.
- Авторы выявили эту закономерность у 30 из 1532 (~2%) пациентов с острым передним ИМ. Катетеризация сердца подтвердила окклюзию ПМЖВ во всех случаях — примерно у 50% пациентов была обнаружена «перегибающаяся» ПМЖВ. Окклюзия ствола левой КА отсутствовала.
- Это было первоначальное описание авторами новой картины ЭКГ: «Вместо характерной элевации сегмента ST сегмент ST показал восходящую депрессию ST на 1-3 мм в точке J в отведениях V1-V6, которая продолжалась в высокие положительные симметричные зубцы T».
- Комплекс QRS обычно не расширен (или не более чем минимально расширен).
- У большинства пациентов также наблюдалась элевация ST на 1-2 мм в отведении aVR.
ПРИМЕЧАНИЕ. В иллюстративных целях я адаптировал рисунок 1 из оригинальной рукописи де Винтера и др., опубликованной в этой цитате NEJM 2008 года.
Рисунок 2: Паттерн зубца T де Винтера, впервые описанный Роббертом Дж. де Винтером и др. в N Engl J Med 359:2071-2073, 2008. ЭКГ для 8 пациентов, показанных здесь, были записаны между 26 и 141 минутами после появление симптомов (см. текст).
В своей оригинальной рукописи 2008 года deWinter и др. продолжили описание следующих дополнительных характеристик:
- «Хотя высокие симметричные зубцы T были признаны преходящим ранним признаком, который переходит в явную элевацию ST в прекардиальных отведениях, в этой группе пациентов этот новый паттерн был статичным, сохраняясь с момента 1-й ЭКГ до проведения катетеризации ЭКГ»
- Гиперкалиемия не была фактором, влияющим на эту картину ЭКГ (т. е. уровни К+ в сыворотке при поступлении были нормальными для этих пациентов).
ПРИМЕЧАНИЕ. С технической точки зрения — форма зубца T deWinter, описанная в 2008 году deWinter et al., отличается от картины простых «острейших» передних зубцов T — потому что изменения ЭКГ со строгой формой зубца T де Винтера сохраняются в течение часа или более до тех пор, пока «виновный» сосуд ПМЖВ не будет реперфузирован.
- Как я отметил выше, при строгой модели deWinter (и как показано в примере ЭКГ, взятом из рукописи де Винтера и показанном на рис. 2), должны быть задействованы все 6 грудных отведений, а в большинстве отведений наблюдается восходящая депрессия ST в точке J на несколько мм и гигантские зубцы T.
МОИ НАБЛЮДЕНИЯ относительно зубцов T deWinter: За последнее десятилетие я наблюдал на многочисленных международных ЭКГ-интернет-форумах буквально сотни случаев зубцов T, похожих на deWinter, у пациентов с новыми сердечными симптомами.
- Многие (большинство) из этих случаев не соответствуют строгому определению «зубцов Т deWinter» — в этом может быть задействовано меньше, чем все 6 грудных отведений — во многих грудных отведениях депрессия ST в точке J часто минимальна (если вообще присутствует) - и количество отведений, в которых проявляются гигантские зубцы Т, ограничено.
- Изменения ЭКГ во многих случаях, которые я наблюдал, не являются «статическими» до реперфузии (как первоначально сообщалось в 2008 году deWinter et al.). Тем не менее, катетеризация обычно подтверждала окклюзию ПМЖВ почти во всех случаях.
НАШ «ВЗГЛЯД» на феномен зубцов Т deWinter:
Мы полагаем, что существует целый спектр находок на ЭКГ, которые в условиях впервые возникших сердечных симптомов позволяют предсказать острую окклюзию ПМЖВ как их причину. Мы подозреваем, что то, что видно на ЭКГ, во многом зависит от того, когда во время процесса была записана ЭКГ.
- Хотя у многих из этих пациентов не обнаруживаются «истинные» зубцы Т deWinter (поскольку картина их ЭКГ не остается статичной до реперфузии с помощью коронарной ангиопластики) — для практической цели быстрого распознавания острого ИМО — мы не считаем, что это имеет значение (= наше мнение) присутствует ли «настоящий» паттерн зубца Т де Винтера или же имеют место простые «острейшие» зубцы Т (похожие на deWinter).