50-летний мужчина из отдаленного села с болью в груди и «нормальной» ЭКГ
Отправлено анонимом, под редакцией Джесси Макларена: 50 year-old in remote rural community with chest pain and ‘normal’ ECG
От первого лица «Я» и «мне» — это аноним.
50-летний мужчина поступил в отделение неотложной помощи районной больницы (где до ближайшей клиники с возможностью ЧКВ можно лишь долететь на самолете) с жалобами на легкую боль в груди в течение часа, иррадиирующую в спину и челюсть, а на компьютер интерпретировал ЭКГ как «нормальную». Что вы думаете и как бы вы поступили с пациентом?
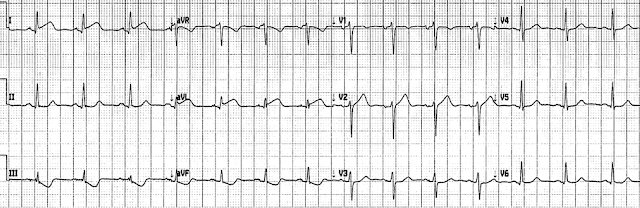
Нормальный синусовый ритм, нормальная проводимость, нормальная ось, нормальная прогрессия зубца R и нормальный вольтаж. Имеется явная инверсия зубца Т в III/aVF, которая реципрокна незначительной элевации ST и острейшим зубцам Т в I/aVL (широкие, симметричные и крупнее, чем весь комплекс QRS в aVL). Это диагностический признак окклюзионного ИМ высокой боковой стенки, либо со стороны огибающей, либо с первой диагональной.
Но первая ЭКГ была помечена компьютером как нормальная, а первый высокочувствительный тропонин всего через час после появления симптомов составил 5 нг/л, что тоже нормально (<12 нг/л). Ни один из этих случаев не является необычным для окклюзионного ИМ, но оба могут привести к задержке диагностики и лечения.
ЭКГ была подтверждена моим коллегой, и пациентка была передана мне для контроля серийных тропонинов. Как заядлый читатель блога по ЭКГ доктора Смита, я сразу же распознал на первой ЭКГ диагностические признаки ИМО, позвонил в клинику с рентгеноперационной и отправил фотографию ЭКГ интервенционному кардиологу.
Но они не заметили высокого бокового ИМО и рекомендовали не проводить реперфузию из-за отсутствия критериев ИМпST. Они отметили «подъем точки J в передних прекардиальных отведениях с небольшим вогнутым подъемом сегмента ST, особенно в отведениях V2 и V3. Также отмечалось уплощение сегментов ST в нижних отведениях от конечностей. Было ясно, что [пациент] перенес острое коронарное событие, однако не было четких электрокардиографических критериев для тромболизиса или первичной коронарной ангиопластики. Они попросили взять еще тропонин и записать серию ЭКГ». Хотя критериев ИМпST не было, ЭКГ показала необходимость реперфузии ИМО.
Повторный тропонин незначительно увеличился с 5 до 16, а повторная ЭКГ ниже:
Аналогично, за исключением распрямления сегмента ST в I/aVL и некоторой депрессии ST в V3. Еще более диагностическая для ИМО, не ПМЖВ, а высокого бокового сосуда.
Поскольку не было явного ИМпST, а тропонин был низким, интервенционный кардиолог посоветовал мне лечить пациента как ИМ без подъема ST, не тромболитиками, повторить тропонин утром и перезвонить ему раньше, если что-то изменится.
Он сказал, что, поскольку уровень тропонина увеличился с 5 до 16 за час, а подъем ЭКГ не развился, это не был ИМпST, и пациенту можно было назначить эноксапарин и повторить тропонины/ЭКГ утром. Не требовалось тромболизиса или срочного перевода. Учитывая «нормальную» ЭКГ и мнение старшего коллеги, я не чувствовал бы себя уверенно, назначив метализе без рекомендации кардиолога, а он сказал не делать этого.
Боль разрешилась. Через три часа у пациента возник эпизод брадикардии, но боли не было, но ЭКГ я все же повторил:
Разрешение изменений ST/T, предполагающих реперфузию.
Утром у пациента по-прежнему не было боли. Повторный тропонин поднялся уже до 1785 и ЭКГ повторили:
ЭКГ почти нормальная, поэтому артерия все еще открыта, но существует риск повторной окклюзии.
Пациента подготовили к переводу, но из-за плохой погоды рейс задержали. Тропонин поднялся до 8495. Через три дня после эпизода боли в груди ангиограмма выявила 80% стеноз средней части ПМЖВ с потоком по TIMI 3 и первую диагональную артерию диаметром 2 мм со стенозом 95% и отсутствием потока по TIMI. Огибающая артерия была нормальной. Эхо показало нормальную функцию ЛЖ. Последующие ЭКГ недоступны, но, вероятно, покажут реперфузионную инверсию зубца Т в высоких боковых отведениях.
Интервенционный кардиолог решил, что виновником ИМ был стеноз средней части ПМЖВ, а не в первой диагональной, написав, что «[пациент] реканализировался, но, вероятно, ПМЖВ была полностью окклюзированаеще до первой электрокардиограммы… Если бы ПМЖВ в момент записи первой ЭКГ была полностью окклюзирована в среднем сегменте, то на первой электрокардиограмме я смог бы обнаружить элевацию ST на 3–4 мм или более во всех прекардиальных отведениях. Незначительные подъемы переднего сегмента ST предполагают лишь временную окклюзию».
Но на первой ЭКГ не было выявлено реперфузии средней части ПМЖВ, а наблюдалась окклюзия первой диагональной.
Пациенту очень повезло, что он не потерял еще больше миокарда. Во-первых, пациента могли отправить домой после двух «нормальных» ЭКГ и нормального минимального уровня тропонина, но ему повезло, что у него был врач, который искал и идентифицировал ИМО, и его не отговорили ни автоматическая интерпретация или нормальные ранние уровни тропонина ни старший коллега, решивший, что они были нормальными. Во-вторых, у пациента спонтанно произошла реперфузия, и ему повезло, что окклюзия во время длительной задержки с катетеризацией не повторилась. Но спасение миокарда не должно зависеть от удачи.
Если бы у пациента не произошла спонтанная реперфузия, у него могла бы случиться остановка сердца, потому что он не получил реперфузионную терапию, несмотря на то, что его первая ЭКГ показала окклюзированную артерию. С другой стороны, если бы интервенционист был убежден в ИМО, пациент мог бы получить тромболитики и ранний перевод после первой ЭКГ, не дожидаясь повышения тропонина, что могло бы уменьшить размер инфаркта.
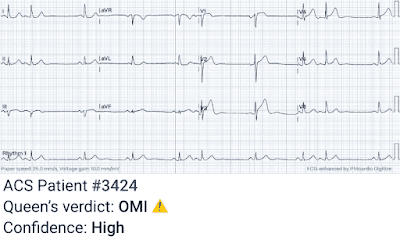
Вот интерпретация первой ЭКГ ИИ ботом Королевы Червей:
Я думаю, что настоящее преимущество перехода от ИМпST к ИМО – и ИИ – заключается в выявлении пациентов, которым раннее вмешательство принесет пользу. Это имеет огромные последствия для сельских и отдаленных сообществ, которые требуют принятия важных решений о ресурсах, таких как бронирование срочных рейсов, и решений с высоким риском, таких как назначение тромболитиков. Наших пациентов с ИМпST вывозят, как только появится самолет (обычно 3-4 часа, может быть до 8 часов), тогда как пациенты с ИМбпST будут ждать несколько дней, как этот пациент.
Комментарий Макларена: Этот случай иллюстрирует как пробелы в качестве в рамках парадигмы ИМпST, так и возможности для улучшения за счет смены парадигмы на ИМО:
1. Критерии ИМпST обычно не учитывают ИМО.
2. Обычные компьютерные алгоритмы не только не видят ИМО, но и могут назвать ЭКГ «нормальными».
3. Начальные тропонины после острых симптомов ложно обнадеживают.
4. >25% пациентов без ИМпST имеют полную окклюзию артерий и более высокую смертность.
5. ИМО может изучаться отдельными людьми, а ИИ, основанный на ИМО, может сделать достижения широко доступными. В условиях отдаленных сельских населенных пунктов это может помочь врачам скорой помощи защищать своих пациентов и сократить на несколько дней задержки реперфузии при ИМпST(-)ИМ.
Комментарий Кена Грауэра, доктора медицины
==================================
Сегодняшний случай отличается тем, что он произошел в отдаленном сельском районе (где ближайшая ангиографическая служба находится на расстоянии, доступном только самолету). Хотя клинические приоритеты остаются прежними (т.е. существует ли ИМО, нуждающийся в немедленной реперфузии?), удаленное расположение создает дополнительную проблему, связанную с необходимостью принятия решения о необходимости немедленной транспортировки самолетом, со всеми клиническими последствиями, которые это может вызвать. Конкретно в сегодняшнем случае проблемы, требующие решения, включают в себя следующее:
- В какой момент времени в сегодняшнем случае можно с уверенностью поставить диагноз острого ИМО (окклюзионного ИМ) (по крайней мере, диагностировать ИМО, пока не доказано обратное)?
- Как только в сегодняшнем случае поставлен диагноз острого ИМО, заслуживает ли этот пациент немедленной транспортировки на самолете в круглосуточное учреждение, где можно провести катетеризацию? Если да, то ПОЧЕМУ?
- Какие уроки следует извлечь из сегодняшнего случая?
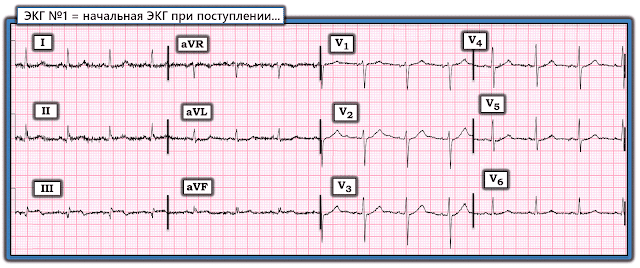
Для ясности и простоты сравнения я объединил первые две записи сегодняшнего случая на рисунке 1.
- Обдумывая вышеуказанные проблемы, которые необходимо решить, взгляните еще раз на эти первые две ЭКГ в сегодняшнем случае. Имейте в виду анамнез обращения (т. е. 50-летний мужчина, поступивший в отделение неотложной помощи в сельской местности, с 1-часовым анамнезом боли в груди, иррадиирующей в спину и челюсть, и исходной ЭКГ, помеченной как «нормальная» компьютерной интерпретацией).
Рисунок 1: Первые две записи в сегодняшнем случае.
В какой момент можно поставить диагноз острого ИМО?
Пациенту в сегодняшнем случае поступил с новой болью в груди. К чести анонимного отправителя сегодняшнего случая — он/она сразу понял, что у этого пациента с новой болью в груди — ЭКГ №1 уже несет диагностические признаки ИМО. Этот анонимный отправитель ускорил оценку, позвонив в клинику с ЧКВ и отправив фотографию этой первоначальной ЭКГ интервенционному кардиологу. Подчеркну КЛЮЧЕВЫЕ моменты, описанные выше в превосходной дискуссии доктора Макларена:
- ST-T в отведении aVL на ЭКГ №1 очень острые. Возможно, причина, по которой консультирующий кардиолог не оценил аномалию ST-T в этом отведении, заключается в том, что размер зубца Т в отведении aVL невелик. Но мы не можем ожидать, что этот зубец Т будет «большим» — потому что общая амплитуда QRS в отведении aVL очень мала. Важно не то, «насколько высок» зубец Т в отведении aVL, а то, насколько непропорциональны ST-T комплексу QRS (т. е. зубец Т в отведении aVL почти в два раза превышает высоту крошечного зубца r в этом отведении — в сочетании с пропорционально очень расширенным основанием зубца Т в отведении aVL).
- Элевация ST в другом высоком боковом отведении (= отведении I) также является аномальной. В контексте картины аномального ST-T в отведении aVL — наклоненный вверх, но явно приподнятый сегмент ST в отведении I не следует интерпретировать как вариант реполяризации.
- Любые сомнения относительно потенциальной «остроты» этих изменений ST-T в высоких боковых отведениях I и aVL должны быть немедленно развеяны, если увидеть распрямление сегмента ST и зеркальное отражение этих изменений в противоположной (реципрокной) депрессии ST в отведениях III и aVF. Опять же, именно непропорциональность изменений ST-T говорит нам о избыточной депрессии (особенно в III отведении) — которая не может быть нормальной, учитывая крошечный размер зубца R в этом отведении.
- Урок: высота зубца Т гораздо менее важна, чем форма и пропорциональность ST-T относительно амплитуды QRS в исследуемом отведении. У пациента с новой болью в груди описанные выше изменения ST-T, демонстрирующие выраженную непропорциональность в отведениях I, III, aVL и aVF на ЭКГ №1, следует расценивать как острейшие изменения, которые являются диагностическими для острого ИМО, пока не доказано обратное.
- Нужна ли немедленная транспортировка? По словам доктора Макларена, сегодняшнему пациенту повезло: острая коронарная окклюзия спонтанно реперфузировалась, и пациент оставался без боли. Как мы неоднократно подчеркивали в блоге доктора Смита по ЭКГ, проблема в том, что спонтанное повторное закрытие «виновной» артерии могло произойти в любой момент времени, потенциально с летальными последствиями. В результате оптимальное лечение должно было заключаться в том, чтобы интервенционный кардиолог распознал ИМО на основании анамнезе новой боли в груди в сочетании с описанными выше первоначальными изменениями ЭКГ. Немедленный перевод в центр, где имеется возможность катетеризации, должен был быть организован сразу после записи первоначальной ЭКГ.
Дополнительные данные ЭКГ в сегодняшнем случае:
По мнению доктора Макларена, ЭКГ №1 имеет диагностические признаки ИМО высокой боковой стенки, что обычно указывает на острую окклюзию либо огибающей, либо 1-й или 2-й диагональной ветви ПМЖВ. Тонкие изменения в грудных отведениях на сегодняшней первоначальной ЭКГ дают подсказку о том, какой из этих сосудов, вероятно, является «виновной» артерией.
- Картина изменений ST-T на ЭКГ № 1 напоминает о возможности паттерна «Южноафриканского флага», при котором имеется элевация ST (или острейшие зубцы T) в боковых отведениях I и aVL от конечностей — реципрокная депрессия зубца ST-T в отведении III — и элевация ST в отведении V2, но не в каких-либо других грудных отведениях (обратите внимание, что эти 4 отведения расположены в ЗЕЛЕНОЙ зоне южноафриканского флага на изображении, которое я поместил над ЭКГ № 1 на рисунке 1).
- Как мы писали в ряде сообщений в блоге доктора Смита по ЭКГ (см. мой комментарий в сообщении «30 летняя женщина с внезапной болью в груди, тошнотой и потливостью. Было ли ее кардиологическое лечение адекватным?» и в сообщении «Новая «угадайка»: есть ли у одного или у обоих из этих пациентов высокий боковой ИМО/симптом флага Южной Африки?»), паттерн южноафриканского флага предполагает что может быть острый ИМО либо 1-й, либо 2-й диагональной ветви ПМЖВ.
- Возвращаясь к грудным отведениям на исходной ЭКГ на рисунке 1: в отведении V2 имеется небольшая элевация ST, а в отведении V3 ее нет. Хотя артефакты изолинии затрудняют оценку ST-T в отведениях V4 и V6, в боковых грудных отведениях V4, V5, V6 элевации ST не наблюдается.
ЭКГ №2, записанная через некоторое время после ЭКГ №1, помогает прояснить картину.
- Находки в отведениях от конечностей на ЭКГ № 2 выглядят более острыми, чем на ЭКГ № 1 — из-за едва заметного, но реального нарастания распрямления сегмента ST в отведениях I, III и aVL.
- Изменения в грудных отведениях на ЭКГ № 2 более выражены, чем на ЭКГ № 1 — теперь хорошо видно распрямление сегмента ST в отведении V2, а также четко видимы теперь в отведении V3 уплощение и депрессия ST.
- ВПЕЧАТЛЕНИЕ: Я думал, что изменения ST-T на ЭКГ № 2 теперь весьма характерны для признака южноафриканского флага — учитывая острейшую элевацию ST в отведениях I и aVL — с реципрокной депрессией ST в отведении III (также в aVF) — и с четким распрямление подъема сегмента ST в отведении V2, которое явно отличается от отсутствия элевации ST в любом другом грудном отведении (а также с уплощением и депрессией ST в отведении V3). Эти данные ЭКГ согласуются с результатами катетеризации сердца, показывающими 95% сужение 1-й диагональной ветви ПМЖВ без признаков потока TIMI.