Два пациента с болью в груди и БПНПГ: есть ли у кого-то окклюзионный инфаркт миокарда?
Автор Джесси Макларен: Two patients with chest pain and RBBB: do either have occlusion MI?
Два пациента примерно 70 лет обратились в отделение неотложной помощи с болью в груди и БПНПГ на ЭКГ. Есть ли у кого-то, у обоих или ни у кого окклюзионный инфаркт миокарда?
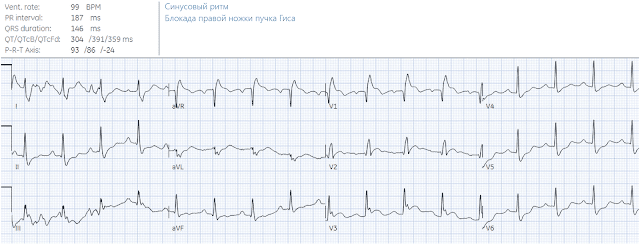
Пациент 1: 75-летний пациент, вызвавший парамедиков после боли в левом плече в течение одного дня, которая мигрировала в центр груди, усиливаясь при глубоком вдохе. В анамнезе была БПНПГ без других нарушений, но старая ЭКГ не была доступна. Жизненные показатели были в норме, за исключением сатурации - SaO2= 94%. При догоспитальной и неотложной интерпретации компьютер сообщил о нижнем инфаркте миокарда с подъемом сегмента ST:
Нормальный синусовый ритм, АВ-блокада первой степени и БПНПГ, нормальная ось и нормальные амплитуды. Как и ожидалось, передние отведения с rsR' имеют вторичную, дискордантную и пропорциональную депрессию ST и инверсию зубца T. Нижние отведения имеют положительное отклонение в пределах QRS, но если вы измеряете сегмент ST после QRS, то подъема не будет. Нижние зубцы T высокие относительно QRS, но нет никаких реципрокных изменений в aVL, что делает нижний ИМО крайне маловероятным.
Комментарий Смита: до того, как я прочитал что-либо еще, этот случай кричал мне о тромбоэмболии легочной артерии. Во-первых, боль началась в плече; во-вторых, она была плевритической; в-третьих, сатурация кислорода составила 94%. Что касается ЭКГ, она может нести признаки ИМО, но БПНПГ также является симптомом того, что это может быть ТЭЛА. По прибытии крайне важно проверить пациента на предмет ТЭЛА, прежде чем активировать экстренную катетеризацию. Я бы сделал прикроватное УЗИ, чтобы посмотреть ПЖ, поискать линии B как причину гипоксии (что подтвердило бы ИМО и опровергло ТЭЛА), и если бы какие-либо сомнения сохранились, сделал бы быструю КТ-ангиограмму легких.
Записи фельдшера поставили под сомнение ИМпST: «Служба неотложной помощи не согласна с активацией кода ИМпST. Сравнение точки J между отведениями не выявило значительного подъема или депрессии ST на фоне удлинения QRS из-за БПНПГ». Окончательная интерпретация кардиологом также была «БПНПГ без ишемических изменений», но в тот момент эта интерпретация лечащим врачам была недоступна. Поскольку компьютерные интерпретации как скорой, таки в отделении неотложной помощи указали на «ИМпST», врач неотложной помощи активировал экстренную катетеризацию.
Коронарные сосуды были в норме, как и серийные тропонины. Рентгенограмма грудной клетки показала ателектаз основания левого легкого против консолидации, подозрительный на пневмонию, поэтому пациент был отпущен домой с рекомендацией приема антибиотиков. Через десять дней пациент вернулся из-за усиления плевритических болей в грудной клетке. КТ грудной клетки показала левостороннюю тромбоэмболию легочной артерии и инфаркт легкого, который ранее ошибочно принимали за пневмонию.
Пациент 2: 70-летний мужчина, вызвавший «скорую» из-за 3-х дневной боли в груди и одышки, усилившихся в течение последнего часа. В анамнезе были диабет и гипертония. Жизненно важные показатели были в норме. Догоспитальная, компьютерная интерпретация «скорой» и окончательная кардиологическая интерпретация не говорили о ИМпST.
Нормальный синусовый ритм, БПНПГ, нормальная ось и нормальный вольтаж. Есть артефакты в отведениях от конечностей и смещение изолинии в прекардиальных отведениях. Но, несмотря на это, есть четкая конкордантная элевация ST в V1 и более тонкая выпуклость сегмента ST в V2-3 с реципрокной депрессией ST в V5-6 (прекардиальный вихрь):
Стандартная ЭКГ во время визита по поводу гипергликемии за 10 дней до этого (показана ниже) была нормальной:
Таким образом, по сравнению с базальной ЭКГ, есть новая БПНПГ + прекардиальный вихрь, диагностические для проксимальной окклюзии ПМЖВ. Но из-за того, что догоспитальная и неотложная ЭКГ были помечены как «отрицательные по ИМпST», изменения ЭКГ была пропущены, и пациент ожидал приема.
Через час первый тропонин оказался на уровне 1500 нг/л (норма <16 у женщин и <26 у мужчин), и ЭКГ повторили:
Теперь есть острый зубец Q в V2 и увеличивающийся подъем ST, который теперь соответствует критериям ИМпST в V1-2, но в заключении ЭКГ все еще не написан ИМпST. Компьютер видит боковую депрессию ST в V5-6, но не подъем ST в V1-2, к которому он реципрокный (прекардиальный вихрь).
Врач неотложной помощи запросил консультацию кардиолога, прикроватное эхо показало передний акинез, и была активирована экстренная катетеризация — со временем от двери до катетеризации 4 часа. Была 100% проксимальная окклюзия ПМЖВ с потоком TIMI 0 и остановка сердца в рентгеноперационной. Пик тропонина составил 500 000 нг/л, эхо показало снижение ФВ до 20%, а последующая ЭКГ показала морфологию аневризмы ЛЖ с передним зубцом Q и сохраняющимся подъемом сегмента ST. Госпитализация пациента была длительной, но он не выжил.
Текущая парадигма ИМпST связана с ложноположительными активациями, которые не нужны и могут пропустить другие диагнозы, а также с отсроченной реперфузией и повышенной смертностью при тонкой окклюзии. Но можно изучить расширенную интерпретацию ЭКГ для выявления ложноположительных и отрицательных ИМпST. Я отправил начальную ЭКГ обоих случаев без какого-либо контекста моему коллеге Мазену Эль-Бабе, старшему ординатору отделения неотложной помощи, который интересуется интерпретацией ЭКГ, и он ответил: «БПНПГ с АВ-блокадой первой степени» для первого случая (т. е. без острой коронарной окклюзии) и «БПНПГ и сопутствующий ИМО» для второго. Парамедики в первом случае определили его как ложноположительный ИМпST.
Опытный ИИ может сделать эти достижения широко доступными, и Queen of Hearts могла бы изменить ситуацию в обоих случаях. ЭКГ пациента 1 была идентифицирована как НеИМО с высокой степенью уверенности, что могло бы предотвратить ненужную активацию катетеризации и вызвать пересмотр других тревожных причин боли в груди. ЭКГ пациента 2 была идентифицирована как ИМО с высокой степенью уверенности, что могло бы сократить задержку реперфузии и спасти миокард.
Заключение
- У пациента с острой болью в груди/одышкой БПНПГ может быть старой/несвязанной или новой из-за острой ТЭЛА или проксимальной окклюзии ПМЖВ
- БПНПГ может быть связана с ложноотрицательным ИМпST (например, незначительная конкордантная элевация ST из-за окклюзии ПМЖВ) и ложноположительным ИМпST (например, ошибочно оцененный QRS, а не сегмент ST)
- Прекардиальный вихрь (первичная ишемическая элевация ST V1-2 с реципрокной депрессией ST V5-6) может помочь определить проксимальную окклюзию ПМЖВ
- Реципрокное изменение в aVL очень чувствительно к нижнему ИМО, поэтому нижний ИМО маловероятен при отсутствии реципрокного изменения в aVL
- Врачам необходимо учитывать участие фельдшера, который предоставляет ценную клиническую информацию, включая интерпретацию ЭКГ
- Научно обоснованные достижения в интерпретации ЭКГ могут быть изучены на всех уровнях оказания неотложной помощи
- Королева Червей может определять незначительные окклюзии риск отсроченной реперфузии и ложноположительного ИМпST, риск ненужной активации катетеризации и пропуска других диагнозов
Комментарий КЕНА ГРАУЭРА, доктор медицины:
Все чаще мы обращаемся к клиническому вопросу: насколько эффективно мы можем диагностировать острый ИМО у пациента с БПНПГ? (Среди прочего — см. мой комментарий в сообщении «Острая боль в груди, блокада правой ножки пучка Гиса, нет критериев ИМпST и отрицательный начальный тропонин»). В сегодняшнем случае — доктор Макларен добавляет несколько «изюминок» к этой клинической задаче.
- Для ясности на рисунке 1 — я разметил начальные ЭКГ для обоих пациентов.
Пациент № 1: «Обманчивые» находки на первичной ЭКГ...
Первоначальная ЭКГ для пациента № 1 — показывает синусовый ритм и БПНПГ (блокада правой ножки пучка Гиса).
- Доктор Макларен вертикальными линиями выделяет начало и конец комплекса QRS в каждом из 12 отведений — и он правильно подчеркивает, что нет подъема ST. Но я думал, что это нелегко оценить.
Что такое базовая линия сегмента ST?
Формально обучая интерпретации ЭКГ в течение десятилетий — я часто сталкивался с этим, казалось бы, простым клиническим вопросом от тех, кого я обучал. В конечном итоге я пришел к выводу, что ответ — это зависит...
- Нет общего согласия относительно того, что использовать для базовой линии сегмента ST, от которой определяются отклонения сегмента ST (подъем или депрессия).
- Поскольку нет согласия — можно использовать либо базовую линию сегмента TP, либо базовую линию сегмента PR. Хотя я обычно предпочитаю использовать базовую линию сегмента PR — это измерение будет неверным, если есть депрессия сегмента PR, как на начальной ЭКГ у пациента № 1 (наиболее выраженная в отведении II).
- Не только есть довольно выраженная депрессия сегмента PR в ряде отведений (отведения I, II, III; aVF; V3, V4, V5, V6), но и базовая линия TP наклонена с прогрессирующим снижением. Это делает особенно сложным определение того, есть ли (или нет) какой-либо подъем ST.
- Для облегчения оценки — я добавил горизонтальные пунктирные КРАСНЫЕ линии, которые начинаются от начала базовой линии TP в отведениях I, II, III; aVF и V6 — и они подтверждают определение доктора Макларена об отсутствии подъема ST на этой ЭКГ у пациента № 1.
- Как уже было сказано — учитывая анамнез новой боли в груди — я думал, что зубцы T в отведениях II, aVF и V6 были острейшими (т. е. непропорционально «громоздкими» по отношению к амплитуде QRS в этих отведениях — как указано КРАСНЫМИ стрелками).
- Заключение: Хотя я согласен с доктором Маклареном, что: i) на ЭКГ этого пациента № 1 нет подъема ST; и ii) отсутствие реципрокной депрессии ST в отведении aVL решительно противоречит тому, что это острый ИМО — нельзя отрицать, что на этой записи есть зубцы Т, выглядящие как острейшие.
Мои предположения:
У пациента № 1 не было острого ИМО. Вместо этого ему поставили диагноз пневмония — которая оказалась левосторонней тромбоэмболией легочной артерии, которая изначально была пропущена.
- Депрессия PR — как было показано, является относительно распространенным признаком ЭКГ, связанным с клинически бессимптомной ТЭЛА (Kudo et al — JACC 39(12): 2000-2004, 2002). Депрессия PR выражена и видна в нескольких отведениях на этой записи.
- Хотя ЭКГ-признаки острой ТЭЛА обычно включают депрессию ST в нижних и/или передних отведениях/инверсию зубца T — в некоторых случаях может наблюдаться подъем ST (Gheith et al — Cureus 14(9): e29249, 2022 — и — Siddiqa et al — Am J Case Reports 21: e927923-6, 2020).
- Если наблюдается — такой подъем ST обычно наблюдается в передних отведениях.
- У пациента № 1 в сегодняшнем случае не наблюдается подъема сегмента ST на его первоначальной ЭКГ, но, возможно, острейшие зубцы T на этой записи также были проявлением пропущенной у этого пациента ТЭЛА (в этом случае я бы ожидал разрешения этих острейших зубцов T после лечения ТЭЛА).
Рисунок 1: Я разметил начальные ЭКГ двух пациентов в сегодняшнем случае.
Пациент № 2: БПНПГ и острый ИМО...
На начальной ЭКГ у пациента № 2 также имеется БПНПГ. Я выделю несколько дополнительных особенностей.
- Имеется синусовая тахикардия с частотой ~100/мин. Как часто подчеркивает доктор Смит, синусовая тахикардия не является распространенным признаком острого ИМО, если только не происходит что-то еще (например, кардиогенный шок). В сегодняшнем случае — синусовая тахикардия могла быть предвестником окончательной смерти этого пациента.
- По словам доктора Макларена — имеется подъем ST в передних отведениях V1, V2, V3 (внутри КРАСНОГО прямоугольника). Обычно, при БПНПГ должна быть депрессия ST-T в передних отведениях — поэтому у этого пациента с новой болью в груди это указывает на острый передне-перегородочный ИМО (прекардиальный «вихрь», учитывая депрессию ST в отведениях V5, V6 — согласно доктору Макларену). КРАСНАЯ стрелка в отведении V1 отмечает конец QRS и начало явно приподнятого сегмента ST.
- Обратите внимание на большой инфарктный зубец Q в отведении V1 с меньшим инфарктным зубцом Q в соседнем отведении V2.
- Наконец — обратите внимание, что в отведении V3 также есть деформация конечной части комплекса QRS (терминальная деформация QRS) (см. мой комментарий в сообщении «Пациент 50 с чем-то лет с болью в левом плече и диффузным подъемом ST» для обзора и иллюстрации критериев TД-QRS). Мы нечасто видим TД-QRS при БПНПГ — но наличие этого признака на ЭКГ пациента № 2 подтверждает диагноз острого ИМО.
- P.S.: Оценка отведений от конечностей на ЭКГ этого пациента № 2 затруднена — из-за значимых артефактов и отклонения изолинии. При этом — СИНИЕ стрелки указывают на то, что, по моему мнению, указывает на реципрокную депрессию ST, что является еще одним признаком проксимальной окклюзии ПМЖВ на ЭКГ этого пациента № 2.











Комментариев нет:
Отправить комментарий