Некто 32 лет с правосторонней болью в груди. Нулевая элевация ST, но это не имеет значения
Случай прислан читателем. Оригинал: 32 yo with right sided chest pain. Zero ST Elevation, but that does not matter.Он проделал хорошую работу по изучению всех материалов, поэтому я описываю происходящее (в основном) его словами.
Мужчина 32 лет. Внезапная локализованная, «острая» боль в груди справа в течение 1 часа. Максимальная 7/10, при поступлении 4/10 с некоторой иррадиацией в обе руки. Сопутствующих симптомов нет.
Анамнез: рассеянный склероз, повышенный холестерин, курильщик.
Семейный анамнез - ИМ у отца в 45 лет.
Объективно - АД 133/83, ЧДД 20, SpO2 95%, осмотр ничем не примечателен. Анализ крови в работе.
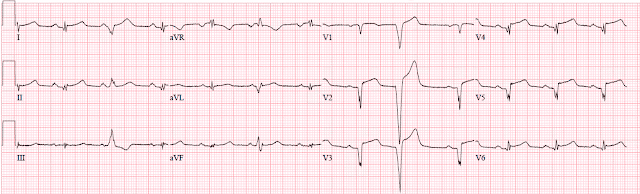
ЭКГ 1
- Синусовый ритм около 65 в минуту
- Нормальная ось
- Неспецифическое нарушение внутрижелудочковой проводимости vs неполная БПНПГ. QRS 0,1 с
- Тонкая «провисающая» депрессия ST I, aVL, V6. Подъема ST НЕТ.
- Очень высокие передние зубцы T V1-5, выглядящие являются симметричными и непропорционально большими (особенно в V4), но не очень остроконечными или притупленными.
- QTc нормальной продолжительности, около 0,4 с
- Прогрессия зубца R медленная с потенциальными патологическими зубцами Q V3, I, aVL
Хотя я чувствовал, что передние зубцы Т могут быть острейшими, что указывает на эквивалент ИМпST (ИМО), в то время я не чувствовал, что это было бы диагностическим. Принимая во внимание атипичную боль и хорошо выглядящего пациента, первоначальный план был следующим: серийные ЭКГ, рентген грудной клетки, морфин и повторный анализ крови через час. Направить на ангиографию, если только будет развивается ST. Этот план был согласован с дежурным кардиологом.
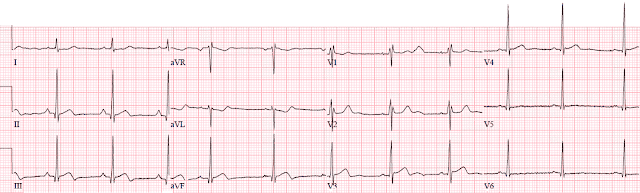
Вскоре была записана эта ЭКГ (читатель не сообщает точного времени):
Читательская интерпретация:
- В целом пленки очень похожи.
- В отведении aVL наблюдается уменьшение амплитуды зубца T и его инверсия.
- В V3 уменьшена амплитуда зубца R, а в V4 - новый узкий зубец Q.
- Возможно, элевация около 0,5-1 мм только в V1.
Клинический курс
Последующие ЭКГ в течение 2 часов были похожими. Пациент выглядел хорошо, а боль теперь была слабой 1/10 (комментарий Смита: из-за морфина?). R-графия грудной клетки дала ничем не примечательный результат, как и кровь, за исключением тропонина I высокой чувствительности - 0,11 нг/мл (99-й процентиль 0,034 нг/мл). (Комментарий Смита: эти данные диагностические для острого инфаркта миокарда даже при отрицательной ЭКГ, и это причина экстренно выполнить ангиографию при продолжающейся боли, которая, конечно, может быть купирована морфином).
Я лечил его как ИМбпST клопидогрелем (уже загруженным аспирином), фондапаринуксом и дал аторвастатин и бисопролол. Его положили в кардиологическое отделение и обеспечили мониторный контроль.
Когда я вернулся, чтобы посмотреть его немного позже, пациент спал, а другие ЭКГ более не записывались.
На следующее утро была записана ЭКГ (показана ниже). На этой записи имеются комплексы QS во всех передних т боковых отведениях, что свидетельствует о завершенном обширном переднем ИМпST. Повторный тропонин дал больше 100,0 нг/мл (огромный ИМ, но пиковый уровень остался неизвестен).
Ангиограмма
Пациент был доставлен в рентгеноперационную, где была найдена полная окклюзия ПМЖВ в средней трети (после большой диагональной ветви), которая и была успешно пролечена баллоном и стентирована. Были также найдены и другие изменения и запланирована поэтапная ЧКВ проксимального сегмента ПКА. Пациент чувствовал себя хорошо и был выписан без значительной дисфункции ЛЖ или других осложнений.Обсуждение
Оглядываясь назад, я чувствую, что кроме острой окклюзии ПМЖВ немного других возможных причин для изменений на ЭКГ, подобных этим. Я полагаю, что это один из тех «тонких случаев ИМпST», когда ни ЭКГ, ни симптомы не являются очень очевидными или серьезными, и обычная эволюция не наблюдается.Я думаю об этих случаях как о «коварных инфарктах», и я видел такое при всех локализациях инфарктов, и я не думаю, что они особенно редки. По сути, пациент чувствует себя довольно комфортно, и ЭКГ не очевидна, но в результате у пациента формируются зубцы Q и появляются огромные тропонины, а мы упускаем возможность произвести реперфузию артерии, когда это необходимо. Такие пациенты, как правило, молоды и неплохо себя чувствуют, но я не сомневаюсь, что в будущем их риск сердечной недостаточности, аритмий и преждевременной смерти значительно увеличился по сравнению с тем, когда они получали бы ЧКВ и своевременное лечение ИМпST. Само собой разумеется, что подобные случаи серьезно на меня повлияли и заставили меня учиться лучше выявлять тонкие ЭКГ-изменения и активнее направлять таких пациентов на неотложную ангиографию/ЧКВ.
Что можно было сделать по-другому?
Применение формулы Смита тонкого переднего ИМпST vs ранняя реполяризация (4-х переменная) к первой ЭКГ дает оценку 20,6, что указывает на ИМпST (> 18,2). Хотя это, возможно, и выходит за рамки применения формулы, поскольку в V3 есть довольно четкий зубец Q (обратите внимание, что для использования этой формулы имеется несколько предостережений). (Комментарий Смита: эти предостережения указывают на острую окклюзию ПМЖВ. Если присутствует какое-либо из 8 перечисленных, это окклюзия ПМЖВ, пока не доказано обратное. Вот ссылка на использование формулы: 12+1 пример использования формул с 3-я и 4-я переменными для дифференцирования нормального варианта элевации ST и тонкой окклюзии ПМЖВ).Прикроватное эхо (особенно при наличии спекл-трекинга, если таковое имеется) могло бы помочь выявить регионарные нарушения движения стенки.
Постоянный мониторинг 12 отведений, возможно, также помог бы.
Комментарий Смита:
- Морфин никогда не следует давать до тех пор, пока вы не отправите пациента в рентгеноперационную. Боль была 1/10, вероятно, из-за морфина.
- Нужно научиться распознавать острейшие зубцы Т. Они реальны и не могут быть ничем иным. Первая ЭКГ абсолютно диагностическая для острой окклюзии ПМЖВ и требовалось немедленно направить пациента на ангиографию.
- У молодых людей также «случается» ИМ!
Вот еще 2 недавних похожих случая:
Случай 2.
Этот пациент был доставлен в «неотложку». Врачи сразу же распознали острейшие зубцы T и пациент быстро был направлен в рентгеноперационную.Диагностические острейшие зубцы T в V2-V5. Даже маленькие являются острейшими, поскольку они огромны по отношению к QRS и являются «толстыми» и симметричными.
Это ЭКГ пациента при поступлении:
Случай 3.
Вот случай, который был диагностирован и пролечен немедленно, но миокард все равно был полностью некротизирован, без какого-либо повышения ST.Догоспитальная ЭКГ:
- Зубцы T deWinter в V2.
- Острейшие Т в V1-V6, II и aVF
- Они симметричные и толстые, а также высокие. Они возвышаются над QRS. Зубец Т в V6 отнюдь не велик в абсолютном значении, но он огромен по сравнению с QRS.
- Зубцы Т deWinter в V3, острейшие Т в V1-V6.
Примечание:
Несмотря на то, что нигде никогда не было подъема сегмента ST, и реперфузия пациенту была проведена быстр, имеются полностью развившиеся зубцы QS, свидетельствующие о глубоком инфаркте передней стенки.Кроме того, острейшие зубцы Т не обязательно должны быть большими или даже пропорционально большими: иногда острейшие Т будут только симметричными, но не большими, как в случае 3 ниже:
Я сразу же узнал эти острейшие зубцы T, так как часто встречал их в нашем исследовании, которое мы проводим. Никто из больше не заметил. Другая подсказка - это, конечно, слабая депрессия ST с инверсией зубца Т в aVL.
На следующий день ангиограмма и исчезновение изменений ЭКГ после реперфузии доказали, что это действительно были острейшие Т из-за ИМО, вызванного окклюзией ПКА.
Вот пост-реперфузионная ЭКГ:
Острейшие Т-волны:
10 ЭКГ с острейшими Т V2-V3 при окклюзии ПМЖВБольшие зубцы Т компьютер интерпретировал как острый ИМ
Еще коронарные зубцы Т
Комментарий Кена Грауера, MD
Мы искренне благодарим читателя, представившего этот случай. Огромный ПЛЮС ему/ей - за его/ее личный счет! Задним числом все всегда намного легче. Я сосредоточу свои комментарии на нескольких дополнительных мыслях к тем, которые высказал доктор Смит.- Для ясности - я воспроизвел и обозначил первые 2 ЭКГ в этом случае на рисунке 1.
- В случае, когда в истории есть какие-то особенности - на нас должна лежать ответственность, чтобы исключить (а не подтвердить) возможность острого сердечного события. В результате, ЕСЛИ исходная ЭКГ не нормальная, мы должны доказать, что нарушения ЭКГ не являются острыми (а не наоборот).
- Если вы сомневаетесь, оцените пациента как можно строже. В целях безопасности: лучше провести ангиографию пациенту, которому это не нужно, чем не провести тому, кто в этом нуждается.
- В отведениях от конечностей I и aVL имеются большие и более широкие, чем ожидается, зубцы Q. Тем не менее, я не был убежден, что эти зубцы Q в отведениях от конечностей имеют значение для рассматриваемого случая и я думал, что в целом, изменения ST-T в отведениях от конечностей ЭКГ №1 были неспецифичными.
- Совсем НЕ ТАК в грудных отведениях. Начиная с вполне определенных нарушений - зубца R в отведении V1 (3 мм по амплитуде), потери зубцов R от V1-V2. То, что это реально, пока не доказано иное, подтверждается очень широким и глубоким зубцом Q в отведении V3 (СИНЯЯ стрелка). Это говорит о том, что в какой-то момент времени произошел передний ИМ.
- Читатель правильно определил «очень высокие передние зубцы T в V1-V5, которые являются симметричными и непропорционально большими (особенно в отведении V4)». У пациента с новыми симптомами, особенно в связи с потерей зубца R + зубец Q, очень большой и широкий зубец Т в отведении V3, как описано читателем объясняет, как я определяю острейшие передние зубцы Т.
- Я хотел бы добавить, что зубцы T толще, чем они должны быть на вершине (по крайней мере, в отведениях V1, V4 и V5), и что эти зубцы T шире, чем они должны быть в основании (по крайней мере, в отведениях V1, V3, V4 и V5), что делает понятным, что у пациента с новыми симптомами должно они выглядят слишком острыми, пока не доказано обратное.
- Я думал, что нет существенных изменений в отведениях от конечностей между ЭКГ № 1 и № 2.
- НО - произошла дальнейшая потеря передних электрических сил, что заметно по тому, как формируется очень широкой и глубокий зубец Q в отведении V2 + зубец Q в отведении V4 (КРАСНЫЕ стрелки на ЭКГ №2, указывающие на зубцы Q).
- Как отмечает читатель, амплитуда зубца Т в нескольких отведениях действительно уменьшилась (т. е. на ЭКГ № 2 зубец Т не такой высокий, как на ЭКГ № 1 в отведениях V1, V2, V3 и V4). Дальнейшее подтверждение того, что это уменьшение амплитуды зубца Т представляет собой динамическое изменение ST-T - следует из необычно короткого прямого сегмента ST, который мы видим в отведении V1 (ПУРПУРНАЯ стрелка), регистрирующегося вместо косовосходящего сегмента ST, который мы ранее видели в отведении V1 ЭКГ №1. Это не артефакт. Это реально.
- ПРИМЕЧАНИЕ. Несмотря на то, что в зубце Р в отведениях V1 и V2 ЭКГ № 2 теперь присутствует небольшой отрицательный компонент, которого не было в ЭКГ № 1, нельзя отнести все только что описанные динамические изменения ST-T (что произошли в каждом из первых 4 грудных отведений), просто к изменению расположения 2-х отведений (т. е. V1, V2) слишком высоко на груди. ЕСЛИ считать, что эти различия между ЭКГ № 1 и 2 просто связаны со смещением электродов, тогда ЭКГ № 2 следует немедленно повторить после проверки правильности их размещения на груди. Этот клинический момент важен - поскольку ЕСЛИ сохраняются вопросы относительно того, были ли результаты ЭКГ - острыми и развивающимися или нет, выявление динамического изменения ST-T доказывает, что они есть.











Комментариев нет:
Отправить комментарий